Type:
Presentación Electrónica Educativa
Keywords:
Abdomen, Education, Conventional radiography, Digital radiography, Diagnostic procedure
Authors:
E. Gómez García; Barakaldo/ES
DOI:
10.1594/seram2014/S-0191
Revisión del tema
En la actualidad,
la primera prueba de imagen que se solicita ante la sospecha de patología abdominal sigue siendo la Rx de abdomen y,
sin embargo,
el tiempo dedicado por los radiólogos a su interpretación es cada vez menor.
Desde la llegada de técnicas de imagen más sofisticadas como la Eco,
la TCMC y la RM,
el interés de los radiólogos por la Rx ha ido disminuyendo,
de tal manera que los residentes se sientes más inclinados y capaces de interpretar un estudio de TC o RM que una Rx simple.
A esto contribuye también el hecho de que en muchos centros sanitarios se envía la imagen de Rx al clínico solicitante sin el informe correspondiente.
Por todo ello,
aunque el número de Rx de abdomen realizadas se mantiene,
la información que se obtiene de ella es cada vez menor,
lo que condiciona una demora diagnóstica y un incremento del gasto sanitario por la solicitud de pruebas complementarias innecesarias.
Las indicaciones de la Rx de abdomen son:
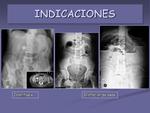
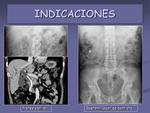
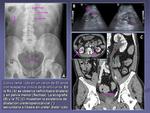
- Dolor abdominal. Permite detectar litiasis,
dilatación de asas,
… lo que nos orienta al diagnóstico (figura 1).
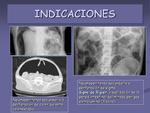
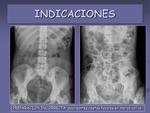
- Sospecha de perforación de víscera hueca. Para demostrar neumopertitoneo (figura 2).
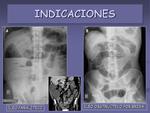
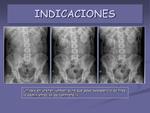
- Sospecha de íleo obstructivo o paralítico.
Las distribución del aire permite diferenciar entre ambos: en el íleo paralítico hay una dilatación generalizada de asas (figura 3A),
mientras que en el obstructivo hay distensión gaseosa hasta el punto de obstrucción (figura 3B).
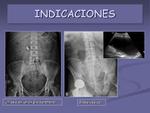
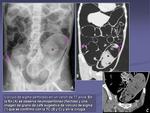
- Patología urinaria. La Rx de abdomen permite detectar cálculos radiopacos y globo vesical (figura 4).
- Detección de cuerpos extraños radioopacos (figura 5).
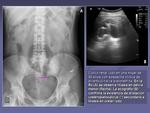
- Previamente a exploraciones con contraste (digestivo o urinario). En pacientes a los que se les va a practicar un enema opaco es fundamental realizar previamente una Rx de abdomen para valorar el grado de limpieza del colon (figura 6),
detectar calcificaciones que podrían pasar desapercibidas tras la administración del contraste baritado y poder descartar contraindicaciones (perforación,
megacolon tóxico…).
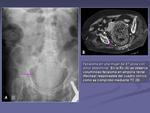
En el caso de la urografía intravenosa se realiza una Rx de abdomen para detectar litiasis renales,
ureterales o vesicales que podrían pasar desapercibidas tras la administración del contraste iv (figura 7).
A la hora de valorar una Rx de abdomen es fundamental hacer una lectura sistemática para evitar que nos queden zonas sin evaluar y que determinadas anomalías nos pasen desapercibidas.
Los puntos a valorar son:
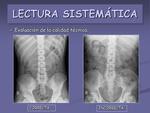
- Evaluación de la calidad técnica.
Una Rx técnicamente correcta es aquella que incluye ambos diafragmas,
flancos,
pelvis menor y caderas (figura 8).
Además,
tiene que tener un contraste adecuado entre la densidad agua de las vísceras sólidas abdominales y la densidad grasa,
con una correcta visualización de las línes de los flancos,
los psoas y los contornos viscerales.
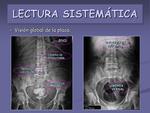
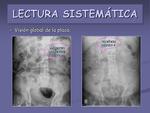
- Visión global de la placa.
Hay que valorar la presencia de SNG,
vesical o rectal,
restos de bario u otro tipo de contraste,
clips quirúrgicos,
bolsas de colostomía,
catéteres,… datos todos ellos que nos aportan información sobre los antecedentes del paciente (figuras 9 y 10).
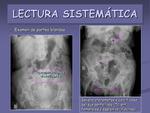
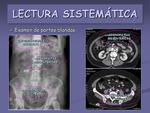
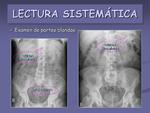
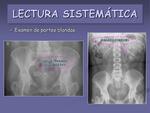
- Examen de partes blandas.
Valoraremos la presencia de calcificaciones vasculares o las debidas a las inyecciones musculares,
secuelas postquirúrgicas,
… (figuras 11,
12,
13,
14 y 15)
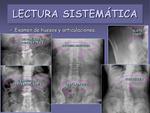
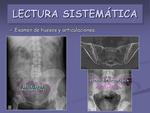
- Examen de huesos y articulaciones.
Hay que prestar atención a todas las estructuras óseas incluidas en la Rx: costillas,
columna vertebral,
sacro,
coxis,
palas iliacas,
cabezas femorales (figuras 16 y 17).
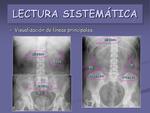
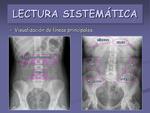
- Visualización de las líneas principales: viscerales y musculares.
En la mayoría de las Rx de abdomen es posible identificar la silueta hepática,
esplénica,
las siluetas renales y la vesical,
cuando ésta está llena (figuras 18 y 19).
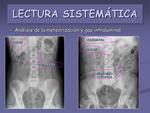
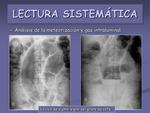
- Análisis de la meteorización y gas intraluminal.
Se considera normal la visualización de aire en el estómago,
en las asas de intestino delgado así como en el colon (figuras 20 y 21).
El luminograma del intestino delgado lo reconoceremos gracias a las válvulas conniventes que son pliegues que cruzan la pared de un lado al otro.
Por el contrario,
en el luminograma colónico se identifican las haustras,
que son pliegues incompletos,
así como restos fecales.
La mezcla de aire y restos fecales da un punteado gaseoso irregular conocido como patrón de "miga de pan".
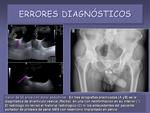
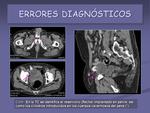
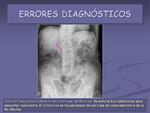
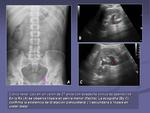
A continuación se presentan una serie de casos clínicos en los que se cometieron errores en el manejo del paciente por omisión o interpretación incorrecta de la Rx (figuras 22,
23,
24,
25,
26,
27,
28 y 29).