Vivimos en la era de la comunicación masiva (fig 1)

Fig. 1
References: Cristian Dzwonik, historietista argentino, NIK.
No es suficiente con saber hacer bien las cosas,
la excelencia profesional requiere saber comunicarlas apropiadamente.
La Radiología como especialidad clínica no debiera ser solo un servicio de informes con una relación médico paciente débil o inexistente [i].
En la práctica radiológica algunas de las interacciones más importantes se dan con TER,
administrativos,
celadores,
enfermeras…
[i].
En la práctica radiológica algunas de las interacciones más importantes se dan con TER,
administrativos,
celadores,
enfermeras… [ii].
De hecho infra estimamos el interés de los pacientes en sus exploraciones radiológicas y delegamos la comunicación en personal no médico y colegas prescriptores.
Así no es de extrañar que muchos pacientes ignoren el papel central del radiólogo en su atención (fig 2,
fig 3)
[ii].
De hecho infra estimamos el interés de los pacientes en sus exploraciones radiológicas y delegamos la comunicación en personal no médico y colegas prescriptores.
Así no es de extrañar que muchos pacientes ignoren el papel central del radiólogo en su atención (fig 2,
fig 3)

Fig. 2
References: american college of radiology
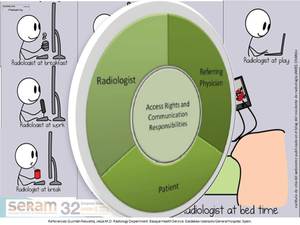
Fig. 3
References: webcomic publicado en el blog del residente de radiología JAMES CHANG
y se dé la paradoja que nuestro prestigio no crece acorde al mismo y a los espectaculares avances experimentados por la imagen biomédica.
La comunicación con los pacientes es uno de los pilares centrales en su cuidado y por ello debiera acentuarse su aprendizaje en la educación médica pre y postgrado,
pero los modelos asistenciales actuales desincentivan actividades que,
como la como la actividad comunicativa,
consumen tiempo y merman nuestro volumen de informes(fig 4)
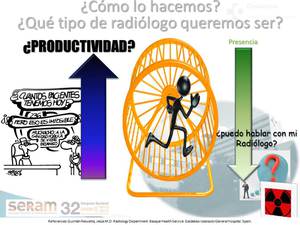
Fig. 4
References: Forges y American college of radiology
La medicina,
y por extensión la radiología,
debe seguir considerándose como una profesión cuyo objetivo no es meramente económico-productivo.
Los radiólogos,
debemos seguir defendiendo la importancia de los fines no económicos en nuestro trabajo.
Los pacientes son seres humanos que sufren y necesitan poder confiar en nosotros [iii](fig 5)
[iii](fig 5)

Fig. 5
References: american college of radiology
Aunque hay modelos complementarios favoreciendo la comunicación basados en la web [iv],
los pacientes valoran un radiólogo visible con quien hablar sobre sus estudios de imagen
[iv],
los pacientes valoran un radiólogo visible con quien hablar sobre sus estudios de imagen [v](fig 6,
fig 7,
fig 8)
[v](fig 6,
fig 7,
fig 8)
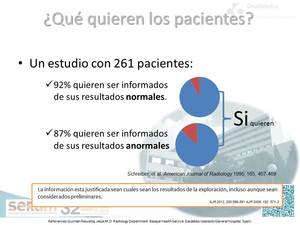
Fig. 6

Fig. 7
References: american college of radiology

Fig. 8
La información está justificada sean cuales sean los resultados de la exploración [vi]
[vi] [vii].
Ese deber de comunicación directa ha sido enfatizado por decisiones médico-legales
[vii].
Ese deber de comunicación directa ha sido enfatizado por decisiones médico-legales [viii] siendo su ausencia injustificada o su realización de forma inoportuna o inadecuada la segunda causa más frecuente por la que los radiólogos son demandados
[viii] siendo su ausencia injustificada o su realización de forma inoportuna o inadecuada la segunda causa más frecuente por la que los radiólogos son demandados [ix](fig 9)
[ix](fig 9)

Fig. 9
References: american college of radiology
La base de cualquier reclamación de mala práctica es el establecimiento de un deber de cuidado mediante la existencia de una relación médico-paciente.
Se considera que el radiólogo establece una relación médico-paciente cuando interpreta una imagen del paciente,
incluso cuando nunca ha conocido o hablado con el paciente o el médico que lo deriva.
En áreas como la mamografía,
radiología obstétrica,
pediátrica,
ecografía,
fluoroscopía,
o intervencionismo,
ya está establecida la comunicación rutinaria de los resultados.
El papel de un radiólogo moderno ya ha evolucionado desde algo más que un mero servicio proveedor de interpretación de imágenes a interactuar en todo el proceso continuo asistencial [x].
[x].
Perfil profesional del RADIOLOGO DEL FUTURO (fig 10,
fig 11)

Fig. 10

Fig. 11
References: american college of radiology
Desafíos como la externalización con servicios de teleradiología en países emergentes y la total pérdida de la visibilidad de los pacientes,
a medio o largo plazo podrían acabar transformando nuestra profesión en una mercancía o commodity como les ha sucedido a otras especialidades médicas.
Es preciso un profundo cambio cultural.
Debemos demostrar nuestra capacidad para prestar una atención médica completa [xi].
Las futuras generaciones de radiólogos deben formarse y ser competentes para comunicar y acercarse al paciente
[xi].
Las futuras generaciones de radiólogos deben formarse y ser competentes para comunicar y acercarse al paciente [xii](fig 12)
[xii](fig 12)

Fig. 12
References: american college of radiology
Formación en comunicación
La comunicación es un arte y también un conjunto de técnicas y habilidades que se pueden aprender incluyendo el autocontrol y manejo de reacciones emocionales,
y la corrección de determinadas actitudes.
Forma una parte esencial de lo que podría denominarse la inteligencia emocional del radiólogo.
GUIAS básicas (fig 13)

Fig. 13
Crear un ambiente acogedor y cariñoso.
Saludar y presentarse.
Obtener verbalmente o por escrito el consentimiento,
voluntariamente y plenamente informado,
dándole la oportunidad de expresar cualquier preocupación,
o hacer cualquier pregunta que pueda tener antes de que el examen se lleve a cabo.
Responder a sus preguntas verazmente,
tratando de no causar alarma prematura o innecesaria,
y no entrando en conversaciones acerca de las opciones de tratamiento que estén fuera de nuestra área de conocimiento o experiencia.
Ofrecerse a discutir los resultados según sea necesario ayudándole a participar en la toma informada de sus decisiones.
Informarle cuando debiera esperar poder consultar con el medico prescriptor toda vez que haya podido recibir puntualmente nuestro informe.
Evitar retrasos,
invitarles a preguntar acerca de los mismos,
y entregar informes puntuales,
llamándoles en caso de precisar una prueba autorreferida [xiii]
[xiii] [xiv].
[xiv].
Modelo de PRESENTACIÓN de un Radiologo residente  [xv]
[xv]
Soy el/la Dr/Dra (Apellidos).
Soy residente de radiología.
Un radiólogo es un médico especializado en la lectura e interpretación de sus (radiografías,
TC,
resonancias magnéticas,
ecografías).
Al igual que otros médicos pasamos una formación adicional de 4 años para aprender a interpretar los estudios de imagen y realizar procedimientos mínimamente invasivos no quirúrgicos.
Después de nuestra entrevista un técnico tomará sus imágenes.
Entonces las estudiaré junto a un radiólogo adjunto del servicio y haremos un diagnóstico.
Su médico dispondrá de los hallazgos dentro de las próximas (24 horas),
y guiado por nuestro informe,
formulará un plan para su atención continuada.
Ejercicio práctico,
radiólogo con
comunicación MENOS Y MÁS EFECTIVA
Escenario: Ecografía obstétrica nivel 1 del 3er trimestre confirmando una placenta previa.(fig 14,
fig 15)

Fig. 14

Fig. 15
References: american college of radiology
Recomendaciones para LA DOCENCIA en comunicación
Docentes con experiencia en guiar grupos pequeños con financiación y apoyo adecuados,
y con evaluación periódica de su continuo curricular docente.
Enseñanza formal bien estructurada con objetivos explícitos,
guías que permitan medición de las habilidades demostradas,
y con un desarrollo desde lo más sencillo a lo más complejo.
Metodologías experienciales e interactivas permitiendo observación directa o indirecta usando pacientes simulados y reales en entorno seguro y su retroalimentación.
DESAFÍOS en habilidades comunicativas
Comunicar malas noticias [xvi].
Comunicar proactivamente un error médico
[xvi].
Comunicar proactivamente un error médico [xvii]
[xvii] [xviii] o complicaciones típicas o atípicas de un procedimiento diagnóstico o terapéutico.
Comunicación con menores y sus padres en casos de diagnósticos de malformaciones y enfermedades congénitas con mal pronóstico,
oncología pediátrica,
radio protección (obtener consentimiento informado explicando conceptos básicos de los riesgos derivados de la radiación medica…),
etc
[xviii] o complicaciones típicas o atípicas de un procedimiento diagnóstico o terapéutico.
Comunicación con menores y sus padres en casos de diagnósticos de malformaciones y enfermedades congénitas con mal pronóstico,
oncología pediátrica,
radio protección (obtener consentimiento informado explicando conceptos básicos de los riesgos derivados de la radiación medica…),
etc [xix].
Pacientes con barreras comunicacionales,
multiculturales,
con emigrantes,
uso de interprete,
sordos,
traqueostomizados-laringectomizados…
[xix].
Pacientes con barreras comunicacionales,
multiculturales,
con emigrantes,
uso de interprete,
sordos,
traqueostomizados-laringectomizados… [xx] Comunicación con el paciente difícil (con escaso nivel intelectual,
escasa higiene,
verborreicos,
con tratarnos de la personalidad,
alcohólicos-toxicómanos,
manipuladores u hostiles y el paciente “informado” que englobaría al paciente médico)
[xx] Comunicación con el paciente difícil (con escaso nivel intelectual,
escasa higiene,
verborreicos,
con tratarnos de la personalidad,
alcohólicos-toxicómanos,
manipuladores u hostiles y el paciente “informado” que englobaría al paciente médico) [xxi].
Comunicación con la familia difícil (encubridora,
negadora,
culpabilizadora).
Comunicación en conferencias a asociaciones de pacientes,
y a través de redes sociales y medios de comunicación
[xxi].
Comunicación con la familia difícil (encubridora,
negadora,
culpabilizadora).
Comunicación en conferencias a asociaciones de pacientes,
y a través de redes sociales y medios de comunicación [xxii].
[xxii].
Lo esencial en la comunicación de MALAS NOTICIAS
Averiguar lo que sabe y lo que quiere saber.
Valorar cuánta información puede asumir,
consultando cuando sea necesaria la opinión de otros profesionales.
Si se estima que el momento no es oportuno,
decirle que reanudaremos la conversación en cuanto sea posible.
Manejar bien el lenguaje no verbal.
Nunca mentir.
Reflejar en la historia clínica la información que el paciente ha recibido y su grado de comprensión.
Ser igual de delicados al transmitir la información a los familiares,
pero ante la negativa familiar recordar que nuestra obligación ética y profesional es con el enfermo y no con la familia. [xxiii]
[xxiii] [xxiv].
[xxiv].
ERRORES COMUNES
Evitaremos descuidar la confidencialidad y la intimidad,
una deficiente «primera impresión»,
restringir la información a las buenas noticias,
reprimir toda esperanza,
la jerga incomprensible,
emplear ambigüedades,
dar falsas seguridades,
dramatizar la situación,
la frialdad,
la sobre implicación,
la arrogancia,
la falta de tacto,
imponer nuestros propios tiempos sin facilitar la asimilación,
interrumpir sin «escucha activa»,
emitir una comunicación no verbal discordante con la verbal,
la comunicación paradójica de una mala noticia cuando tras experimentar una satisfacción intelectual por un diagnóstico difícil comunicamos en ese estado de ánimo lo que para el paciente es un diagnóstico infausto,
hablar mal de otros profesionales,
y no reconocer nuestras propias limitaciones comunicacionales.
 [i] Ruiz,
Glazer.
The state of radiology in 2006: Very high spatial resolution but no visibility.
Radiology 2006; 241,
11-16.
[i] Ruiz,
Glazer.
The state of radiology in 2006: Very high spatial resolution but no visibility.
Radiology 2006; 241,
11-16.
 [ii] Empathy’s Vital Role in Putting Patients First.
Radiology 2013; 269:315–317.
[ii] Empathy’s Vital Role in Putting Patients First.
Radiology 2013; 269:315–317.
 [iii] RB Gunderman,
et al.
Why radiologists need to care.
Imaging in Medicine. 2013; 5(2): 99–101.
[iii] RB Gunderman,
et al.
Why radiologists need to care.
Imaging in Medicine. 2013; 5(2): 99–101.
 [iv] Recursos disponibles en internet: RadiologyInfo.org (disponible en español),
RadiologyCares.org,
ImageGently.org,
ImageWisely.org,
inforadiologia.org.
[iv] Recursos disponibles en internet: RadiologyInfo.org (disponible en español),
RadiologyCares.org,
ImageGently.org,
ImageWisely.org,
inforadiologia.org.
 [v]7ª conclusión del encuentro entre asociaciones de pacientes y radiólogos febrero 2014,
presentación de plataforma SERAM INFORADIOLOGIA.
[v]7ª conclusión del encuentro entre asociaciones de pacientes y radiólogos febrero 2014,
presentación de plataforma SERAM INFORADIOLOGIA.
 [vi] AJR 2013; 200:586-591.
[vi] AJR 2013; 200:586-591.
 [vii] AJR 2009; 192: 571-3
[vii] AJR 2009; 192: 571-3
 [viii] Berlin L .
Communicating results of all outpatient radiologic examinations directly to patients: the time has come .
Am J Roentgenol 2009 ; 192 ( 3 ): 571 – 573 .
[viii] Berlin L .
Communicating results of all outpatient radiologic examinations directly to patients: the time has come .
Am J Roentgenol 2009 ; 192 ( 3 ): 571 – 573 .
 [ix] Berlin L .
Failure of radiologic communication: An increasing cause of malpractice litigation and harm to patients.
Appied Radiology 2010; 39 (1-2): 17-23.
[ix] Berlin L .
Failure of radiologic communication: An increasing cause of malpractice litigation and harm to patients.
Appied Radiology 2010; 39 (1-2): 17-23.
 [x] JACR oct 2013,
vol 10;10:764-69.
[x] JACR oct 2013,
vol 10;10:764-69.
 [xi] Neiman HL.
ACR Bulletin 2002; 58:6.
[xi] Neiman HL.
ACR Bulletin 2002; 58:6.
 [xii] Gunderman,
RB.
Teaching Interpersonal and Communication Skills.Academic Radiology 2012;12:1589–90.
[xii] Gunderman,
RB.
Teaching Interpersonal and Communication Skills.Academic Radiology 2012;12:1589–90.
 [xiii] http://rsna.org/Radiology_Cares/
[xiii] http://rsna.org/Radiology_Cares/
 [xiv] Guía de la Sociedad Europea de Radiología sobre comunicación de radiólogos con los pacientes.
Insights Imaging (2013) 4:143–144.
[xiv] Guía de la Sociedad Europea de Radiología sobre comunicación de radiólogos con los pacientes.
Insights Imaging (2013) 4:143–144.
 [xv] MyRadiologist.com.
[xv] MyRadiologist.com.
 [xvi] Breaking Bad News: A Primer for Radiologists in Breast Imaging J Am Coll Radiol 2007;4:800-808.
[xvi] Breaking Bad News: A Primer for Radiologists in Breast Imaging J Am Coll Radiol 2007;4:800-808.
 [xvii]Radiology 2012; 262:381-6.
[xvii]Radiology 2012; 262:381-6.
 [xviii] Disponible en Web:<http://www.diagnosticimaging.com/rsna-2013/how-talk-patient-after-medical-error>,
<http://www.diagnosticimaging.com/articles/5-tips-radiology-error-disclosure.
[xviii] Disponible en Web:<http://www.diagnosticimaging.com/rsna-2013/how-talk-patient-after-medical-error>,
<http://www.diagnosticimaging.com/articles/5-tips-radiology-error-disclosure.
 [xix] bmj.com 2003;326:305.
[xix] bmj.com 2003;326:305.
 [xx] The American Journal of Medicine,
2007;120:10,912–15.
[xx] The American Journal of Medicine,
2007;120:10,912–15.
 [xxi] Abordaje del paciente difícil.
FMC 2013; 20 (1): 9–43.
[xxi] Abordaje del paciente difícil.
FMC 2013; 20 (1): 9–43.
 [xxii] Disponible en Web: <http://www.mypatientconnection.com/Resources/MediaTips.aspx>.
[xxii] Disponible en Web: <http://www.mypatientconnection.com/Resources/MediaTips.aspx>.
 [xxiii] Comisión Central de Deontología de la Organización Médica Colegial 25 de septiembre de 2010.
[xxiii] Comisión Central de Deontología de la Organización Médica Colegial 25 de septiembre de 2010.
 [xxiv] BMJ 2013;347:f5037
[xxiv] BMJ 2013;347:f5037

















