La tuberculosis (TB),
descubierta en 1882 por Robert Koch,
es considerada por muchos la enfermedad infecto-contagiosa más frecuente en el mundo.
Aunque su incidencia ha disminuido desde 2002,
en 2010 había 8,8 millones de casos de TB en el mundo,
de los cuales 418.000 en la Unión Europea.
Sin duda,
la TB sigue siendo una amenaza importante a pesar de los esfuerzos realizados,
y en los años 90 ha habido un resurgir de la enfermedad,
atribuible entre otras causas al aumento del flujo migratorio global,
al VIH y a la aparición de las formas resistentes a la multiterapia.
La TB puede afectar cualquier parte del cuerpo y puede llegar a ser un peligro para la vida.
La presentación más común es la TB pulmonar,
pero la TB extrapulmonar (TBEP) representa también un problema importante (representa el 10-20% de todos los casos de TB en pacientes inmunocompetentes y hasta un 60% en pacientes con SIDA).
El término de TBEP se ha usado para describir la aparición aislada de TB en otras partes del cuerpo distintas al pulmón.
Sin embargo,
prácticamente en todos los casos de TBEP existe un foco pulmonar primario,
que puede ser visible o no en las radiografías de tórax.
La TBEP es el resultado de la diseminación del bacilo tuberculoso desde este foco inicial de localización pulmonar,
poco después de la infección primaria.
La diseminación se produce principalmente por contigüidad,
pero también por vía linfática o hematógena.
A excepción de la afectación pleural,
las localizaciones más frecuentes de la TBEP son la ganglionar,
la urogenital y la osteoarticular.
Otras localizaciones son muy infrecuentes.
La detección inicial es muy importante para un buen manejo ulterior y requiere una sospecha clínica alta.
Las pruebas de imagen juegan un papel clave en su diagnóstico.
Sin embargo,
la evolución de la TB y los patrones radiológicos de la misma son el resultado de la interacción entre el patógeno responsable (Mycobacterium tuberculosis) y la respuesta del organismo de cada paciente.
Realizamos un estudio retrospectivo de 10 años de duración (2002 -2012) de los pacientes diagnosticados de TBEP en nuestro hospital.
Recuperamos 20 casos de TBEP confirmada microbiológicamente y realizamos una revisión posterior de las pruebas radiológicas y de las historias clínicas de los mismos.
Presentamos una revisión en imagen de distintas localizaciones de la TBEP según nuestra experiencia: 9 casos de linfadenitis tuberculosa,
2 de tuberculosis del sistema nervioso central,
3 del aparato urinario,
1 pericarditis tuberculosa,
3 de afectación tuberculosa del sistema musculoesquelético (2 espondilitis y 1 artritis),
1 caso de tuberculosis esplénica y 1 caso de afectación tuberculosa gastrointestinal.
Linfadenitis tuberculosa
La linfadenitis tuberculosa es la forma más común de TBEP.
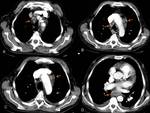
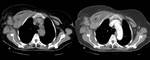
Los ganglios cervicales son los más afectados (63%) (Figura 1),
seguidos de los mediastínicos (27%) y axilares (8%) (Figuras 2 y 3); también se han descrito otras localizaciones menos frecuentes como submandibulares,
intraabdominales,
inguinales e intramamarias.
La linfadenitis cervical tuberculosa (también denominada escrófula o “el mal de los reyes”) es la manifestación más común de TBEP y una causa muy frecuente de linfadenitis periférica.
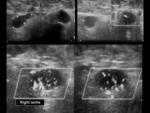
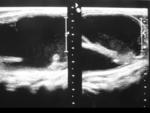
En el cuello los ganglios más afectados son los del triángulo posterior (51%) (Figuras 4 y 5) y los cervicales altos profundos (48%).
La afectación es unilateral en la mayoría de los casos.
La ecografía es una excelente prueba de imagen de primera línea para la valoración de las adenopatías cervicales y también para guiar la biopsia si ésta fuera necesaria.
En la escala de grises las adenopatías tuberculosas son hipoecóicas,
de morfología redondeada,
con ausencia de visualización del hilio ecogénico graso.
Tienden a presentar necrosis intraganglionar (quística),
suelen formar conglomerados adenopáticos y se asocian de edema de los tejidos blandos adyacentes.
En el estudio Doppler color se aprecia desplazamiento de la vascularización hiliar por la necrosis quística intraganglionar (Figura 6).
En TC las adenopatías tuberculosas tienen una apariencia variable,
dependiendo del grado de caseificación.
Al principio se puede apreciar solamente aumento de tamaño (Figura 7),
con atenuación similar al músculo.
A medida que se desarrolla la caseificación central las adenopatías presentan baja atenuación central (a veces quística),
y realce periférico (Figura 8). Habitualmente forman conglomerados adenopáticos con leves signos inflamatorios adyacentes.
En RM en un primer momento los ganglios afectados presentan aumento de tamaño e intensidad de señal homogénea.
Después sufren necrosis central,
hipointensa en T1 e hiperintensa en T2.
En estadios finales tiene lugar una transformación quística y se aprecia realce periférico tras la administración de contraste paramagnético.
Tuberculosis del sistema nervioso central (SNC)
La TB del SNC es poco frecuente; se ha descrito la existencia de afectación del SNC en aproximadamente el 5% de los pacientes con TB,
con una mayor prevalencia en pacientes inmunodeprimidos (hasta el 15% en los pacientes con TB relacionada con el SIDA).
Las vías de diseminación en la TB del SNC pueden ser hematógena o por ruptura directa o extensión desde un foco subependimario o subpial (foco Rich).
Las localizaciones más frecuentes son: meninges,
cerebro y médula espinal.
Las manifestaciones de la TB del SNC son muy variadas e incluyen la meningitis tuberculosa,
los tuberculomas,
el absceso tuberculoso,
la cerebritis tuberculosa,
la aracnoiditis espinal y la tuberculosis miliar.
La lesión parenquimatosa más frecuente es el tuberculoma (granuloma tuberculoso).
Los granulomas pueden ser únicos,
múltiples o miliares y se pueden encontrar en cualquier parte del parénquima cerebral,
aunque son más frecuentes en los lóbulos frontales y parietales.
En TC los tuberculomas son lesiones ocupantes de espacio redondas o lobuladas de atenuación baja o alta,
de pared irregular de grosor variable y presentan realce homogéneo o en anillo tras la administración de contraste.
Se puede apreciar el “signo de la diana” (calcificación central o realce puntiforme con hipoatenuación adyacente y realce en anillo) en hasta un tercio de los pacientes.
Este signo es muy sugestivo pero no patognomónico de TB.
Los hallazgos en RM dependen de si el tuberculoma está o no caseificado.
Se cree que hay una progresión desde un centro no caseíficado (sólido) hacia uno caseificado (líquido).
Los tuberculomas no caseíficados son hipointensos con respecto a la sustancia gris en secuencias T1 e hiperintensos en secuencias T2,
con realce homogéneo tras la administración de gadolinio.
Los tuberculomas caseíficados con centro sólido son iso/hipointensos tanto en secuencias T1 como T2 y se suelen asociar de edema adyacente variable (hiperintenso en secuencias T2) (Figura 9).
Los tuberculomas caseíficados con centro líquido son hipointensos en secuencias T1 y presentan un centro hiperintenso en secuencias T2,
con cápsula periférica (apreciable como un borde hipointenso en secuencias T2); suelen mostrar realce periférico con el gadolinio (Figura 10).
Los tuberculomas pueden desaparecer completamente tras el tratamiento antituberculoso; sin embargo,
pueden verse calcificaciones hasta en un 25% de los casos (mejor identificadas en TC).
Tuberculosis urinaria
La afectación tuberculosa del aparato urinario es una manifestación clínica habitual de la TBEP,
siendo más frecuente en varones jóvenes.
El riñón,
los epidídimos y el sistema colector son los primeros infectados; los demás órganos genitourinarios pueden verse afectados por vía ascendente o descendente.
La afectación renal tuberculosa es unilateral en el 75% de los casos,
siendo la calcificación renal la manifestación más común en TC (50% de los casos) (Figura 11).
En la urografía intravenosa la alteración más precoz es el patrón moteado de los cálices debido a las erosiones,
seguido de necrosis papilar.
La hidronefrosis tiende a presentar márgenes irregulares y defectos de repleción debidos al detritus caseoso.
Puede existir cavitación parenquimatosa renal (detectada como áreas irregulares de estancamiento del material de contraste),
dilatación de los cálices con estenosis infundibular.
En estadios terminales de TB renal son frecuentes las calcificaciones renales características de distribución lobar.
A veces pueden aparecer abscesos del músculo iliopsoas con origen en riñones afectados por la TB (Figura 12).
Tuberculosis musculoesquelética
La afectación tuberculosa del sistema musculoesquelético representa hasta el 35% de todas las formas de TBEP y un 2% de todos los casos de TB.
Espondilitis tuberculosa
Aproximadamente el 50% de la TB musculoesquelética afecta la columna vertebral (sobre todo torácica baja y lumbar alta),
con espondilitis tuberculosa.
La infección suele comenzar en la parte anterior del cuerpo vertebral,
cerca del platillo vertebral,
con desmineralización (visible en radiografías simples como pérdida de definición del borde denso de la vértebra).
Afecta clásicamente más de un cuerpo vertebral,
junto con los discos adycentes,
y raramente afecta los elementos posteriores (pedículos,
etc.).
Asocia típicamente poca o ninguna esclerosis reactiva o reacción periostal local,
hecho que ayuda a realizar diagnóstico diferencial con las infecciones piogénas de la columna vertebral.
La espondilitis tuberculosa puede asociarse de diseminación en los tejidos paraespinales,
con la formación de un absceso paravertebral (absceso de Pott).
La presencia de calcificaciones dentro del absceso es prácticamente diagnóstica de TB.
Si no se trata,
la infección lleva al colapso vertebral con acuñamiento anterior,
dando lugar a la cifosis y formación de giba.
Al curarse aparece anquilosis de los cuerpos vertebrales,
con obliteración de los espacios discales intervertebrales.
La TC es especialmente útil para guiar la punción –aspiración de aguja fina o la biopsia de aguja gruesa (Figura 13).
La RM es la prueba de elección en el diagnóstico de la espondilitis tuberculosa,
para valorar la afectación de partes blandas y la posible compresión medular.
En un absceso de Pott el disco y los platillos vertebrales adyacentes son hiperintensos en secuencias STIR y T2,
con intenso realce con gadolinio (Figura 14).
Artritis tuberculosa
La artritis tuberculosa es típicamente una monoartritis que afecta las articulaciones grandes de carga como las caderas y las rodillas.
No existen hallazgos radiológicos patognomónicos.
Pueden observarse cambios inespecíficos: osteopenia yuxtaarticular,
sinovitis,
aumento de partes blandas,
erosiones marginales,
destrucción cartilaginosa de diversos grados.
La disminución del espacio articular aparece en estadios tardíos.
El resultado final es la anquilosis fibrosa de la articulación.
Los datos orientadores para tuberculosis incluyen el debut insidioso,
una mínima esclerosis,
la relativa ausencia de la reacción periostal y de la proliferación ósea y la conservación del espacio articular en estadios precoces (Figura 15).
Pericarditis tuberculosa
La afectación tuberculosa cardiaca es rara (representa solamente el 0,5% de los casos de TBEP).
El hallazgo más frecuente es la afectación del pericardio,
sobre todo en pacientes inmunodeprimidos.
El signo radiológico principal de pericarditis tuberculosa es el engrosamiento pericárdico de más de 3 mm en adultos,
apreciable en la mayoría de los casos.
Los hallazgos en TC incluyen un pericardio engrosado,
irregular y la presencia de frecuentes adenopatías mediastínicas asociadas.
La mayoría de los pacientes presentan la vena cava inferior ectásica (diámetro mayor de 3 cm),
derrame pleural (típicamente bilateral) y deformidad del septo interventricular.
El derrame pericárdico (Figura 16) y/o las calcificaciones pericárdicas localizadas son poco frecuentes(menos del 20% de los casos).
Tuberculosis esplénica
La afectación del bazo es muy rara y ocurre probablemente por diseminación hematógena de la forma primaria de la enfermedad.
La TB esplénica miliar se manifiesta en TC como múltiples lesiones hipodensas puntiformes (0,5 – 2 mm) (Figura 17); la apariencia en ecografía es de múltiples micronódulos hipoecoícos.
La forma macronodular es rara y se manifiesta como esplenomegalia difusa con múltiples lesiones hipodensas o masa única pseudotumoral.
En TC las lesiones pueden tener realce central en fases precoces y calcificaciones en fases tardías de la enfermedad.
Suelen existir adenopatías intraabdominales asociadas.
Tuberculosis gastrointestinal
La TB gastrointestinal es rara.
Casi siempre afecta la región ileocecal (90% de los casos),
tanto el íleon terminal como el ciego,
con/sin dilatación proximal.
En TC el hallazgo más común es el engrosamiento mural,
típicamente concéntrico (cuando es excéntrico tiene a afectar la pared cecal medial).
Suelen existir adenopatías locorregionales (con centro hipodenso que corresponde al caseum) (Figura 18).