Epidemiología y ciclo vital:
La hidatidosis es una zoonosis de distribución global producida por los parásitos Echinococcus Granulosus y Multilocularis,
siendo el primero el agente causal más frecuente de la hidatidosis en humanos y endémico nuestro en países de la cuenca mediterránea,
África,
Ámerica del Sur,
Oriente Medio,
Australia y Nueva Zelanda (Fig.1)
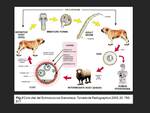
El ciclo de vida del E.
Granulosus (Fig.2) implica a dos huéspedes.
El huésped definitivo habitualmente es el perro pero dependiendo de la región puede corresponder a otros carnívoros como zorros y lobos.
La forma adulta del parásito vivie en el duodeno del huésped definitivo,
fijado mediante garfios a la mucosa intestinal.
Los huevos son liberados en el intestino y posteriormente excretados en las heces.
Generalmente el huésped intermediario es la oveja,
que ingiere los huevos al pastar hierba contaminada.
Al digerirse en el intestino proximal los huevos pierden la cubierta protectora y se libera el hexacanto embrionario u oncosfera que pasa a la circulación portal y llega al hígado (órgano afectado con mayor frecuencia),
donde se desarrolla con mayor frecuencia el quiste hidatídico.
Cuando el huésped definitivo ingiere las vísceras parasitadas se completa el ciclo.
El ser humano forma parte del ciclo como huésped intermediario cuando por contacto con el huésped definitivo (generalmente perros domésticos) o al ingerir agua o alimentos contaminados.
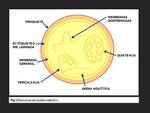
La estructura del quiste hidatídico:
El quiste está formado por tres capas (Fig.
3):
- Una capa externa,
el periquiste,
constituida por células modificadas del huésped que forman una cápsula fibrosa.
- Una capa media,
el ectoquiste o membrana laminada,
acelular y permeable a los nutrientes pero que impide el paso de bacterias.
- Una capa interna,
la membrana germinal,
que produce la membrana laminada y las formas larvarias del parásito.
Las vesículas hijas,
son invaginaciones de la membrana germinal que permanecen fijadas a esta mediante un pedículo,
en cuyo interior se encuentran los scólex o formas larvarias del parásito.
Posteriormente la vesícula se desprende y constituye el quiste hijo.
El contenido líquido de los quistes es un líquido claro que contiene gran cantidad de proteínas,
iones,
lípidos y polisacáridos y tiene una gran capacidad antigénica.
Cuando las vesículas y los quistes hijos se rompen en el interior del quiste los scólex y las membranas se liberan en el interior del quiste formando un sedimento conocido como "arena hidatídica".
Clasificación por imagen de los quistes hidatídicos:
Las dos clasificaciones usadas con mayor frecuencia son la de Gharbi (1981) y la del "Grupo de Trabajo Informal de las Echinococcosis" de la WHO (2001)(Fig 4).
Con respecto a la anterior este nuevo sistema supone dos avances de importancia:
- Incluye propiamente los quistes con vesículas hijas y contenido predominantemente sólido (CE3B) (Fig.
5).
- Clasifica las lesiones de acuerdo a su actividad biológica.
CE1 WHO/Tipo I de Gharbi:
Quiste anecoico unilocular.
Pueden contener o no finos ecos internos que se movilizan al cambiar la posición del paciente ("signo de la nevada"),
y corresponden con la arena hidatídica.
En ocasiones puede observarse el "signo de la doble pared" que consiste en la diferenciación del periquiste y el endoquiste como líneas hiperecogénicas separadas entre sí por una línea hipoecogénica.
En TC y RM se visualizan como lesiones bien definidas con contenido de densidad/intensidad de señal líquido.
Con frecuencia puede apreciarse realce lineal fino de la pared tras la administración de contraste iv,
lo que los diferencia de los quistes hepáticos simples.
Los quistes tipo I/CE1 constituyen el estadio inicial del desarrollo del parásito (activos).
CE2 WHO/Tipo III de Gharbi:
Corresponden con quistes que contienen múltiples quistes hijos de morfología irregular que ocupan la totalidad del quiste madre,
lo que les da un aspecto multiseptado o "en roseta".
Al igual que los anteriores,
de ahí la variación con respecto a la clasificación de Gharbi,
corresponden con formas activas del desarrollo del parásito.
Quistes CE3A/Tipo II de Gharbi:
Quistes con membranas desinsertadas como consecuencia de la degeneración del quiste ("signo de la serpiente").
Cuando el colapso de las membranas es completo estas se depositan en la zona declive del quiste dando lugar a un signo clásico "signo del nenúfar".
Quistes C3B/Tipo III de Gharbi:
Quistes con vesículas hijas inmersas en una matriz de aspecto sólido,
hiperecogénica en ecografía y densa en los estudios de TC.
Su intensidad de señal es variable en los estudios de RM la intensidad de señal de las vesículas hijas es siempre superior a la de la matriz en las secuencias potenciadas en T2 (Fig.
5).
Dado que se dan como consecuencia de la degeneración incompleta del quiste los quistes C3A y B se consideran formas transicionales.
Quistes CE4 y CE5/Tipo IV y V de Gharbi:
Corresponden con quistes de apariencia sólida con calcificación periférica (CE4) o completamente calcificados (CE5).
La presencia de calcificación se relaciona con la supervivencia del parásito,
por lo que se consideran formas inactivas.
En general la ecografía es la técnica más precisa para la clasificación de los quistes hidatídicos demostrando mayor capacidad para clasificar de forma correcta los quistes uniloculares y para la detección de la matriz ecogénica y las membranas intraquísticas (Fig.
6).
Ha de tenerse en cuenta que pueden existir calcificaciones parciales de pared en otros subtipos y no implica la muerte del parásito (Fig.7).
La TC es más sensible para la detección de la calcificación parietal.
En las secuencias de RM potenciadas en T2 puede observarse el "signo del anillo" constituido por un anillo hipointenso completo que corresponde con el periquiste,
de gran contenido en colágeno,
hallazgo muy sugestivo de quiste hidatídico hepático aunque no patognomónico (Fig.
8).
HIDATIDOSIS HEPÁTICA Y COMPLICACIONES LOCALES.
El hígado es el órgano afectado con mayor frecuencia en la hidatidosis,
alrededor del 75% de los casos,
debido a la puerta de entrada del parásito en el organismo,
sin embargo,
una vez superada la barrera hepática,
la hidatidosis puede afectar prácticamente a cualquier órgano de la economía (Fig.
9).
La calcificación de los quistes hepáticos ocurre generalmente en la pared y en el 20-30% de los casos.
Con mayor frecuencia los quistes se localizan en el LHD.
Complicaciones intrahepáticas:
Incluyen la rotura y la infección del quiste.
Dependiendo de las series la rotura del quiste ocurre entre el 50% y el 90% de los casos y puede ser clínicamente silente.
Se describen tres tipos de rotura:
- Contenida: Ocurre cuando se rompe el endoquiste pero el periquiste continua intacto (corresponde a los quistes tipo CE3A) y puede estar relacionada con degeneración espontánea del quiste,
traumatismo o respuesta al tratamiento.
- Comunicante: Implica paso del contenido del quiste en los radicales biliares contenidos en el periquiste.
- Directa: Ocurre cuando tanto el endoquiste como el periquiste se rompen permitiendo la salida libre del contenido del quiste a la cavidad peritoneal,
a la cavidad pleural,
a una víscera hueca,
a la pared abdominal...
dependiendo de la localización de este.
Siempre que ocurra una rotula comunicante o directa se producirá el vaciamiento total o parcial del quiste,
disminuyendo la presión intraquítica,
lo que implica la pérdida de la morfología esférica y la disminución de su tamaño.
Aunque la rotura comunicante es frecuente la rotura franca del quiste al árbol biliar es más rara (5%) y generalmente se asocia a clínica de colangitis aguda (fiebre,
ictericia) secundarios a la obstrucción biliar.
En cualquier caso la dilatación de la vía biliar puede ser secundaria únicamente al efecto compresivo del quiste (Fig.
11).
El único signo definitivo lo constituye la visualización directa del defecto parietal o la comunicación con la vía biliar.
Los signos indirectos de fístula biliar son las variaciones en la ecogenicidad/densidad/IS del quiste y la presencia de niveles líquido-líquido o líquido-grasa de nueva aparición.
La infección del quiste únicamente puede ocurrir en casos de rotura comunicante o directa,
permitiendo a las bacterias acceder al interior del quiste (5-8% de los casos).
En estas circunstancias los hallazgos son equiparables a los de cualquier absceso hepático.
Habitualmente la lesión mostrará márgenes mal definidos,
apariencia sólida o un patrón mixto sólido-líquido,
en ocasiones gas intraquístico o niveles líquido-gas. En los estudios de TC y RM con contraste es frecuente la asociación de realce periférico lesional y realce parcheado difuso hepático en relación con los cambios inflamatorios.
Crecimiento exofítico y migración:
Los quistes hepáticos pueden seguir las vías de diseminación natural proporcionadas por la cápsula hepática,
los ligamentos y el peritoneo.
Las más frecuentes son el crecimiento exofítico a través del área desnuda hepática y el ligamento gastrohepático (Fig.
12).
La afectación transdiafragmática ocurre en el 0,6-16% de los casos de enfermedad hepática,
generalmente a través del área desnuda,
y varia desde la adherencia aislada al diafragma hasta la rotura en la cavidad pleural,
la siembra parenquimatosa pulmonar y la fístula bronocpleural.
Generalmente la siembra pleural va acompañada de derrame y el defecto diafragmático raramente es visible (Fig 13 y 14).
Perforación a víscera hueca:
Es una complicación extremadamente rara (0,5%) y puede acompañarse de hidatidemesis o hidatidorrea.
Generalmente se descubre la comunicación durante la cirugía.
En ocasiones TC puede demostrar contenido aéreo dentro del quiste o incluso material de contraste oral.
Siembra peritoneal:
Generalmente está asociada a la rotura de un quiste hepático o a la siembra durante la cirugía de estos,
aunque en casos poco frecuentes puede ser primaria.
Ocurre globalmente en alrededor del 13% de los pacientes.
Suele ser asintomática hasta que los quistes alcanzan un gran tamaño.
El TC con CIV es el método diagnóstico de elección ante esta sospecha (Fig.
15).
Trombosis portal:
La trombosis portal secundaria a la compresión y la cavernomatosis portal secundaria es una complicación rara de los quistes localizados en el lóbulo caudado y en la bifurcación portal.
Existe únicamente un caso descrito de invasión portal por rotura directa y trombosis.
Invasión de la pared abdominal.
DISEMINACIÓN HEMATÓGENA:
Pulmonar:
Los pulmones son el segundo órgano más frecuentemente afectado (Fig.
9) y el primero en el caso de la hidatidosis en niños (15-25% de los casos).
La mayoría de los quistes adquiridos durante la infancia se diagnostican de forma incidental debido a la escasa resistencia opuesta por el parénquima pulmonar al crecimiento del mismo,
lo que permite que alcancen grandes tamaños sin resultar sintomáticos.
Generalmente se localizan en los LLII y la calcificación de los quistes es extremadamente rara.
Como consecuencia del crecimiento del quiste se pueden producir erosiones de los bronquiolos que están contenidos en el periquiste (rotura comunicante) dato lugar a la presencia de aire intraquístico que diseca las capas ("signo del menisco"),
a niveles aire-líquido sin que implique la infección del mismo.
Cuando la rotura afecta tanto al periquiste como al endoquiste (rotura directa) el quiste puede vaciarse en el árbol bronquial dando lugar a la expectoración del contenido.
En estos casos pueden verse membranas desprendidas y colapsadas en una cavidad neumatizada ("signo de la serpiente" y "signo del nenúfar").
Tras la rotura la complicación más frecuente de los quistes pulmonares es la infección.
En raras ocasiones la hidatidosis pulmonar puede ser causa de TEP.
Renal:
La afectación renal es rara (3% de los casos).
Puede verse calcificación parietal.
Los quistes generalmente son solitarios y se localizan en la corteza renal pudiendo alcanzar gran tamaño.
Generalmente permanecen asintomáticos durante años pero en ocasiones (aprox 18%) puede producirse la rotura directa del quiste al sistema colector dando lugar a clínica de cólico renoureteral agudo e hidatiduria.
Glándulas suprarrenales:
Su afectación es extremadamente rara y en los escasos casos descritos es primaria (Fig.
16).
Bazo:
La afectación del bazo es muy variable (0,9-8%) y dependiendo de las series es el tercer órgano afectado en frecuencia.
Generalmente los quistes esplénicos se asocian a enfermedad hepática aunque pueden ser vistos como afectación primaria.
Los quistes suelen ser solitarios y la calcificación parietal es frecuente.
Hueso:
La frecuencia de la afectación ósea es igualmente variable (0,5-4%) y generalmente se restringe a la columna y a la pelvis.
La particularidad de la afectación ósea es la ausencia de desarrollo del periquiste lo que permite un comportamiento más agresivo del quiste,
que crece siguiendo las líneas de menor resistencia hasta perforar la cortical ósea y extenderse a las partes blandas.
Rara vez calcifican.
Aunque es difícil distinguir esta afectación de la espondilitis tuberculosa y de la osteomielitis crónica es importante resaltar la ausencia de afectación del disco intervertebral y la tendencia a la diseminación subperióstica y subligamentaria de la hidatidosis ósea.
Además la afectación de la costilla adyacente se considera un hallazgo típico.
SNC:
La frecuencia de afectación del SNC es inferior al 1% de los casos dependiendo de las series y generalmente se diagnostica durante la infancia.
Las lesiones suelen localizarse en los hemisferios cerebrales particularmente en el territorio de la ACM.
Las lesiones de comportamiento quístico y márgenes bien definidos se caracterizan por la ausencia de edema perilesional vasogénico,
lo que ayuda a diferenciarlas de los tumores quísticos,
y la ausencia de realce tras la administración de CIV.
La calcificación es extremadamente rara.
OTRAS LOCALIZACIONES.
De forma más escepcional,
dada su diseminación hematógena,
existen casos descritos de localizaciones inusuales incluyendo el corazón y el pericárdio,
las órbitas,
la pared gástrica,
el mediastino,
el tejido celular subcutáneo y los músculos.
A pesar de su escasa frecuencia en zonas endémicas y cuando las características de imagen son compatibles,
es necesario tener en cuenta la hidatidosis como parte del diagnóstico diferencial.