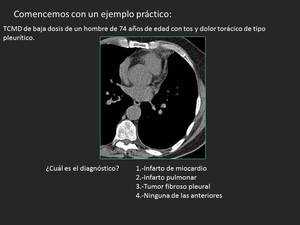
Fig. 2: Figura 2
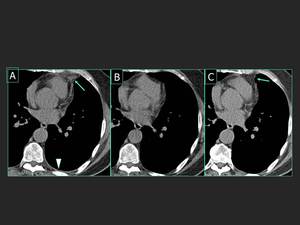
Fig. 3: Corte axial de un TCMD de baja dosis sin contraste intravenoso, muestra una zona prominente y de mayor densidad en la grasa epicárdica (flecha en la imagen A). Estos hallazgos no estaban presentes en un TCMD de baja dosis realizado previamente ( B). El paciente no tenía alteraciones analíticas ni del electrocardiograma. Estos resultados fueron compatibles con necrosis grasa epicárdica ( NGE ) . Esta, es una patología benigna de etiología desconocida que se presenta con dolor agudo en el pecho en personas previamente sanas ( 1 ) . El TC muestra un aumento de la densidad de la grasa pericárdica , a veces rodeado por un anillo de espesor (flecha en A ) , engrosamiento pericárdico y líquido pleural (punta de flecha en A ) . Se diagnostica con el TCMD de baja dosis y por su evolución ( C ) evitando la radiación innecesaria y la cirugía. El paciente fue tratado con medicamentos anti-inflamatorios no esteroideos (AINES). Los síntomas desaparecieron en pocos días . En el seguimiento obtenido 2 meses después, la lesión había disminuido (flecha en C ) y el líquido pleural había desaparecido. Ejemplo de NGE diagnosticada mediante TCBD que no había sido diagnosticado previamente.
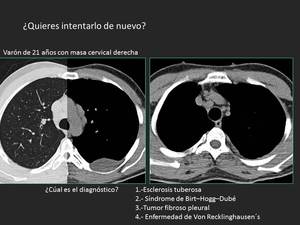
Fig. 4
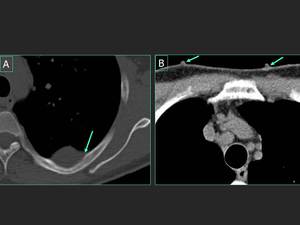
Fig. 5: La respuesta correcta es la enfermedad de von Recklinghausen (EVR) también llamada neurofibromatosis tipo I. El TCMD de baja dosis muestra una lesión sólida con forma lenticular que contacta y remodela la costilla. Estos hallazgos son consistentes con un tumor neurogénico. Dos lesiones de la piel también se identifican con el TCBD (flechas en B). Uno de ellas fue biopsiada y la anatomía patológica confirmó la presencia de un neurofibroma cutáneo. No se identifican anomalías pulmonares. En la resonancia magnética del cuello se observaron lesiones compatibles con tumores neurogénicos (no se muestra).
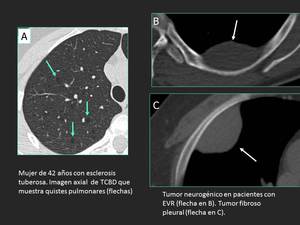
Fig. 6: Los pacientes con esclerosis tuberosa (ET), el síndrome de Birt-Hogg-Dubé y la EVR pueden tener lesiones en la piel y quistes pulmonares visibles con TCBD (flechas en A). Los tumores neurogénicos que se encuentran en la EVR pueden remodelar las costillas (flecha en B). El tumor fibroso pleural no suele afectar el nervio contiguo (flecha en C)(2).

Fig. 7

Fig. 8: Introducción
Se organiza el contenido en

Fig. 9: Índice
1.
Seguimiento en pacientes oncológicos:
Fig. 10: Metástasis pulmonares bilaterales (flechas en A) detectadas con TCMDBD. No estaban presentes en el TCMDBD realizado 3 meses antes (B). De forma subjetiva la calidad de las imágenes es similar a las del ETC(C).
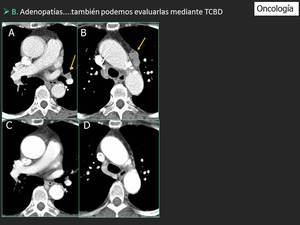
Fig. 11: Adenopatías hiliares y mediastínicas detectadas con TCBD (flechas en A y B) en una mujer de 64 años con una neoplasia de colon. En las imágenes con ECT no se observaron lesiones significativas diez meses antes (C, D). La calidad de las imágenes realizadas con TCBD y ECT es similar.
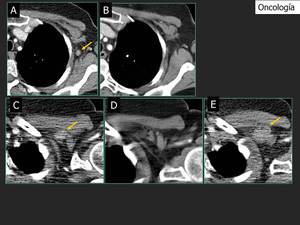
Fig. 12: Adenopatía axilar izquierda detectada fácilmente con TCBD(flecha en A). En la exploración de TCE, realizada seis meses antes no se identificaba la lesión(B). La calidad de las imágenes TCBD y ETC es similar. Adenopatía axilar izquierda en el mismo paciente. La lesión no se identifica bien con el TCBD (flecha en C) al comparar con la imagen de TCE (D) realizada nueve meses antes de C. Seis meses más tarde se encontró una gran metástasis axilar con el TCBD (flecha en E). La calidad de las imágenes del TCBD alrededor del hombro puede ser peor que los TCE.
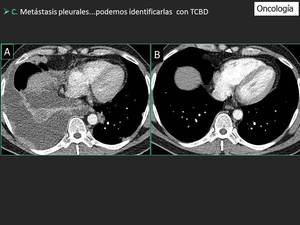
Fig. 13: El TCBD demostró la presencia de metástasis pleurales bilaterales (flechas en A). Un TCBD realizado nueve meses antes de A no mostró la existencia de enfermedad pleural (B). Observe la alta densidad de la aorta y las arterias pulmonares tras la administración de contraste intravenoso en TCBD.
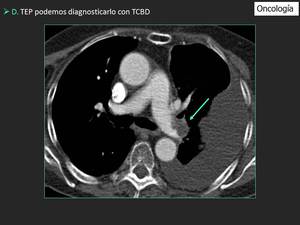
Fig. 14: Todos los estudios con TCBD de pacientes oncológicos se realizaron con iohexol a una velocidad de flujo de 2 ml / s. Se utilizó una cánula iv 25G en cada paciente. TE (flecha) se detectó con esta técnica en el 3% de los pacientes oncológicos ambulatorios.
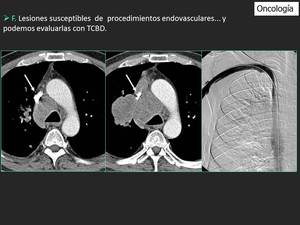
Fig. 15: Imágenes realizadas con TCBD demostraron un progresivo crecimiento del tumor con signos de compresión de la vena cava superior. El paciente requirío La realización de angioplastia y colocación de stent (flecha).
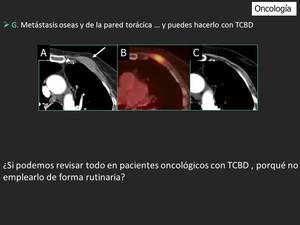
Fig. 16: Metástasis de la pared torácica en una imagen TCBD(flecha en A). Muestra un aumento de captación de FDG en el PET-TC (B). La lesión no estaba presente en las imágenes del TC realizadas seis meses antes.
2.
Caracterización y seguimiento de enfermedades infecciosas pulmonares:
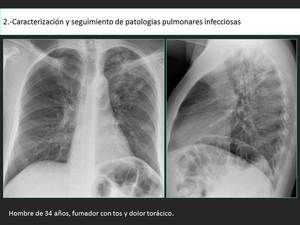
Fig. 17: En la radiografía de torax se identifican opacidades bilaterales en los lóbulos superiores.
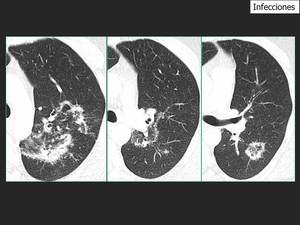
Fig. 18: En la radiografía de torax se identifican opacidades bilaterales en los lóbulos superiores. El TCBD muestra áreas focales redondas en vidrio deslustrado rodeadas por un halo más denso. Estas lesiones con “el signo del halo invertido” se encuentran en los lóbulos superiores y en el segmento 6. Se observan nodulos pequeños en el halo y dentro de las lesiones. Estos hallazgos y su distribución sugieren el diagnóstico de tuberculosis.
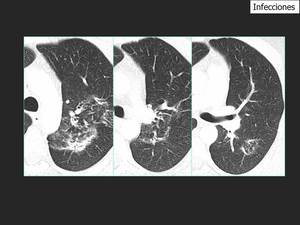
Fig. 19: Se obstuvieron cultivos positivos para Mycobacterium tuberculosis. Imágenes realizadas cuatro meses más tarde mostraron mejoría de las lesiones.
El “signo del halo invertido”, fue descrito por primera vez en TC en una neumonía organizada criptogenica, posteriormente se ha observado en diferentes patologías. Edson Marchiori et al describieron que la presencia de nódulos pequeños en la pared o dentro de la lesión, usualmente indican una enfermedad granulomatosa activa (tuberculosis o sarcoidosis) (4). No obstante, no se han descrito casos similares previamente con el TCBD. La asociación de conocimientos con el TCBD hicieron posible disminuir la dosis de radiación y diagnosticar a este paciente. ¿Por qué no utilizar TCBD en enfermedades infecciosas en pacientes inmunodeprimidos por ejemplo?
3.
Sospecha de malformaciones torácicas congénitas en adultos:
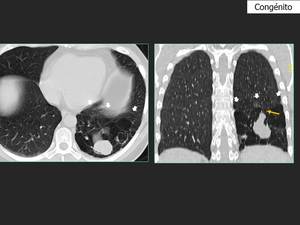
Fig. 20: El TCBD realizado en el mismo paciente mostró una atresia bronquial en el lóbulo inferior izquierdo. Aparece un nodulo pulmonar rodeado de un area de baja densidad que refleja atrapamiento aéreo (flechas balncas). Normalmente en el TC se identifican formas tubulares o en dedo de guante (flecha amarilla).
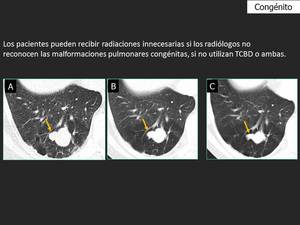
Fig. 21: Atresia bronquial en otro paciente demostrada con TCBD (flecha en A) y TCC (flechas en B y C). Tuvo un crecimiento lento desde el 2002 (C) hasta el 2012 (A). Este paciente fue sometido a seis TC a lo largo de diez años. La dosis de radiación estimada fue 1,5 mSv con TCBD, con una dosis aproximada de 4mSv a 14.5 mSv en los TCC. La atresia bronquial no necesita seguimiento mediante TC.
4.
Pacientes de urgencia (p.ej.
necrosis grasa epipericárdica,
neumotórax,
hernia diafragmática:
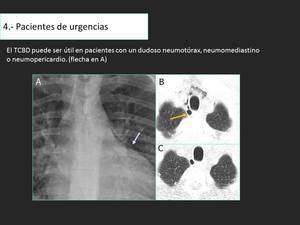
Fig. 22: Hombre de 35 años que sufre una caída en una carrera de bicicletas. Manifestaba dolor en el tórax izquierdo. La radiografía de tórax muestra signos de neumomeidastino y neumopericardio (flecha en A) TCC demuestra neumomediastino relacionado con un pequeño diverticulo traqueal. (flecha en B) No se observa neumopericardio. TCBD realizado un mes mas tarde muestra que el aire mediastinal ha desaparecido y permanece el diverticulo traqueal derecho (C)
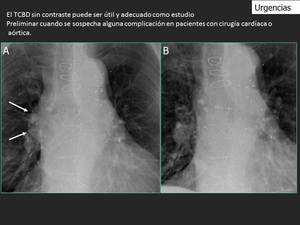
Fig. 23: La radiografía de tórax muestra ensanchamiento mediastinico en un paciente con transplante cardíaco realizado hace 20 años. Este hallazgo no estaba presente hace tres meses (B) Se le realiza un TCBD.
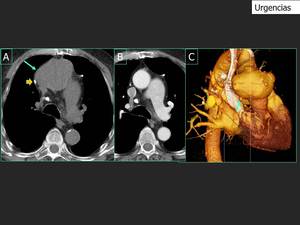
Fig. 24: El TCBD muestra un aumento del diametro de la aorta ascendente con un contorno lobulado (flecha blanca en A). La aorta ascendente tenía un diámetro normal seis meses antes (B). Estos hallazgos aparecieron alrededor de la anastomosis entre la aorta nativa y el transplante cardíaco (observe los clips, flecha amarrilla en A). ECG con Angio TC se realizó despues del TCBD. En la imagen VR se observó un aneurisma con divericulos en la aorta (flecha en C), sugestivo de un aneurismo micótico. El paciente habia tenido una neumonia en casa un mes antes. El cultivo de la resección aórtica fue positivo para Streptococus pneumoniae.
5.
Planificación de procedimientos intervencionistas (p.ej.
adquisición en prono cuando se sospecha de derrame pleural loculado) :
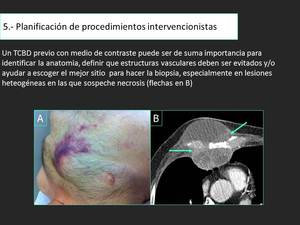
Fig. 25: Masa en la pared toráxica (B). TCBD con medio de contraste muestra áreas densas donde dirigir la aguja. Se realizó la biopsia colocando la aguja en estas áreas. Se diagnosticó mestástasis de carcinoma indiferenciado con necrosis.
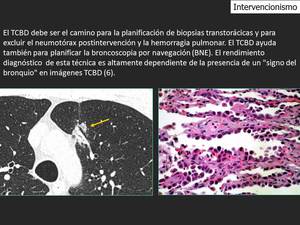
Fig. 26: Cabe destacar la presencia de un bronquio que lleva directamente al adenocarcinoma pulmonar diagnosticada por (BNE). (flecha). Un diagnóstico con BNE parece ser ocho veces más probable en pacientes con un signo del bronquio identificable en las imágenes de TCBD.
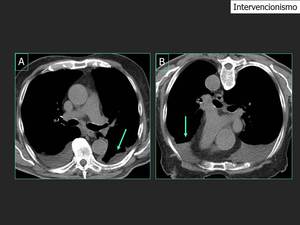
Fig. 27: En algunas ocaciones una presentación atípica de líquido pleural libre, caracterizado por una superficie convexa, simula derrame loculado (flecha en A). Fue descrito por J. Caceres hace más de veinte años. TCBD en prono demuestra que el líquido se mueve libremente dentro de la cavidad pleural (flecha en B). De esta manera se puede descartar colecciones loculadas y se facilita el drenaje del líquido pleural si fuese necesario.
6.
Seguimiento de nódulos pulmonares detectados incidentalmente:
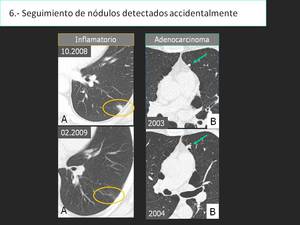
Fig. 28: Es bien sabido que el seguimiento de nódulos con TCBD permite descartar el cancer pulmonar.(A) o detectarlo (B) (7,8) TCBD puede ser utilizado para el seguimiento de nódulos detectados incidentalmente, siguiendo las recomendaciones establecidas (9,10)
7.
Miscelánea: (lesiones cutáneas densas detectadas incidentalmente)
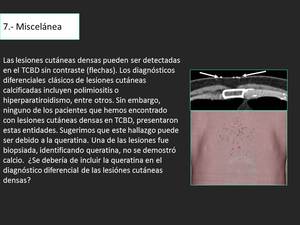
Fig. 29





























