El trasplante renal se ha convertido en una de las alternativas terapeuticas más importantes para los pacientes con insuficiencia renal crónica,
ya que no sólo mejora la tasa de supervivencia sino que también produce un importante mejoría en la calidad de vida de estos pacientes(1).
La técnica quirúrgica no ha variado especialmente desde los años 50,
fecha en la que se realizaron los primeros trasplantes.
Normalmente se escoge la fosa ilíaca derecha del paciente,
a nivel extraperitoneal,
para la inserción del injerto ya que la vena ilíaca derecha se sitúa más superficial y horizontal en ese lado de la pelvis,
facilitando de este modo la anastomosis.
Se realizan anastomosis termino-laterales de vena y arteria del donante a la vena y arteria iliacas externas del receptor respectivamente.
El uréter se anastomosa a la cara superolateral,
de la vejiga urinaria a través de una neocistostomía para evitar la presencia de reflujo posteriormente (2) y (3).
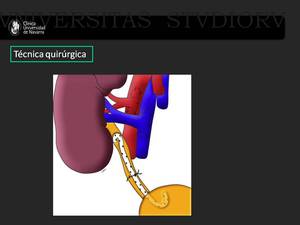
Fig. 2
El papel del radiólogo en la valoración del trasplante renal es importante ya que la ecografía continua siendo la técnica no invasiva más valiosa y económica para la monitorización del injerto renal.
La localización superficial del riñon hace que sea muy accesible para el estudio,
utilizando normalemente transductores multifrecuencia entre 2,5 y 6 Mhz.
Los protocolos de seguimiento postrasplante varían de unos centros a otros.
Generalmente,
se recomienda realizar un estudio basal antes de las primeras 48 horas post-cirugía y posteriormente eco-doppler de control que estará condicionado por la evolución del órgano.

Fig. 3
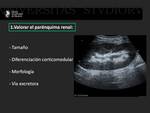
En primer lugar es necesario realizar una valoración general del parénquima renal con la ecografía en la escala de grises.
Los aspectos a valorar son los siguientes:
- Tamaño.
El tamaño del injerto debe ser valorado ya que nos servirá de referencia ante futuras complicaciones.
Hay que tener en cuenta que los injertos renales pueden estar discretamente hipertróficos en las dos primeras semanas tras el trasplante.
- Morfología.
La morfología de los riñones trasplantados suele ser similar a la de los riñones nativos,
con forma elíptica.
Hay que descartar la presencia de lesiones intraparenquimatosas ya sea benignas (quistes renales simples o angiomiolipomas) o lesiones malignas.
- Adecuada diferencación cortico-medular.
- Vía excretora.
En los pacientes recién trasplantados puede existir cierto grado de ectasia que se relaciona con denervación postoperatoria (4).
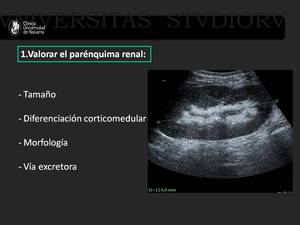
Fig. 4
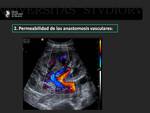
En segundo lugar se debe comprobar la adecuada permeabilidad de las anastomosis vasculares.
Con la ecografía doppler color obtendremos una visión global de la perfusión intraparenquimatosa y no ayuda a localizar la vena y la arteria renales.
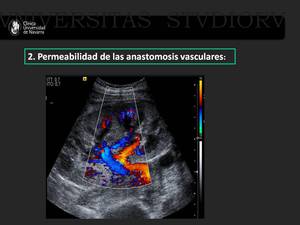
Fig. 5
En estos casos puede ser de utilidad emplear el power doppler para demostrar una correcta perfusión del injerto,
que nos muestra todo el flujo renal tanto arterial como venoso y es más sensible que el doppler color convencional (4).
La arteria renal normal tiene un registro que muestra una onda de baja resistencia con un pico sistólico que muestra un ascenso rápido y un flujo diastólico continuo.
Entre la arteria renal principal y los vasos intrarrenales existe un descenso de la amplitud sistólica y diastólica que debemos tener en cuenta.
En las zonas de anastomosis pueden encontrarse un patrón de flujo turbulento como consecuencia de las anastomosis quirúrgica de los vasos.
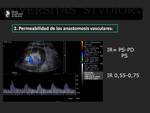
Con la onda de flujo arterial se calcula el índice de resistencia (IR) que se emplea de rutina en la valoración de los injertos renales.
Su valor viene determinado por la velocidad pico sistólica y la velocidad mínima diastólica.
Los valores normales rondan entre 0.55-0.75.
El IR es un marcador inespecífico y no resulta de utilidad para la valoración de la causa del fallo del trasplante.
El índice de resistencia puede verse modificado por excesiva compresión con el transductor (5).
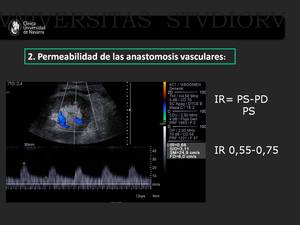
Fig. 6
El procedimiento quirúrgico se acompaña a veces de una serie de complicaciones que pueden llegar a aparecer hasta en un 20 % de los trasplantes renales.
Las complicaciones del trasplante renal pueden dividirse en vasculares y urológicas.
COMPLICACIONES VASCULARES
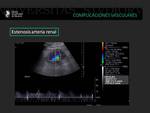
Estenosis arterial
La incidencia de estenosis arterial varía entre el 1.5 y el 5 %.
Es la complicación vascular más frecuente de los pacientes trasplantados renales.
La forma de presentación clínica es la aparición de hipertensión arterial refractaria a tratamiento.
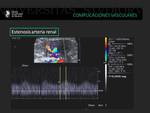
El doppler color servirá para detectar la localización concreta de la estenosis.
Los criterios doppler de estenosis arterial en la arteria renal son (6):

Fig. 7
- La velocidad pico siostólica >200-300 cm/s en la anastomosis (que indicaría la presencia de yet de alta velocidad).
- La presencia de turbulencias postestenóticas.
Los criterios doppler de estenosis arterial en el parénquima renal son (6):
- Índice de aceleración < 300 cm/s2 que se calcula diviendo el gradiente de aceleración entre la frecuencia.
- Tiempo de aceleración >0.07 seg que corresponde al intervalo de tiempo desde que comienza el flujo sistólico hasta alcanzar la velocidad pico sistólica inicial.
- Morfología parvus tardus
- Índices de resistencia inferiores a 0.50.
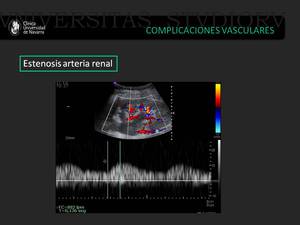
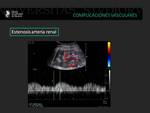
Fig. 8: Paciente con hipertensión arterial en el postrasplante inmediato y deterioro de la función renal. Alteración morfologica de la onda espectral con aumento del tiempo de aceleración (>0.07 seg).
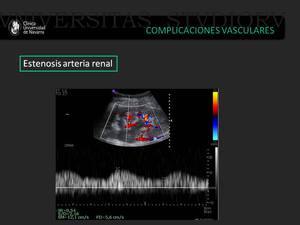
Fig. 9: Paciente con hipertensión arterial postrasplante y deterioro de la función renal. Alteración morfologica de la onda espectral con morfología de onda parvus tardus e índice de resistencia en el límite bajo de la normalidad.

Fig. 9: Paciente con hipertensión arterial postrasplante y deterioro de la función renal. Alteración morfologica de la onda espectral con morfología de onda parvus tardus e índice de resistencia en el límite bajo de la normalidad.
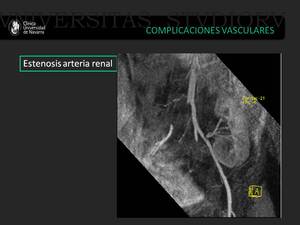
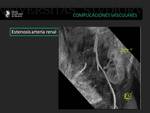
Fig. 10: Paciente con hipertensión arterial postrasplante y deterioro de la función renal. Una angio RM fue realizada y confirmó la presencia de estenosis a nivel de la arteria renal.
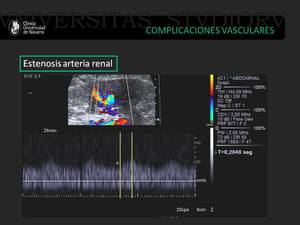
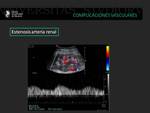
Fig. 11: Otro ejemplo de paciente en el postrasplante renal con complicaciones durante el procedimiento quirúrgico. En el análisis de la onda espectral se observa una morfología de onda tipo parvus tardus con aumento del tiempo de aceleración (t>0.07 seg).
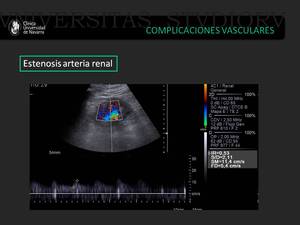
Fig. 12: Paciente que en el postrasplante inmediato presenta aumento de las cifras de tensión arterial. La morfología de onda arterial presenta un pulso parvus tardus con disminución del índice de resistencia(0.53).
Es importante reconocer la presencia de flujo en la arteria aunque sea escaso ya que nos ayudará a diferenciarlo de la trombosis arterial.
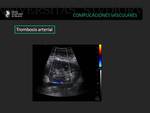
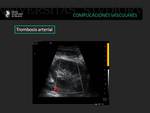
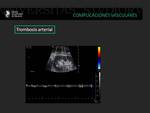
Trombosis arterial
La trombosis arterial del injerto renal es una patología poco frecuente que aparece en un 1 % de todos los trasplantes renales.
Suele ocurrir en el postoperatorio inmediato de forma aguda y estar en relación con un fallo en la anastomosis quirúrgica.
En la ecografía doppler color se observa una falta completa de flujo sanguíneo.
En el análisis espectral hay un defecto de flujo con desaparición del pico sistólico.
El rechazo agudo severo también puede mostrar estas alteraciones ecográficas.
Es una indicación de revisión quirúrgica urgente.
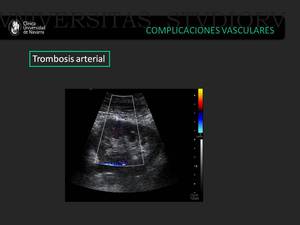
Fig. 13: Mujer de 55 años que en el postoperatorio inmediato de trasplante renal presenta ausencia de flujo arterial en el parénquima renal en ecografía doppler color.
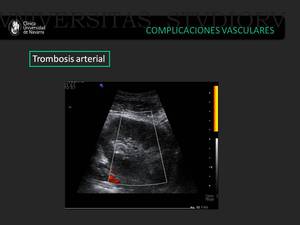
Fig. 14: Mujer de 55 años que en el postoperatorio inmediato de trasplante renal presenta ausencia de flujo arterial en el parénquima renal en ecografía doppler color y ecografía power doppler, sin llegar a visualizarse la arteria renal en el hilio, lo que sugiere trombosis arterial renal proximal.
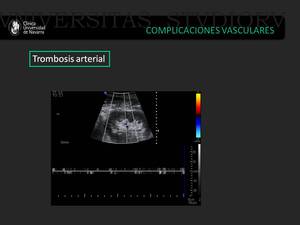
Fig. 15: En el análisis espectral del injerto renal existe un defecto de flujo arterial, hallazgo indicativo de trombosis arterial.
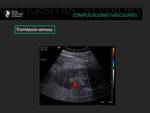
Trombosis de la vena renal
Es una complicación infrecuente que aparece en el periodo inicial tras el trasplante.
Puede identificarse la presencia de un trombo intraluminal en la escala de grises.
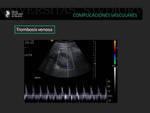
En el doppler color observamos una ausencia de flujo en la vena renal y un signo característico que consiste en un flujo diastólico invertido en el espectro arterial.
Los IR pueden elevarse (7).
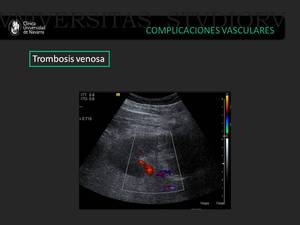
Fig. 16: Varón de 60 años trasplantado renal que muestra una escasa vascularización del injerto renal visible únicamente en el hilio.
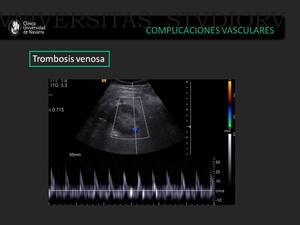
Fig. 17: Paciente con trasplante renal que muestra una escasa vascularización arterial del injerto renal visible únicamente en el hilio. En el análisis espectral arterial se identifica una inversión de la diástole, hallazgo altamente sugestivo de una oclusión venosa completa.
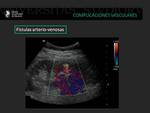
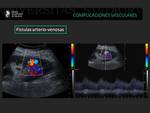
Fistulas arteriovenosas
La formación de fístulas arteriovenosas suelen aparecer tras la realización de biopsias del injerto renal.
Pueden presentar clínicamente de forma asintomática o con hipertensión arterial.
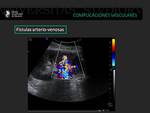
Las fístulas AV aparecen como áreas de flujo alterado y de alta velocidad (fenómeno de aliasing) en el parénquima renal.
El tratamiento es actitud expectante ya que la mayoría de la fístulas regresan espontáneamente.
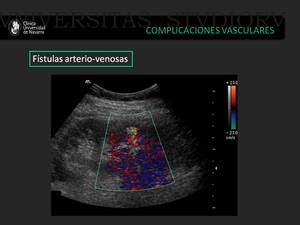
Fig. 18: Paciente trasplantado renal en el sexto día tras la realización de biopsia renal.En la ecografía doppler llama la atención una comunicación arteriovenosa con presencia de turbulencia y fenómeno de aliasing.
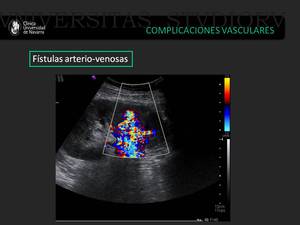
Fig. 19: Otro ejemplo de paciente trasplantado en el los días posteriores a la realización de biopsia renal se observó la presencia de una gran fístula arteriovenosa en el parénquima renal.
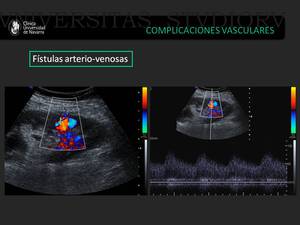
Fig. 20: Paciente trasplantado renal que presenta una fístula arteriovenosa con flujo turbulento tras la realización de biopsia del injerto. La morfología de onda refleja un flujo turbulento.
COMPLICACIONES UROLÓGICAS
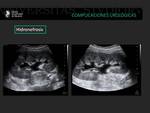
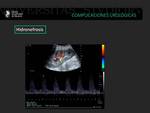
Hidronefrosis u obstrucción
La hidronefrosis se define como la dilatación anormal de los cálices y la pelvis renal.
Las causas son múltiples y pueden ser secundario a compresión extrínseca por la presencia de colecciones o ser secundaria a obtrucción endoluminal o isquemia.
En cualquier caso la ecografía es útil en el diagnostico y para detectar el nivel de la obstrucción ( 8).
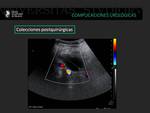
La aparición de colecciones en el postoperatorio del trasplante renal aparecen en un 50% de los pacientes.
Es importante valorar el tamaño y la localización de las colecciones ya que cambios en el tamaño pueden ser un criterio de reintervención.
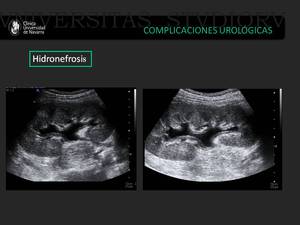
Fig. 21: Injerto renal con signos de hidronefrosis II/IV.
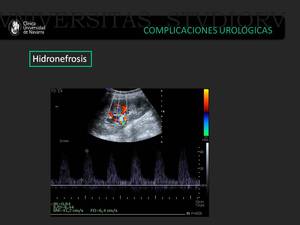
Fig. 22: Paciente trasplantada renal con signos de hidronefrosis II/IV con aumento de los índices de resistencia (0.88).
Hematomas postquirúrgicos
Los hematomas postquirúrgicosson variables de tamaño pero suelen ser pequeños,
perirrenales y suelen resolver espontáneamente.
En la fase aguda es una masa sólida con ecogenicidad heterogénea y posteriormente van resolviendo y pueden aparecer más hipoecoicos con ecos en su interior (8).
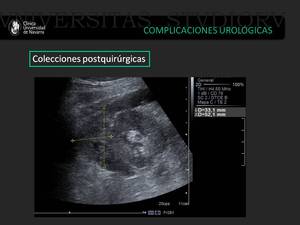
Fig. 23: Ecografía renal en el postrasplante inmediato. Se objetiva en el polo superior una pequeña área hipoecóica perirrenal en relación con un pequeño hematoma postquirúrgico en evolución.
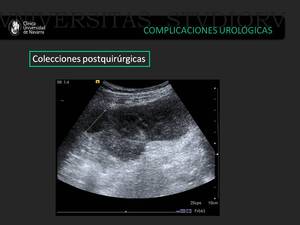
Fig. 24: Paciente con colección perirenal compatible con pequeño hematoma.
Los urinomas o fugas de orina suelen ser secundaria a malas anastomosis y son imágenes anecoicas bien definidas generalmente sin tabiques en su interior y adyacentes al polo inferior del riñon o de la vejiga.
Pueden asociarse a compresión extrínseca del uréter y producir hidronefrosis.
Suelen requerir cirugía (8).
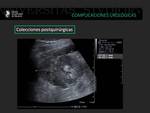
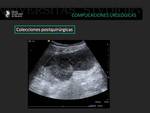
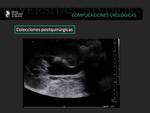
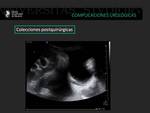
Los linfoceles suelen ser consecuencia de rotura de los linfáticos iliacos y aparecen entre las 4 y 8 semanas tras el trasplante.
Pueden infectarse y transformarse en abcesos.
También son imágenes anecoicas bien definidas con tabiques.
La apariencia ecográfica de estas colecciones no es específica y es necesaria la correlación con la clínica y a veces la punción evacuadora (8).
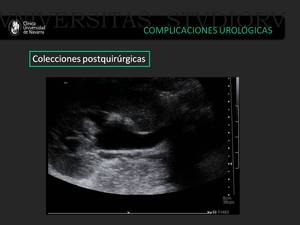
Fig. 25: Injerto renal con urétero-hidronefrosis grado III/IV, debido a la compresión extrínseca ejercida por una colección líquida localizada en la fosa del injerto renal, compatible con linfocele.
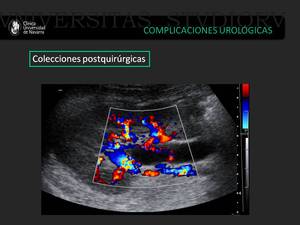
Fig. 26: Injerto renal con urétero-hidronefrosis grado III/IV, debido a la compresión extrínseca ejercida por una colección líquida localizada en la fosa del injerto renal, compatible con linfocele.
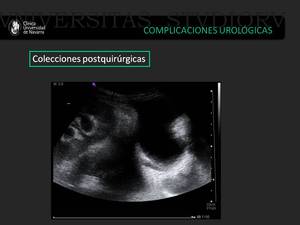
Fig. 27: Injerto renal con urétero-hidronefrosis grado III/IV, debido a la compresión extrínseca ejercida por una colección líquida localizada en la fosa del injerto renal, compatible con linfocele.
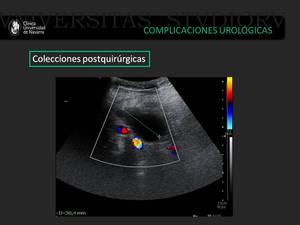
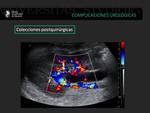
Fig. 28: Paciente trasplantado renal que presenta una colección avascular de 5 cm anterior de los vasos ilíacos, probable linfocele.

Fig. 26: Injerto renal con urétero-hidronefrosis grado III/IV, debido a la compresión extrínseca ejercida por una colección líquida localizada en la fosa del injerto renal, compatible con linfocele.