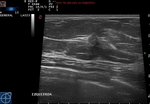
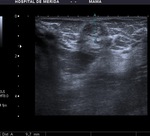
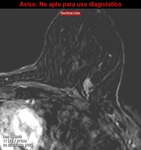
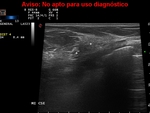
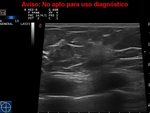
Habitualmente se describen varias características en ecografía de las lesiones de la mama para diferenciar las benignas de las malignas:
- Forma de las lesiones (redondos,
ovalados,
lobulados,
irregulares),
Márgenes (circunscrito,
microlobulado,
definido,
espiculado),
Diámetro Ancho-AP,
Ecoestructura (heterogénea,
intermedia,
homogénea),
Ecogenicidad (hiper-iso-hipoecogénico),
Refuerzo -Sombra posterior-Borde ecogénico y Calcificaciones presentes o no.(Fig.1)
Existen numerosos estudios sobre las probabilidades de benignidad versus malignidad de las lesiones según dichas características ecográficas.
En los estudios second-look US tras RM de mama se deben definir objetivos fundamentales para garantizar éxito en el diagnóstico ecográfico,
sobre todo en las lesiones detectadas por RM que ecográficamente tienen una apariencia sutil de sospecha de malignidad.
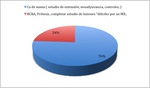
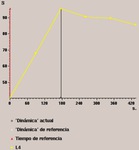
Se ha realizado una revisión retrospectiva de 200 RM de mamas en nuestro centro y de los second-look de éstas.
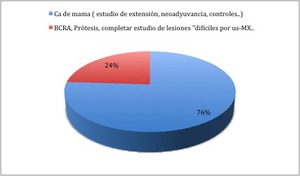
Fig. 2
El 76% de las RM de mama están realizadas a pacientes con Cáncer de mama (estudio de extensión,
control post-neoadyuvancias,
control tras TT,
etc.).
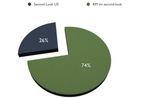
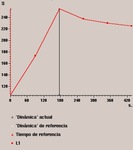
De las 200 RM se hicieron second-look en 52 de ellas,
lo que supone el 26%.
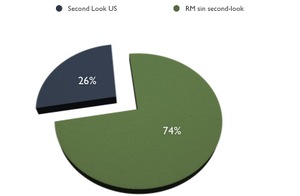
Fig. 3: % de second-look realizados.
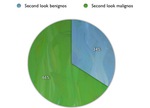
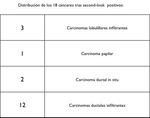
De los 52 second-look nos encontramos con 18 cánceres (un 34% de lesiones malignas y un 66% de lesiones benignas).
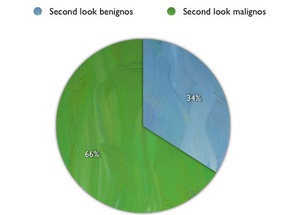
Fig. 4: % de second-look benignos y malignos del Hospital de Mérida.
De los 18 casos positivos para carcinoma,
7 de ellos se dieron como probables Birads III por ecografia.
Se han estudiado 4 aspectos que consideramos básicos a la hora de realizar el second-look ecográfico:
- Localización.
- Tamaño de la lesión.
- Ecogenicidad de la lesión.
- Interfase de la lesión con respecto al tejido adyacente.
- LOCALIZACIÓN:
Es uno de los puntos fundamentales,
ya que debemos delimitar el área de la mama que vamos a estudiar.
Se debe tener en cuenta,
para la referencia de la RM de la mama y posterior second-look US,
que es un estudio realizado en decúbito-prono,
mientras que nosotros realizamos la US en decúbito supino.
Hay referencias bibliográficas que refieren de 3-6 cm de desplazamiento desde donde se encontró la lesión en la RM y la US (Youngjean V.,
Jung M.,
Kim E.,
Jung M.
Secon-look US: How to Find Breast Lesions with a Suspicious MR Imaging Appearance.
Radiographics 2013; 33: 1361-1375).
Se deben tener en cuenta para la localización dos cuestiones básicas:
- Localización de la lesión con respecto a las fascias de la mama superficial o profunda:
La lesión localizada en la periferia de las fascias en MR suele presentar una posición diferente en US,
pues los tejidos se aplanan a zonas posteriores.
Las lesiones localizadas donde existe gran cantidad de tejido glandular,
como en región central y retroareolar,
la localización de la lesión suele corresponder en MR y US,
pues los tejidos no se aplanan tanto y mantienen la posición.
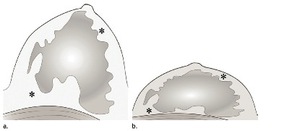
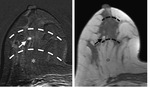
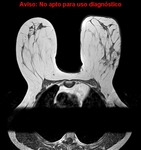
Fig. 6: a.- Localización de fascias superficial y profunda en la RM.
b.- Localización de las fascias superficial y profunda en la US.
References: Youngjean V., Jung M., Kim E., Jung M. Secon-look US: How to Find Breast Lesions with a Suspicious MR Imaging Appearance. Radiographics 2013; 33: 1361-1375
- Localización y profundidad de la lesión con respecto al pezón:
Siempre es conveniente tener un punto referencial fijo en la mama y éste suele ser el pezón que,
junto a los planos de profundidad que se definen en la mama desde pezón a pared costal,
superficial,
medio y profundo,
nos orienta,
e incluso podemos delimitar la ubicación de la lesión.
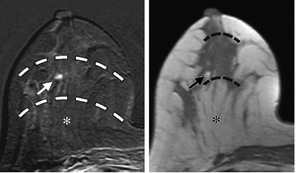
Fig. 7: Planos de profundidad de la mama.
References: Youngjean V., Jung M., Kim E., Jung M. Secon-look US: How to Find Breast Lesions with a Suspicious MR Imaging Appearance.Radiographics 2013; 33: 1361-1375
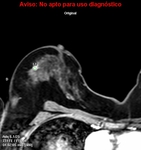
En el estudio del caso nº 1 vemos el desplazamiento posterior del nódulo sospechoso de MD,
localizado en fascia superficial en MR,
estando próximo a fascia posterior en US.
En el caso nº 2 el punto referencial del pezón es buen indicador como medida donde se encuentra la lesión en planos más superficial o profundo.
- TAMAÑO-FORMA DE LA LESIÓN:
A veces se encuentra discordancia en el tamaño y forma de las lesiones (sobre todo si se trata de lesiones de pequeño tamaño <1cm) entre la MR y la US; esto es debido a la superposición y aplanamiento del tejido mamario en decúbito supino,
siendo más llamativo en las lesiones localizadas en planos más posteriores.
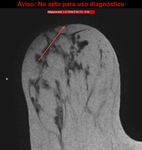
En el caso nº 3 se observa por RM lesión en mama izquierda en plano posterior,
de morfología más bien redondeada,
de márgenes irregulares y con eje AP mayor que el transversal.
En el second-look US se aprecia un aplanamiento de los ejes AP,
así como morfología ovalada de la lesión.
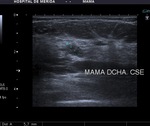
- ECOGENICIDAD DE LA LESIÓN:
Se trata del aspecto donde se ha encontrado mayor variabilidad en los casos de second-look de baja sospecha,
como la lesión encontrada en el caso nº 2,
que se definió como Birads III ecográfico,
tratándose de un nódulo ovalado,
hipoecogénico,
con buen refuerzo posterior,
de bordes definidos y eje mayor el longitudinal.
A veces se encuentran como imágenes pseudonodulares que semejan placas mastopáticas (caso nº 4) e,
incluso,
existe una lesión hiper-ecogénica en US con resultado de CDI (caso nº 5).
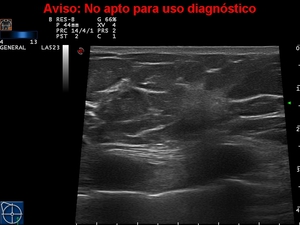
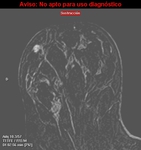
Fig. 24: Caso nº 5: Second-look de MI. Lesión hiper-ecogénica con disrupción de la interfase de la grasa de la mama. AP tras biopsia de Ca lobulillar infiltrante.
-INTERFASE DE LA LESIÓN CON RESPECTO AL TEJIDO CIRCUNDANTE:
Se trata,
junto a la localización de la lesión,
del aspecto más valorado en este estudio.
En ecografía resulta más útil el concepto de INTERFASE que el de MÁRGENES de lesiones.
La definición de interfase,
como "superficie de separación entres dos fases continuas",
describe mejor los cambios,
a veces sutiles,
en los second-look de baja sospecha de malignidad.
En ocasiones se encuentran lesiones como simples cambios en las interfases,
dentro de la ecogenicidad del parénquima mamario estudiado.
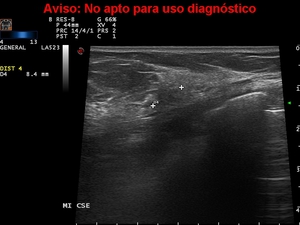
Fig. 27: Caso nº 6: En US se apreció una imagen mal definida, que produce una alteración de la interfase del parénquima mamario que lo rodea, con resultado en la biopsia de Ca lobulillar infiltrante.
Ejemplos de pseudolesiones demarcadas entre tejido mamario de ecogenicidad normal.
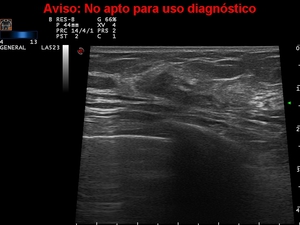
Fig. 28: Caso nº 7: Pseudolesión en MD tras second-look.