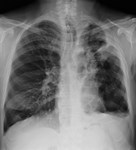
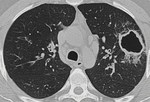
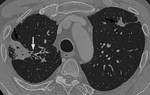
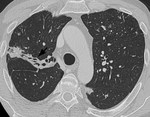
La tuberculosis es una enfermedad causada por Mycobacterium tuberculosis que se transmite a través de la inhalación de gotitas cargadas de bacilos.
Dependiendo de la virulencia del organismo y de las defensas del huésped,
la tuberculosis puede manifestarse en los pulmones o en órganos extrapulmonares.
Existe una gran variedad de secuelas y complicaciones pulmonares y extrapulmonares que pueden aparecer tanto en pacientes tratados como en aquellos que no han recibido tratamiento.
Podemos dividirlas en los siguientes grupos:
1 Lesiones del parénquima:
- Tuberculoma.
- Cicatrización.
- Destrucción pulmonar en fase terminal.
- Aspergiloma.
- Carcinoma broncogénico.
2.
Lesiones de la vía aérea:
- Bronquiectasias.
- Estenosis traqueobronquial.
- Broncolitiasis.
3.
Lesiones vasculares:
- Arteritis.
- Trombosis de arterias pulmonares o bronquiales.
- Dilatación de las arterias bronquiales.
- Aneurisma de Rasmussen.
4.
lesiones mediastínicas:
- Adenopatías calcificadas y extensión extranodal.
- Fístula esofagomediastinica o esofagobronquial.
- Pericarditis constrictiva.
- Mediastinitis fibrosante.
5 lesiones pleurales:
- Empiema crónico.
- Fibrotorax.
- Fístula broncopleural.
- Neumotórax.
- Calcificaciones.
6 lesiones de la pared torácica:
- TBC costal.
- Espondilitis tuberculosa.
- Malignidad asociada al empiema crónico.
Estas variedades de manifestaciones radiológicas pueden imitar otras entidades,
por lo que es importante conocer la existencia de las secuelas y complicaciones así como los antecedentes del paciente.
Las diferentes secuelas y complicaciones pueden aparecer después tanto de la TBC primaria como de la postprimaria.
- SECUELAS EN EL PARÉNQUIMA PULMONAR:
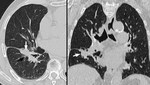
1.1.TUBERCULOMA:
Puede manifestarse tras la TBC primaria o postprimaria.
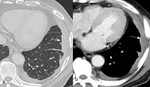
Se trata de un granuloma causado por bacilos ácido-alcohol resistentes con una pared de tejido inflamatorio granulomatoso o encapsulada por tejido conectivo y un centro necrótico.
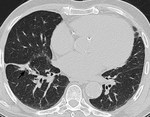
En RX simple y TC se manifiestan como nódulos o masas de bordes bien definidos.
Pueden estar cavitados debido a necrosis caseosa o calcificados (Figuras 1 y 2).
Pueden ser solitarios o múltiples y su diámetro varía entre 1 y 10 cm.
Lesiones satélite se observan hasta en el 80% de los casos.
1.2.
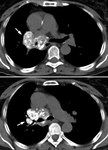
CICATRIZACIÓN Y DESTRUCCIÓN PULMONAR:
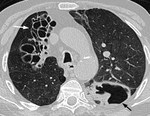
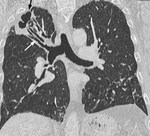
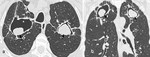
La cicatrización y atelectasia son las secuelas más frecuentes de la TBC postprimaria (Figuras 3 y 4).
Hasta en el 40% de los casos existe fibrosis residual con disminución del volumen pulmonar y retracción de los hilios,
con aumento de volumen compensatorio de lóbulos inferiores (Figura 5).
Un patrón radiológico inespecífico de fibrosis consiste en la aparición de atelectasias laminares,
nódulos y cavidades fibróticas y/o bronquiectasias por tracción.
En los estadios finales de la TBC no es infrecuente la destrucción de la totalidad o de la mayor parte del pulmón.
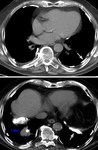
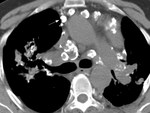
1.3. ASPERGILOMA:
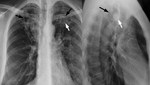
Aproximadamente el 25-55% de pacientes con aspergiloma tienen historia previa de TBC ya que el hongo coloniza cavidades o bronquios ectásicos.
En RX simple y TC aparece como una cavidad con una masa redondeada en su interior rodeada de aire (signo de la "Media luna" o "Cuarto creciente") que se moviliza con los cambios de posición del paciente (Figuras 6 y 7).
1.4 CARCINOMA BRONCOGÉNICO:
El carcinoma broncogénico y la TBC pulmonar a menudo coexisten,
dando lugar a un importante problema diagnóstico,
ya que el carcinoma puede confundirse con una progresión de la enfermedad.
La TBC puede favorecer la aparición de carcinoma por malignización de las cicatrices o simplemente estar asociados de forma casual.
Asimismo,
el carcinoma broncogénico puede reactivar la TBC por disminuir la resistencia del paciente y por erosión de los focos encapsulados.
Por estos motivos,
cualquier nódulo en el contexto de una TBC que crezca debe ser estudiado (Figuras 8 y 9).
2.
SECUELAS SOBRE LA VÍA AÉREA:
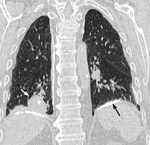
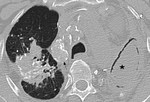
2.1 BRONQUIECTASIAS:
Pueden ser el resultado de la fibrosis de la pared bronquial por afectación de ésta durante la TBC activa o bien o bien por tracción debido a la existencia de áreas atelectásicas o cicatrices (más frecuente) (Figura 4).
Aparecen en el 30-60% de TBC postprimaria activa y hasta en el 86% de TBC inactiva.
Las bronquiectasias situadas en segmentos apicales y posteriores de lobulos superiores son sugestivas de secuelas de TBC (Figuras 10 y 11).
2.2 ESTENOSIS TRAQUEOBRONQUIAL:
El estrechamiento traqueobronquial puede tener causa intrínseca,
por destrucción de tejido y sustitución de la mucosa y la submucosa con posterior fibrosis o extrínseca por compresión por parte de adenopatías de gran tamaño.
Los hallazgos en TC incluyen estrechamiento concéntrico de la luz,
engrosamiento uniforme de la pared ,
y la afectación de un largo
segmento bronquial en la fase fibrótica de la enfermedad.
Las reconstrucciones multiplanares y las imágenes tridimensionales son útiles para evaluar el grado de estenosis de la vía aérea y en la extensión longitudinal de la afectación.
2.3 BRONCOLITIASIS:
Entidad infrecuente que consiste en la aparición de material calcificado u osificado en el interior de la luz traqueobronquial.
Se produce por la erosión de un ganglio calcificado sobre la vía aérea.
El calcio puede obstruir la via aérea dando atelectasias lobares o segmentarias,
impactación mucoide o atrapamiento aéreo.
El TC va a mostrar las manifestaciones de la obstrucción bronquial como atelectasia,
bronquiectasias o neumonitis obstructiva.
3.
COMPLICACIONES VASCULARES
En las áreas de TBC activa podemos encontrar vasculitis o trombosis de arterias y venas pulmonares.
Podemos encontrar vasos dilatados asociados a áreas de fibrosis o bronquiectasias.
En los pacientes con bronquiectasias,
la presencia en el mediastino de estructuras nodulares o tubulares diferentes a los ganglios linfáticos y que se distribuyan alrededor de la vía aérea debe hacernos pensar en arterias bronquiales hipertróficas.
Aneurisma de Rasmussen: Es una entidad infrecuente producida por el debilitamiento de arterias pulmonares adyacentes a cavidades tuberculosas.
4.
SECUELAS MEDIASTINICAS:
4.1.
ADENOPATÍAS CALCIFICADAS:
Es un hallazgo muy frecuente,
fundamentalmente en la TBC pediátrica.
Están causadas por la formación de granulomas caseosos en los ganglios linfáticos,
más frecuente en los del lado derecho.
En la fase activa de la enfermedad ,
las adenopatías presentan en TC un centro hipodenso (necrosis caseosa) y realce periférico en anillo tras la administración de contraste i.v.
(tejido de granulación hipervascularizado).
Con el tratamiento,
los ganglios muestran una apariencia homogénea para posteriormente desaparecer o permanecer como una masa residual formada por tejido fibrótico y calcificaciones (Figura 12).
4.2.
FÍSTULA ESOFAGOMEDIASTÍNICA:
La afectación del esófago por TBC es rara.
Suele afectarse secundariamente a la linfadenitis mediastínica.
Cuando los ganglios linfáticos tuberculosos erosionan la pared esofágica o bronquial adyacente pueden formar fístulas entre el ganglio y el esófago o entre ganglio y bronquio dando formaciones gaseosas localizadas.
4.3.
TBC PERICARDICA: Muy poco frecuente.
Por contigüidad.
4.4.
MEDIASTINITIS FIBROSANTE:
Los hallazgos radiológicos incluyen ensanchamiento mediastínico o masa localizada.
En TC se aprecia una masa mediastínica o hiliar con/sin calcificaciones (Figura 13), estenosis traqueobronquial, obstrucción de la vena cava superior y/o venas pulmonares, e infiltrados pulmonares.
Las lesiones pulmonares en la mediastinitis fibrosante pueden estar causadas por la obstrucción bronquial con la subsiguiente neumonía obstructiva o atelectasia o por la obstrucción de las venas pulmonares con infarto pulmonar resultante.
5.
SECUELAS PLEURALES:
5.1.
EMPIEMA Y FIBROTÓRAX:
La infección pleural suele deberse a la ruptura de un foco caseoso subpleural en el espacio pleural.
-Empiema tuberculoso crónico: La TC muestra una colección de líquido focal con engrosamiento y calcificación pleural con o sin proliferación de grasa extrapleural.
-Fibrotórax: Consiste en el engrosamiento pleural difuso pero sin presencia de líquido pleural.
Sugiere inactividad (Figura 14).
5.2.
PAQUIPLEURITIS CALCIFICADA (Figuras 15 y 16):
5.3.
FÍSTULA BRONCOPLEURAL:
La fístula broncopleural asociada a la TBC suele deberse a un traumatismo o procedimiento quirúrgico pero también puede ocurrir espontáneamente.
La TC puede demostrar los puntos de comunicación entre el espacio pleural y la vía aérea o parénquima pulmonar.
5.4.
NEUMOTÓRAX:
Se presenta en el 5% de los pacientes con TBC postprimaria,
por lo general cuando existe cavitación severa.
6.
LESIONES DE PARED TORÁCICA
6.1.
TBC COSTAL:
La TBC puede afectar al esternón,
articulación esternoclavicular o a las costillas,
ya sea localmente o por diseminación hematógena,
dando lugar a una destrucción ósea y formación de abscesos.
Cuando a partir de un empiema se forma un absceso subcutáneo recibe el nombre de Empiema necessitatis.
La TBC costal está caracterizada por la destrucción del cartílago o del hueso con formación de masas de tejido blando que pueden calcificar y presentar realce periférico tras la administración de contraste con/sin enfermedad pleural o pulmonar asociada.
6.2.
ESPONDILITIS TUBERCULOSA:
Causada por la diseminación hematógena a partir de la infección pulmonar.
Fundamentalmente afecta a las últimas vértebras dorsales y primeras lumbares.
Los hallazgos radiológicos precoces consisten en irregularidad de los contornos vertebrales,
disminución de altura de los discos intervertebrales,
y esclerosis del hueso adyacente.
Con la progresión de la enfermedad aparecen acuñamientos vertebrales y abscesos paravertebrales que muestran un centro hipodenso y realce periférico tras la administración de contraste.
6.3.
MALIGNIDAD ASOCIADA AL EMPIEMA CRÓNICO:
Es una entidad poco frecuente que aparece tras una duración media del empiema crónico de unos 25 años.
Diferentes tipos de tumor pueden aparecer asociados al empiema crónico siendo en orden de frecuencia: Linfoma, carcinoma de células escamosas, mesotelioma, fibrohistiocitoma maligno,
liposarcoma,
rabdomiosarcoma, angiosarcoma y hemangioendotelioma.
Los hallazgos por radiología simple que sugieren la existencia de malignidad incluyen el aumento de densidad en la cavidad torácica y tejidos blandos,
borramiento de los planos grasos en la pared torácica,
destrucción de hueso cerca del empiema y desviación extensa de la pleura calcificada.
El TC puede mostrar una masa de densidad partes blandas adyacente al empiema que suele presentar realce tras la administración de contraste i.v.