Nos referimos a tumoresque afectan a ligamentos,
tendones,
músculos,
vasos sanguíneos,
nervio periférico y tejidos adiposo,
sinovial y fibroso.
CLASIFICACION DE LA OMS DE LOS TUMORES DE PARTES BLANDAS (2002)
|
|
BENIGNOS
|
INTERMEDIOS
|
MALIGNOS
|
|
TEJIDO ADIPOSO
|
Lipoma.
Angiolipoma.
Miolipoma.
Hibernoma.
|
Tumor lipomatoso atípico.
Liposarcoma bien diferenciado.
|
Liposarcoma
|
|
TEJIDO FIBROSO
|
Fibroma
|
Fibromatosis superficial.
Tumor desmoide.
Lipofibromatosis.
Tumor fibroso solitario.
|
Fibrosarcoma.
|
|
TEJIDO FIBROHISTIOCÍTICO
|
TCG de vainas y tendones.
Histiocitoma fibroso benigno
|
TCG de partes blandas.
Tumor fibrohistiocítico
plexiforme
|
Fibrohistiocitoma maligno
|
|
MÚSCULO LISO
|
Leiomioma
|
|
Leiomiosarcoma
|
|
MÚSCULO ESQUELÉTICO
|
Rabdomioma
|
|
Rabdomiosarcoma
|
|
TEJIDO VASCULAR
|
Hemangioma.
Tumor glómico.
|
Hemangioendotelioma.
|
Angiosarcoma
Hemangiopericitoma maligno
|
|
TEJIDO ÓSTEO-CONDRALES
|
Condroma de partes blandas.
|
|
Osteosarcoma extraesquelético
|
|
DIFERENCIACIÓN INCIERTA.
|
Mixoma
|
Histiocitoma fibroso angiomatoide.
Tumor fibromixoide osificante.
|
Sarcoma sinovial.
Sarcoma epitelioide
S.
Alveolar de partes blandas
S.
De células claras.
S Ewing extraesquelético.
|
|
TEJIDO NERVIOSO
|
Neurinoma.
Shwanoma
|
|
Tumor maligno de nervio periférico
|
DIAGNOSTICO.
- El diagnóstico es una de las partes más importantes en el manejo de los tumores de partes blandas.
- No se debe subestimar esta clase de lesiones ya que un error en el diagnóstico puede tener graves consecuencias.
- El estudio tiene que ser exhaustivo y sistemático.
- Consta de varios elementos.
►Para el diagnóstico de esta patología nos basamos en cuatro pilares:
- HISTORIA CLÍNICA-ANALITICA.
- EXPLORACIÓN FÍSICA y ANALITICA.
- PRUEBAS DE IMAGEN.
- BIOPSIA.
1.
HISTORIA CLINICA.
- Edad del paciente.
Algunos tumores se dan en edades características y algunos de ellos presentan un pronóstico diferente según la edad en el diagnóstico.
- Rabdomiosarcoma y algunas fibromatosis: infancia.
- Sarcomas sinoviales y Fibrosarcomas predominan entre los 15-30 años.
- El sarcoma de partes blandas de mayor frecuencia en menores de 50 años es liposarcoma y en mayores de 50 años es el histiocitoma fibroso maligno.
- Fibrosarcoma de partes blandas presenta mejor pronóstico cuando ocurre en la infancia que en la edad adulta.
-Antecedentes familiares.
Neurofibromatosis,
síndrome de Gardner (relación con tumor desmoide),
síndrome osteohiperplásico (relación con los angiomas).
- Antecedentes personales.
Hay que valorar si existe un tumor maligno de otro origen(pulmón,
páncreas,
mama o linfomas),
si ha recibido radioterapia (relación con sarcomas),
si existe linfedema crónico (síndrome de Stewart-Treves),
que se asocia al desarrollo del linfangiosarcoma.
- Antecedentes traumáticos.
Pueden observarseosificaciones heterotópicas post-traumatismos,
hematomas o pseudoaneurismas por traumatismos penetrantes,
granulomas o infecciones de partes blandas por cuerpos extraños,….
- Tiempo de evolución y desarrollo de la masa tumoral.
Es importante tener en cuenta el ritmo de crecimiento del tumor.
Generalmente los tumores indoloros y profundos experimentan mayor crecimiento (liposarcoma o lipomas profundos) que los tumores superficiales o periféricos (rabdomiosarcoma en niños o neurinoma).
- El rabdomiosarcoma y el tumor neuroectodérmico primitivo en niños y adultos jóvenes pueden crecer rápidamente.
- El sarcoma sinovial o el sarcoma epitelioide se pueden presentar de manera insidiosa,
como un tumor de pequeño tamaño presente durante mucho tiempo.
- Localización del tumor.
Algunos tumores son más afines a ciertas localizaciones.
- Sarcomas de partes blandas: más frecuentemente en extremidades inferiores,
especialmente en muslos y zona glútea.
- Sarcoma epitelioide: mano y antebrazo.
- Sarcoma sinovial: proximidad de las articulaciones (rodilla o pie).
- Neurinoma: se asocia a un tronco nervioso.
2.
EXPLORACIÓN FÍSICA y ANALITICA.
- Dolor: la localización y el volumen de la masa tumoral influyen; así los hemangiomas,
el leiomiosarcoma,
el tumor glómico y el sarcoma sinovial ocasionan dolor importante.
- Adenopatías regionales palpable.
- Sintomatología general: astenia,
anorexia y pérdida de peso.
- Calor local: por neovascularización tumoral o tumor vascular (por ejemplo en el hemangioma y en el hemangiopericitoma).
- Alteraciones analíticas: anemia,
elevación de marcadores tumorales,…
3.
DIAGNÓSTICO POR IMAGEN.
►RADIOLOGÍA SIMPLE.
Primera técnica a realizar,
para detectar la lesión,
calcificación y afectación ósea.
Valoramos la localización del tumor,
la densidad de partes blandas,
el tamaño y profundidad aproximada de la lesión,
desplazamientos de estructuras adyacentes,
lesiones corticales,
medulares o reacciones periósticas y calcificaciones.
Las calcificaciones pueden asociarse a tumores benignos o malignos.
- Tumores benignos: osificaciones heterotópicas,
lipomas,
condromas y hemangiomas (flebolitos).
- Tumores malignos: sarcoma sinovial,
liposarcoma y osteosarcoma de partes blandas.
►ECOGRAFÍA.
Permite caracterizar y localizar la lesión y el diagnóstico definitivo en muchos casos (especialmente benignos).
Valora contenido quístico o sólido de una lesión.
Muy útil para biopsia.
►RM.
Técnica de elección en el estudio del diagnóstico y extensión local.
Define con gran precisión la anatomía y las características malignas o benignas de la lesión y en algunos casos puede darnos además el diagnóstico definitivo (lipomas o hemangiomas).
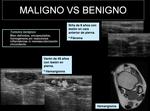
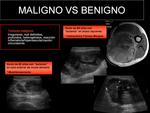
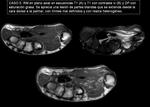
Hallazgos sugestivos de benignidad vs malignidad (Imagen 1 y 2).
- Tumores benignos: imágenes bien definidas,
encapsuladas,
homogéneas en su interior y sin reacciones inflamatorias o de neovascularización de los tejidos circundantes.
- Tumores malignos: lesiones irregulares,
mal definidas,
profundas y con un contenido heterogéneo.
Pueden presentar alteraciones de los tejidos de alrededor,
ya sea por reacción inflamatoria o hipervascularización como por invasión del tejido sano.
►TC.
Su capacidad de definición entre los tejidos blandos es menor que la RM.
Permite la valoración de la extensión intraósea de los tumores y la relación con las articulaciones.
Estudio de elección de la extensión sistémica,
tórax y abdomen,
del tumor maligno de partes blandas.
►ANGIOGRAFIA O ANGIO-RM son exploraciones indicadas en las lesiones vasculares tipo aneurismas,
pseudoaneurismas o hemangiomas de partes blandas,
donde la angioRM es prácticamente diagnóstica.
►PRUEBAS DE MEDICINA NUCLEAR (gammagrafía ósea,
PET,
SPECT,
etc.) representan toda una serie de estudios complementarios reservados para los tumores malignos de partes blandas,
y ya no encaminadas al diagnóstico de la lesión,
sino al estudio de estadiaje,
de extensión local y sistémica y para la valoración preoperatoria del tumor o seguimiento oncológico del mismo.
ASPECTO A VALORAR Y DETALLAR EN EL INFORME RADIOLÓGICO
- Tamaño.
- Localización (superficial o profunda; compartimental o extracompartimental).
- Límites de la lesión.
- Lesión única o múltiple
- Relación con estructuras neurovasculares.
- Extensión del edema peritumoral.
- Homo/heterogeneidad.
- Señal en RM.
- Patrón de captación de contraste.
- Afectación ósea.
- Sugerencias de áreas a biopsiar.
►PREDICTORES DE MALIGNIDAD
- Tamaño igual o superior a 5 cm en una extremidad y su incremento.
- Profundidad de la lesión.
- Dolorosa
- Heterogénea e infiltrante
- Masas firmes e inmóviles
La existencia de estos hallazgos radiológicos sugieren malignidad,
pero no siempre se confirma al realizar el estudio anatomo-patológico.
NUESTRA EXPERIENCIA.
Presentamos 5 casos de tumores de partes blandas en extremidades con signos radiológicos sugerentes de malignidad con diagnostico histológico benigno.
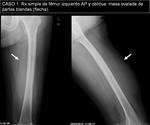
- CASO 1.
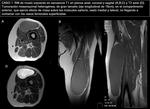
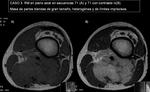
Mujer de 80 años,
sin antecedentes de interés,
que consulta por “bultoma” en muslo izquierdo,
no doloroso.
En Rx simple (imagen 3) se aprecia la lesión,
sin afectación ósea ni calcificaciones asociadas.
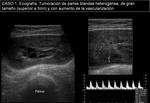
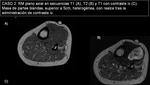
En ecografía (imagen 4) y RM con contraste iv (imágenes 5 y 6) se caracteriza como una masa heterogénea,
de gran tamaño y con intenso realce (central y periférico),
como predoctores de malignidad,
aunque de límites definidos y sin infiltración de estructuras vecinas,
en contra de agresividad radiológica.
Ante una lesión de éstas características hay que realizar examen histológico.
►Diagnóstico AP: NEUROFIBROMA.
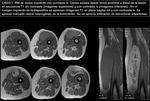
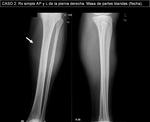
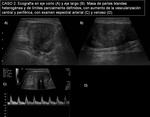
- CASO 2.
Mujer de 43 años con masa palpable en cara anterolateral externa de la pierna derecha,
sin antecedente traumático.
No antecedentes personales de interés.
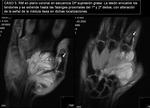
En Rx simple (imagen 7) se aprecia la lesión,
sin afectación ósea ni calcificaciones asociadas.
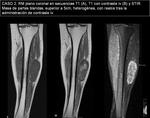
En ecografía (imagen 8) y RM con contraste iv (imágenes 9 y 10) se caracteriza como una masa heterogénea,
de 6cm de diámetro mayor (longitudinal) y con realce heterogéneo,
como predoctores de malignidad,
aunque sin infiltración de estructuras vecinas.
Ante una lesión de éstas características hay que realizar examen histológico.
►Diagnóstico AP: NEUROFIBROMA MIXOIDE.
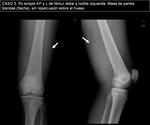
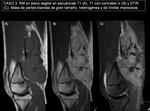
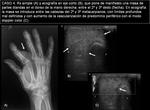
- CASO 3.
Varón de 16 años con bultoma en hueco poplíteo de varios meses de evolución,
sin antecedente traumático.
No refiere antecedentes personales de interés.
En Rx simple (imagen 11) se aprecia la lesión,
sin afectación ósea ni calcificaciones asociadas.
En RM con contraste iv (imágenes 12 y 13) se caracteriza como una masa heterogénea,
de gran tamaño con realce heterogéneo y sin claro plano de separación con estructuras anatómicas vecinas,
sugestivo de tumor maligno/agresivo.
►Diagnóstico AP: FIBROMATOSIS AGRESIVA.
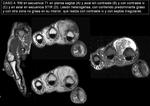
- CASO 4.
Varón de 62 años con lesión palpable en dorso de la mano derecha.
No refiere traumatismo.
No antecedentes de interés.
En Rx y ecografía (imagen 14) se aprecia una masa de límites profundos mal definidos,
en el dorso de la mano,
entre el 2º y el 3º dedo de la mano derecha.
En RM (imagen 15) se aprecia una masa heterogénea con componente predominante graso y área no grasa,
que realza con contraste iv.
Ante los hallazgos radiológicos se sugiere la posibilidad de liposarcoma bien diferenciado.
►Diagnóstico AP: LIPOMA DE CÉLULAS FUSIFORMES CON ÁREAS MIXOIDES.
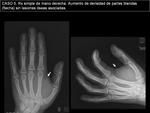
- CASO 5.
Varón de 14 años con tumoración en base 1º dedo y eminencia tenar,
que ha aumentado en los últimos meses.
No antecedente traumático.
En Rx simple (imagen 16) se aprecia el aumento de densidad de partes blandas,
sin destrucción cortical.
En RM (imágenes 17 y 18) se aprecia una lesión vascular,
de límites mal definidos,
con edema óseo reactivo en las falanges proximales del 1º y 2º dedos.
►Diagnóstico angiográfico: HEMANGIOMA VENOSO.
ALGORITMO DIAGNÓSTICO.
Existe una amplia variabilidad entre los diversos protocolos de actuación sobre tumores de partes blandas,
sin que existan unos criterios unificados.
Por su alta la prevalencia y por la variabilidad en el manejo de estos pacientes,
creamos en nuestro hospital un algoritmo diagnóstico.
El algoritmo que proponemos no es definitivo y está abierto a modificaciones y debería mejorarse a partir de la experiencia acumulada y nuevas aportaciones.
Figura 19.
El algoritmo que proponemos no es definitivo y está abierto a modificaciones y debería mejorarse a partir de la experiencia acumulada y nuevas aportaciones.
DIAGNÓSTICO DIFERENCIAL.
A veces,
valoramos por imagen una masa que puede ser heterogénea o de gran tamaño,
con aumento de la vascularización y mal definida pero,
por fortuna,
no siempre corresponde a un proceso neoplásico.
Por tanto,
es muy importante valorar los antecedentes,
la clínica,
la exploración y su evolución en el tiempo.
En muchas ocasiones las masas corresponden con:
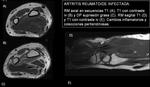
- Enfermedades reumáticas. Imágenes 20 y 21.
- Infección. Imágenes 20 y 21.
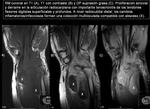
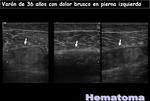
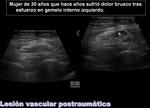
- Lesiones postraumáticas. Imágenes 22 y 23.
Si existe infección subaguda o crónica de partes blandas sin una etiología clara se debe pensar en la existencia de un sarcoma de partes blandas subyacente.
Algunos tumores de partes blandas que clínica y radiológicamente pueden parecer un sarcoma de partes blandas pueden corresponder con un proceso infeccioso crónico.
Es importante el examen microbiológico y anatomo-patológico.
4.
DIAGNOSTICO HISTOLOGICO.
Disponemos de cuatro técnicas de punción:
¡ Punción con aguja fina (PAAF),
¡ Biopsia con aguja gruesa (Tru-cut o "core biopsy"),
¡ Biopsia incisional (abierta)
¡ Biopsia excisional.
Cada una de ellas con una indicación determinada.
Figura 24.