La hemorragia suprarrenal es una entidad infrecuente que puede ser uni o bilateral.
Cuando es unilateral suele ser clÃnicamente silente y en la mayor parte de los casos se diagnostica de forma incidental.
Sin embargo,
la hemorragia bilateral por lo general desencadena una insuficiencia suprarrenal aguda,
a veces dando como resultado el coma o la muerte si la terapia de reemplazo de esteroides no se administra con prontitud.
A pesar del tratamiento precoz,
la hemorragia bilateral tiene aproximadamente un 15% de mortalidad,
que aumenta al 50% cuando acontece en el contexto de sepsis.
Las causas de hemorragia suprarrenal se dividen en traumÃĄticas (la mayorÃa unilaterales y derechas) y espontÃĄneas,
agudas y crÃģnicas.
HEMORRAGIA SUPRARRENAL TRAUMÃTICA
Es un hallazgo poco frecuente.
La mayorÃa son unilaterales derechas y suelen asociarse a patologÃa traumÃĄtica de otros Ãģrganos abdominales.
En casos de traumatismo abdominal de alta energÃa,
el TC es la tÃĐcnica de elecciÃģn para la valoraciÃģn de lesiones postraumÃĄticas.
Hallazgos radiolÃģgicos: Masa ovalada o redondeada,
con ÃĄreas de alta densidad (50-90 UH) ocupando la regiÃģn adrenal aunque tambiÃĐn puede aparecer como un aumento generalizado de la glÃĄndula con bordes mal definidos.
Con el paso del tiempo el hematoma se hace mÃĄs pequeÃąo e hipodenso.
AdemÃĄs suele asociarse a otras manifestaciones periadrenales como infiltraciÃģn por material hemÃĄtico del tejido graso periglandular y otras menos frecuentes como hemorragia en los espacios pararrenal anterior y posterior,
compresiÃģn de la vena cava inferior,
hematoma del mÚsculo psoas,
engrosamiento de la fascia de Gerota y desplazamiento anterior del riÃąÃģn.
HEMORRAGIA SUPRARRENAL NO TRAUMÃTICA
La hemorragia suprarrenal no traumÃĄtica es una patologÃa poco frecuente que en el adulto puede estar asociada a 4 condiciones diferentes:
1. Stress:
- Procedimientos quirÚrgicos.
- Sepsis.
- Grandes quemados.
- HipotensiÃģn.
- Embarazo.
- Enfermedades cardiovasculares.
- Toma de esteroides.
2.
CoagulopatÃa o diÃĄtesis hemorrÃĄgica (idiopÃĄtica o iatrogÃĐnica):
- Toma de anticoagulantes.
- SÃndrome antifofolÃpido (asociado o no a LES).
- CID.
3. Tumor suprarrenal subyacente:
- Pseudoquiste.
- Mielolipoma.
- Hemangioma.
- Feocromocitoma (hemorragia bilateral).
- Adenoma suprarrenal.
- Carcinoma suprarrenal.
- MetÃĄstasis de melanoma,
sarcoma,
carcinoma broncogÃĐnico de pulmÃģn.
4. IdiopÃĄtica.
HALLAZGOS RADIOLÃGICOS DE LA HEMORRAGIA SUPRARRENAL
Las manifestaciones radiolÃģgicas de un hematoma suprarrenal en paciente sin patologÃa suprarrenal subyacente depende de la edad del paciente y del estadio evolutivo del hematoma.
ECOGRAFÃA.
El aspecto por ecografÃa de un hematoma suprarrenal depende del estadio evolutivo en el que se encuentre:
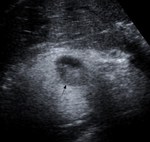
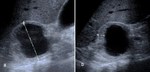
- Hematoma agudo: Masa heterogÃĐnea ecogÃĐnica,
frecuentemente con nivel hematocrito.
Fig. 1
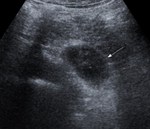
- Hematoma subagudo: Cuando comienza la licuefacciÃģn,
se muestran como masas de ecogenicidad mixta,
hipoecogÃĐnicas en el centro.
Fig. 2
- Fase tardÃa: LesiÃģn completamente anecÃģica o quÃstica.
Se pueden ver calcificaciones en la pared despÚes de 1-2 semanas tras el comienzo.
El estudio Doppler demuestra que se trata de una masa no vascularizada.
TC:
Debemos realizar TC sin contraste y posteriormente un estudio dinÃĄmico con contraste para determinar si existe sangrado activo.
La apariencia depende el estadio evolutivo:
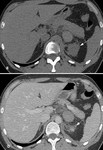
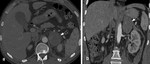
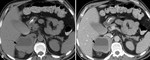
-Fase aguda: Masa redondeada u ovalada hiperdensa y heterogÃĐnea (50-90 UH) en el estudio sin contraste i.v.,
normalmente con una distribuciÃģn perifÃĐrica,
sin realce tras la administraciÃģn de contraste.
Otros hallazgos posibles son la infiltraciÃģn periadrenal y del espacio perirrenal,
y la extravasaciÃģn activa del contraste con hemorragia retroperitoneal.
Fig. 3
-Fase crÃģnica: Disminuye de tamaÃąo y se vuelve hipodenso de forma homogÃĐnea hasta que desaparece por completo.
En hematomas pequeÃąos el Único hallazgo puede ser un aumento de tamaÃąo de la glÃĄndula que tras la administraciÃģn de contraste i.v.
muestra una preservaciÃģn del realce perifÃĐrico e hiporrealce en el centro (apariencia en vÃa de tren).
RM:
La RM es Útil para demostrar el estadio del hematoma:
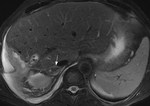
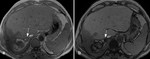
-Fase aguda (menos de 7 dias desde el comienzo): TÃpicamente se muestra isointenso o ligeramente hipointenso en secuencias potenciadas en T1 y marcadamente hipointenso en secuencias potenciadas en T2 debido a la alta concentraciÃģn intracelular de desoxihemoglobina.
Fig. 4
-Fase subaguda (7 dÃas a 7 semanas): Hiperintenso en secuencias potenciadas en T1 y T2.
La hiperintensidad T1,
que se debe a los efectos paramagnÃĐticos de la metahemoblobina libre producida por la oxidaciÃģn de la hemoglobina, aparece primero en la periferia del hematoma a partir del dÃa 7,
semanas despuÃĐs se hace hiperintensa toda la glÃĄndula.
El hematoma puede ser multilocular y presentar diferentes intensidades de seÃąal los distintos lÃģculos debido a grados diferentes de oxidaciÃģn de la hemoglobina.
Pueden verse niveles lÃquido-lÃquido.
-Fase crÃģnica (a partir de la semana 7): Se aprecia un anillo hipointenso en T1 y T2 debido al depÃģsito de hemosiderina y a la presencia de capsula fibrosa.
Pueden existir calcificaciones que no son evidentes en el estudio con RM.
La RM es muy Útil para saber si el hematoma esta solo compuesto por sangre,
hallazgo que indicarÃa benignidad.
ÂŋREALMENTE EL HEMATOMA PROCEDE DE LA GLÃNDULA SUPRARRENAL?
En algunas ocasiones es difÃcil determinar si el hematoma procede de la glÃĄndula suprarrenal o de Ãģrganos adyacentes como el riÃąÃģn,
hÃgado o bazo.
Una hemorragia periadrenal puede estar causada por la extensiÃģn de un hematoma perirenal,
dado que tanto la glÃĄndula suprarrenal como el riÃąÃģn se encuentran dentro de la fascia renal.
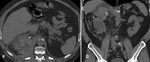
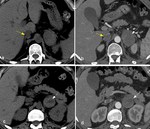
Cuando una masa suprarrenal derecha es de gran tamaÃąo,
la vena cava puede estar desplazada anteriormente y el riÃąÃģn inferiormente.
En estos casos es muy Útil el uso de imÃĄgenes reformateadas (MPR) en planos coronal y sagital para demostrar si el origen de la masa es adrenal o de Ãģrganos adyacentes,
sobre todo si el estudio se ha realizado con contraste i.v. Fig. 5
CAUSAS DE HEMORRAGIA SUPRARRENAL NO TRAUMÃTICA:
1.
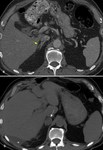
EstrÃĐs: En el contexto de procedimientos quirÚrgicos,
grandes quemados,
sepsis o hipotensiÃģn.
La hemorragia bilateral masiva se asocia frecuentemente a estrÃĐs.
La causa del sangrado se debe a la secreciÃģn de hormona adrenocorticotrÃģpica que da lugar a un incremento en la vascularizaciÃģn de la glÃĄndula.
El aumento de la vascularizaciÃģn asociado al aumento de la presiÃģn venosa durante el shock es un factor de riesgo para la apariciÃģn de sangrado.
Por esta razÃģn,
en pacientes con dolor abdominal,
flanco,
tÃģrax inferior o espalda en el contexto de una cirugÃa reciente,
debemos sospechar esta complicaciÃģn y la primera prueba a realizar es el TC.
Fig. 6
2.
CoagulopatÃa: Existe una fuerte asociaciÃģn entre diÃĄtesis hemorrÃĄgica,
coagulopatÃa o toma de fÃĄrmacos anticoagulantes y hemorragia suprarrenal espontÃĄnea.
La hemorragia suprarrenal asociada a toma de anticoagulantes suele darse antes de las 3 primeras semanas del tratamiento.
Dolor,
fiebre o hipotensiÃģn en pacientes con coagulopatÃa debe hacernos sospechar esta entidad.
3.
Tumor adrenal subyacente: En pacientes sin factores de riesgo conocidos o en ausencia de traumatismo debemos poner atenciÃģn a la presencia de posibles quistes o masas suprarrenales que puedan ser la causa del sangrado,
ya que son la cuarta causa de hemorragia retroperitoneal depuÃĐs del carcinoma de cÃĐlulas renales,
angiomiolipoma y aneurisma de arteria renal.
De nuevo el TC sin y con contraste i.v.
es la tÃĐcnica de elecciÃģn para la valoraciÃģn de posibles masas subyacentes.
- Pseudoquiste: La hemorragia intraquÃstica en ECOGRAFÃA se muestra como una masa quÃstica compleja,
a veces con niveles lÃquido-lÃquido.
En TC se aprecia una masa quÃstica suprarrenal bien definida con ÃĄreas hiperdensas en su interior.
Puede existir material sÃģlido intraquÃstico debido a la presencia de coÃĄgulos.
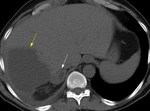
- Tumores benignos: Dentro de este grupo el mÃĄs frecuente es el mielolipoma. Cuando el tumor presenta sangrado,
el TC muestra ÃĄreas de alta o baja densidad (dependiendo de la edad del hematoma) que no realzan tras la administraciÃģn de contraste i.v.
La demostraciÃģn de componente graso (-30 a -100 UH) en el interior de una masa hemorrÃĄgica es altamente sugestivo de mielolipoma subyacente.
Fig. 7. El feocromocitoma es la causa mÃĄs frecuente de hemorragia suprarrenal masiva debida a un tumor subyacente.
El TC muestra ÃĄreas de baja densidad debido a hemorragia,
necrosis,
licuefacciÃģn,
formaciÃģn de ÃĄreas quÃsticas y presencia de cÃĄpsula fibrosa.
Fig. 8 y Fig. 9 En RM aparecen caracterÃsticamente como lesiones marcadamente hiperintensas T2 con focos quÃsticos y ÃĄreas de hemorragia.
En TC y RM con contraste i.v.
presentan un marcado realce.
El adenoma es el tumor benigno suprarrenal mÃĄs frecuente,
sin embargo la hemorrgia en estos casos es muy rara,
probablemente debido a su naturaleza hipovascular. Fig. 10 y Fig. 11
- Tumores malignos: La distinciÃģn entre hematoma espontÃĄneo y hematoma en el seno de un tumor subyacente suele ser difÃcil,
sobre todo en fase aguda.
Algunos hallazgos que nos indican la presencia de un posible tumor es la existencia de calcificaciones intralesionales y el realce tras la administraciÃģn de contraste.
El carcinoma adrenocortical suele aparecer como una masa de gran tamaÃąo,
muy agresivo con invasiÃģn local y metÃĄstasis a distancia.
Puede contener ÃĄreas de necrosis,
hemorragia o calcificaciones.
La hemorragia intratumoral es tÃpicamente central.
El TC muestra una masa hemorrÃĄgica suprarrenal de densidad heterogÃĐnea con/sin hemorragia retroperitoneal. Las metÃĄstasis suprarrenales hemorrÃĄgicas son menos frecuentes. Fig. 12
INSUFICIENCIA ADRENAL AGUDA POSTHEMORRÃGICA
La insuficiencia suprarrenal solo se produce cuando hay una destrucciÃģn de mÃĄs del 90% de la glÃĄndula y suele aparecer en casos de hemorragia bilateral.
En casos en los que se sospeche esta patologÃa,
la tÃĐcnica de elecciÃģn para el estudio es el TC.
La demostraciÃģn en el TC sin contraste de un aumento del tamaÃąo de ambas glÃĄndulas suprarrenales con ÃĄreas hiperdensas es muy sugestivo de esta entidad en el contexto clÃnico adecuado.
HEMORRAGIA SUPRARRENAL CRÃNICA
Con el paso del tiempo,
el tamaÃąo del hematoma va disminuyendo e incluso puede llegar a resolverse de forma completa.
Con TC sin contraste vemos una disminuciÃģn progresiva de la densidad hasta que alcanza la del agua y en ECOGRAFÃA va disminuyendo la ecogenicidad hasta hacerse anecÃģico.
En RM muestra un anillo hipointenso en T1 y T2 debido al depÃģsito de hemosiderina y fibrosis.
La hemorragia tambiÃĐn puede dar como resultado atrofia adrenal o pseudoquiste suprarrenal hemorrÃĄgico.
Un pseudoquiste suprarrenal hemorrÃĄgico es una colecciÃģn organizada crÃģnica de pared fina que no realza tras la administraciÃģn de contraste. La mayorÃa de los pseudoquistes son uniloculares y contienen calcificacioes perifÃĐricas.