La tuberculosis (TBC) es la infección ósea más importante en algunos países en vías de desarrollo.
Prácticamente estaba erradicada en los países desarrollados,
pero desde la década de los 80 ha vuelto a incrementarse,
sobre todo relacionada con infecciones por HIV,
aumento de la inmigración desde países donde es endémica,
drogadicción por vía intravenosa y el consumo de fármacos inmunodepresores.
Todas estas situaciones han hecho que aumenten los casos de TBC extrapulmonar y de las manifestaciones menos comunes.
La TBC vertebral,
espondilitis tuberculosa o enfermedad de Pott afecta a menos del 1 % de pacientes con TBC.
La columna vertebral es la región que se contamina con más frecuencia cuando hay infección músculo-esquelética por TBC,
afectando a más del 60 % de pacientes con TBC ósea.
Además de ser la forma más frecuente,
la infección vertebral también es la forma más grave,
debido a la alta frecuencia de complicaciones neurológicas (entre el 10-43 % de pacientes),
como compresión medular o deformidad espinal.
La osteomielitis vertebral tuberculosa (OVT) es consecuencia de una diseminación del mycobacterium desde un foco primario,
generalmente pulmonar,
o bien desde un foco reactivado en otra región anatómica.
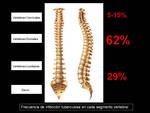
La columna dorsal es la que se infecta con más frecuencia (62 % de los casos),
seguida de la lumbar (29 %),
la cervical (5-15 %) y el sacro que se afectan ocasionalmente.
(Fig. 1).
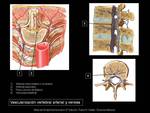
La diseminación del mycobacterium a los cuerpos vertebrales está muy ligada a la irrigación vertebral.
La vascularización ARTERIAL es doble: anterior y posterior.
Anteriormente,
a través de ramas intercostales o lumbares,
que perforan el córtex vertebral acabando en arteriolas terminales.
Posteriormente,
a través de ramas de las arterias espinales,
que en cada orificio intervertebral forma una red anastomótica.
La vascularización VENOSA se produce a través del plexo venoso de Batson,
que tiene una localización subcondral en los cuerpos vertebrales,
y drena la sangre a la vena basivertebral en el centro del cuerpo vertebral.
(Fig. 2).
La vía de diseminación fundamental y más frecuente del mycobacterium hacia los cuerpos vertebrales es la HEMATÓGENA,
a través de ramas arteriales.
La diseminación retrógrada a través del plexo venoso de Batson es menos frecuente,
y la diseminación directa,
por contigüidad desde un foco paraespinal,
es excepcional.
De forma típica,
al inicio de la infección,
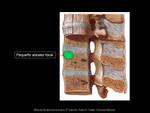
se forma un granuloma caseoso (Fig. 3) que generalmente se localiza en el aspecto anterior del cuerpo vertebral,
cerca del platillo epifisario,
donde las micobacterias quedan atrapadas en las arteriolas terminales.
Se forma un foco de osteoporosis. Posteriormente,
se va desarrollando un abceso focal,
que al extenderse ocasiona una disrupción de la cortical,
con destrucción del cartílago de los platillos epifisarios (Fig. 4) y diseminación al espacio discal adyacente.
Esto produce una leve disminución del espacio intervertebral. La preservación tardía del espacio discal intervertebral es debido a:
- Ausencia de enzimas proteolíticas del Mycobacterium Tuberculosis.
- El disco es avascular y se nutre a través del cartílago epifisario,
de modo que al principio no se ve afectado.
Sin embargo,
cuando la infección afecta a ambos platillos epifisarios,
compromete la nutrición discal y acaba por estrechar el espacio discal.
Cuando sigue progresando la infección,
se produce una osteonecrosis que destruye las corticales de los cuerpos vertebrales anteriores y laterales y que acaba produciendo un colapso con cifosis angular y una deformación espinal en giba.
Posteriormente,
a través de una diseminación subligamentosa bajo el ligamento longitudinal anterior (LLA) ,
y con menos frecuencia del ligamento longitudinal posterior (LLP),
se produce una extensión cráneo-caudal,
a los cuerpos vertebrales adyacentes.
(Fig. 5). También puede haber infección “a saltos” (skip lesions) con vértebras normales entre otras infectadas en el 10% de los casos.
La afectación de elementos posteriores es rara,
entre el 2-10%,
pero es característica de la TBC y no de otras espondilitis piogénicas.
Además de los cambios óseos,
se puede producir infección de tejidos blandos,
formándose abcesos paravertebrales o epidurales. En estadios crónicos,
estos abcesos pueden tener calcificaciones en sus paredes y fistulizar.
En este póster,
queremos exponer nuestra experiencia mostrando numerosos casos de OVT con manifestaciones atípicas y poco frecuentes,
estudiadas con TAC y RMN.