La TCMD es el estudio de imagen de referencia en el seguimiento de los pacientes oncológicos.
La repetición de estos estudios aumenta la dosis de radiación.
El tórax asocia una serie de características,
como el alto contraste y la baja atenuación de los pulmones,
que permiten reducir la dosis de radiación.
Sin embargo,
el mediastino o la pared torácica muestran menor contraste tejido-lesión y no son tan bien evaluados con TCMD de baja dosis (TCBD) (1).
Nuestra hipótesis fue que en los pacientes oncológicos que pesan menos de 90 kg,
el TCBD pueden ayudar a reducir la dosis de radiación,
preservando la calidad diagnóstica (Figura 1).
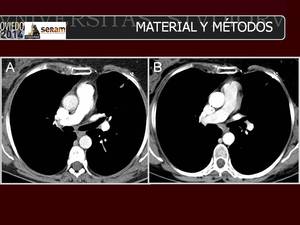
Fig. 1: Mujer de 55 años con cáncer de mama y reconstrucción mamaria izquierda. Se muestran las imágenes de TC de tórax en el mismo nivel, realizadas con el TCBD y otro con un protocolo convencional. Las imágenes axiales muestran unas arterias pulmonares normales.
Población de pacientes
Se incluyeron setenta pacientes oncológicos,
35 varones y 35 mujeres,
con edad media de 62,96 +/- 12,61 años y peso de 70,87 +/- 12,2 Kg (Tabla 1).
El valor de corte de 90 kg se escogió de acuerdo con la literatura (2).
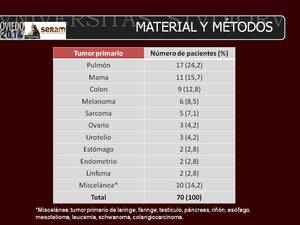
Table 2: Localización del tumor primario en los 70 pacientes oncológicos.
Protocolo de TCMD
En cada paciente,
se realizó en diferentes momentos y como parte de su estudio de seguimiento,
un TCBD basado en la reducción del miliamperaje y un TCDS.
Los TCBD se realizaron con un TC de cuatro coronas (TCBD4) (N = 70),
mientras que los estudios de TCDS,
se realizaron con TCSD4 (N = 15) y TC de 64 coronas (TCDS64) (N = 55).
Los estudios realizados con TCMD4,
se realizaron con Volumen Somatom Zoom,
Siemens Healthcare,
Forchheim,
Alemania.
Los estudios adquiridos con un TCMD-64 se realizaron en un Scanner Somatom Definición,
Siemens Healthcare,
Forchheim ,
Alemania.
Los TCBD,
se adquirieron con 120 kVp y 20 mAs.
Otros parámetros de adquisición fueron: colimación de 1 mm,
grosor de corte de 5 mm,
tiempo de rotación del gantry de 0,5 segundos y pitch de 1,4.
Los TCDS4,
se realizaron con 140 kVp y 100 mA.
Otros parámetros de adquisición fueron: grosor de corte 2,5mm,
tiempo de rotación del gantry de 0,5 segundos,
pitch de 3.
Los TCDS64 se realizaron con 120 kVp.
Se utilizó un programa automático de modulación de la corriente de tubo (Caredose 4D).
Para su cálculo,
se seleccionó un valor de referencia de corriente de tubo por segundo (en mA/seg),
que en nuestro protocolo fue de 150 mAs/s,
de manera que el miliamperaje final varía según parámetros específicos de cada paciente.
Otros parámetros de adquisición de los datos fueron: colimación de 0,6 mm,
grosor de corte de 5 mm,
tiempo de rotación del gantry de 0,5 segundos,
y un pitch de 1,15.
Con una cánula de 25G,
se inyectaron 100 ml de Iohexol 300 mg de yodo/ml,
a una velocidad de 2 ml/s.
La adquisición se realizó a los 45 segundos en los TCMD-4 y a los 50 segundos en los TCMD-64.
Grupos
Los TCMD se dividieron en dos grupos.
Los TCBD constituyeron el grupo A (n = 70),
mientras que los TCDS el grupo B (n = 70).
Aleatoriamente,
se realizó un TCBD primero en 35 pacientes o un TCDS como primer estudio en los otros 35.
Análisis cuantitativo de los estudios TCMD
Se evaluó la intensidad de la señal (IS),
la relación contraste-ruido (RCR) y la relación señal-ruido (RSR) (3) (Figuras 2,
3 y 4).
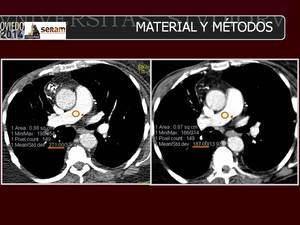
Fig. 2: La intensidad de la señal para las arterias centrales y lobulares pulmonares (IS de los vasos), medidos en UH, se define como la atenuación medida mediante la colocación de regiones circulares de interés (ROIs) en el centro de estos vasos. El tamaño de los ROIs se adaptó al diámetro del vaso, alcanzando hasta 80-100 mm2 en las arterias centrales. Se analizaron por separado nueve arterias y la media de estos valores se utilizó para cálculos posteriores. Se muestran las mediciones en las imágenes de TCBD (A) y TCDS (B).
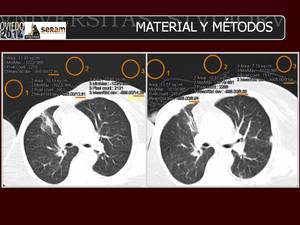
Fig. 3: . Definición del ruido de la imagen. Se dibujaron tres ROIs de al menos 1000 mm2 en tres regiones diferentes (media, izquierda, y derecha) fuera de la imagen del paciente, se tomaron como medidas las desviaciones estándar de las UH. Se promediaron las tres mediciones. Con el fin de evitar el ruido producido por los dispositivos externos y los edredones que envuelven a los pacientes, se tomaron las medidas con ventana de pulmón. Se muestran las mediciones en las imágenes obtenidas en TCBD (A) y TCDS (B).
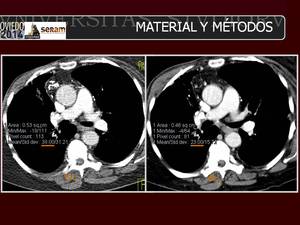
Fig. 4: Para definir la media de la señal de fondo (IS fondo), se colocaron tres ROIs en los músculos paraespinales a nivel del tronco pulmonar. Se muestran las mediciones en las imágenes de TCBD (A) y TCDS (B).
Se evaluaron todas las imágenes por dos observadores con 2 y 20 años de experiencia en estudio de TCMD de tórax.
Para el análisis cuantitativo y cualitativo se emplearon imágenes axiales de 5 mm de espesor.
Se definió la relación señal-ruido (RSR) como el cociente IS/ruido y la relación contraste-ruido (RCR) como el cociente (IS de los vasos - IS fondo)/ruido.
Análisis cualitativo de las imágenes TCMD
Se evaluaron cualitativamente la porción inferior de la pared del cuello,
axilas,
mediastino,
pulmón y pared torácica utilizando una escala con valores del 1 al 3 (valor 1 no diagnóstico,
valor 2 diagnóstico,
calidad subóptima y valor 3 diagnóstico,
calidad óptima) (4-6).
Para evaluar estas cinco regiones,
se diseñaron doce items: 1 item en el cuello,
3 items en la axila,
4 items en el mediastino,
1 item en la pared torácica inferior y 3 items en los pulmones.
Se concretaron las definiciones en referencia a la nitidez de algunas estructuras anatómicas en un nivel específico.
La puntuación final de cada región se clasificó en tres categorías según la puntuación asignada a cada región (Figuras 5 y 6).
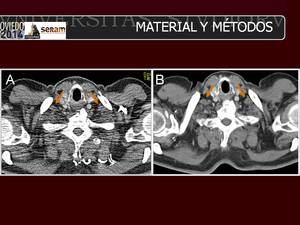
Fig. 5: Análisis cualitativo. El cuello se evaluó con un item, que consistía en considerar si el borde anterior del músculo escaleno (flechas) se ve de manera nítida (1 punto), es visible pero borroso (2 puntos) o si el borde no se puede ver. La puntuación fue no diagnóstica (1 punto), calidad subóptima de diagnóstico (2 puntos) o calidad óptima de diagnóstico (3 puntos). En este paciente y a este nivel, se asignaron 2 puntos al estudio de CTBD (A) y 3 puntos al TCSD (B).
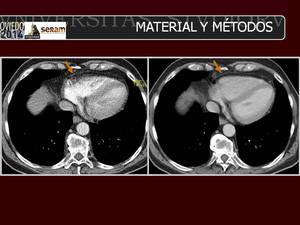
Fig. 6: Análisis cualitativo. El mediastino se evaluó con cuatro items. Consisten en considerar si el pericardio anterior (flechas) se ve de manera nítida (1 punto), si se ve pero borroso (2 puntos) o si no se ve. La puntuación óptima sería de 12 puntos para el mediastino. Estas imágenes reflejan uno de esos items. En este paciente en particular se asignaron 2 puntos al estudio TCBD (A) y 3 puntos al TCSD (B).
Por último,
la puntuación total de cada estudio fue considerada por la suma de los puntos de cada región.
Clasificamos la puntuación final de todos los estudios en tres grupos diferentes: no diagnóstico (1-12 puntos),
diagnóstico pero calidad subóptima (13-24 puntos) o diagnóstico y calidad óptima (25-36 puntos).
Se expresó la puntuación total (suma de las puntuaciones de cada región) en porcentajes en referencia a la nota máxima teórica para cada item.
Estimación de la dosis de radiación
En cada estudio se calcularon el producto de la longitud y dosis (PLD) y la dosis efectiva de radiación (DE).
DE (mSv) se calculó multiplicando el producto de la longitud de dosis (PLD) por un factor de corrección de 0,014 mSv/mGy (7).
Se calcularon el PLD y DE para los estudios de TC de tórax y los TC tóraco-abdominales.
Se compararon cada PLD y DE de cada tipo de estudio con el equivalente en ambos grupos (A y B).
Análisis estadístico
Las variables cuantitativas y los datos categóricos se expresaron como la media +/- la desviación estándar y las proporciones,
respectivamente.
Para comprobar la normalidad de los parámetros cuantitativos de las arterias pulmonares se utilizó la prueba de Shapiro-Wilk.
Para comparar las variables continuas,
se utilizó la T de Student para muestras independientes.
La significación estadística se considero con un valor de p a dos colas <0,05.
Los análisis estadísticos se realizaron con el software SPSS (SPSS para Windows,
versión 15.0).








