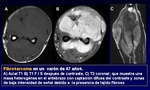
- Los Tumores de partes blandas (TPB) son un grupo grande y heterogéneo de neoplasias mesenquimales,
que incluyen tumores de tejido graso,
de componente muscular,
de nervios periféricos,
vasos sanguíneos y tejido fibroso.
- La clasificación es a menudo difícil.
- La nueva clasificación de la OMS ha sido actualizada en el año 2013,
y en ella el radiólogo juega un papel principal en la gestión de los TPB.
- A pesar de que diferentes técnicas de imagen como la radiografía,
ecografía,
TC y /o RM,
están disponibles para el estudio de los TPB; el radiólogo debe de realizar un enfoque razonable del uso de las mismas,
así como un diagnóstico diferencial correcto .
- Es importante el conocimiento de las características radiológicas de los TPB de acuerdo con las diferentes edades e identificar los hallazgos radiológicos de las lesiones más comunes (Figura 1).
Es crucial la responsabilidad del radiólogo en la elaboración,
la selección inicial y la comunicación con un equipo multidispilnar.

Fig. 1
1.
EPIDEMIOLOGÍA
Al menos un 30% de los tumores benignos de partes blandas son lipomas,
30% fibrohistiociticos- fibrosos,
10% vasculares y un 5% tumores de la vaina de los nervios periférico.
Existe relación entre el tipo de tumor,
los síntomas,
la localización,
la edad y el sexo.
El 75% de los sarcomas son histológicamente clasificados como: pleomórficos indiferenciados (previamente histiocitomas fibrosos malignos),
liposarcomas,
leiomiosarcomas,
mixofibrosarcoma,
sarcoma sinovial,
y tumor maligno de la vaina de los nervios periférico.
En función de la edad varían las incidencias, así el rabdomiosarcoma embrionario y el lipoblastoma ocurren exclusivamente en niños,
el sarcoma sinovial en su mayoría en adultos jóvenes; y el sarcoma pleomórfico indiferenciado,
liposarcoma,
y mixofibrosarcoma en gente mayor.
2.
ETIOLOGÍA
Desconocida.
Raros casos relacionados con factores genéticos,
ambientales,
radiación,
infecciones virales,
inmunodeficiencia
3.
CARACTERÍSTICAS CLÍNICAS
Por lo general indoloro.
Los tumores superficiales > 5 cm y todos los tumores profundos son probablemente sarcomas
La historia clínica es esencial y proporciona información pertinente.
La radiografía simple debe de ser la primera exploración a realizar y puede revelar calcificaciones específicas (flebolitos,
condromatosis ...). La ecografía es obligatoria para descartar un tumor quístico.
La biopsia (Bx) debe hacerse después de la RM y es una decisión de un comité multidisciplinar (Figura 2)
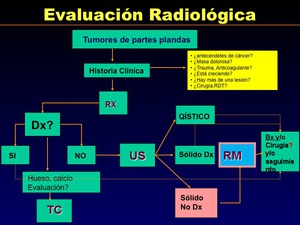
Fig. 2
4.
TÉCNICAS DE IMAGEN
La RM es la técnica de elección para analizar los TPB,
fundamentalmente si una lesión ha sido considerada no diagnosticable con otras técnicas.
El papel de la RM es: diagnósticar,
analizar el contenido de la lesión y su extensión
4.1.
La RM se debe realizar usando un protocolo adecuado
Protocolo RM:
- T1- T2 SE (ambas secuencias son obligatorios) (Figura 3)
- Secuencia GRE es útil (para evaluar hemorragia,
calcio ...)
- Técnicas de supresión grasa (STIR-FAT/SAT T2WI).
STIR no es una técnica de supresión grasa selectiva!
- 3 planos (especialmente axiales) para evaluar los compartimentos
- Técnica avanzadas: Funcional (DWI-AngioRM/Perfusión)
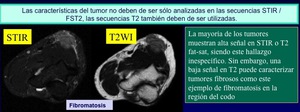
Fig. 3
4.2.
Tecnicas avanzadas: deben de estar disponibles para mejorar el análisis de ciertos tumores dado que proporcionan información funcional.
- DWI: difusión; mapas cuantitativos de coeficiente de difusión aparente (ADC) y la información cualitativa utilizando diferentes valores de b.
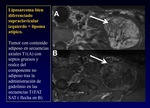
La DWI puede añadir información sobre algunos tumores específicos; descartar una infección de partes blandas; y permite también la monitorización del tratamiento (Figura 4)
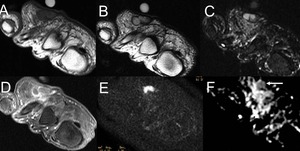
Fig. 4: Quiste epidermoide de inclusión en RM. Todas las imágenes están en el plano axial del pie.
A) La secuencia T1 muestra una lesión hipointensa en el espacio interdigital del tercer dedo dentro del tejido subcutáneo ( se visualiza el marcador de la piel).
B) La secuencia T2 muestra la lesión hiperintensa con una pared ligeramente hipointensa.
C) La imagen STIR muestra aumento de la intensidad de la señal como una lesión quística.
D) T1 con gadolinio y supresión grasa muestra realce de la pared del quiste.
E) DWI con b = 1000 mm2 / s muestra una hiperintensidad de la lesión.
D) El mapa ADC en escala de grises muestra una hipointensidad (flecha) debido a la difusión restringida específica para el quiste epidermoide, si fuera un quiste simple no mostraría restricción a la difusión.
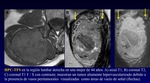
- AngioRM-perfusión: En 1 adquisición puede proporcionar 2 tipos de información: análisis Vascular y Hemodinámica con curvas de intensidad de la señal (Figura 5)
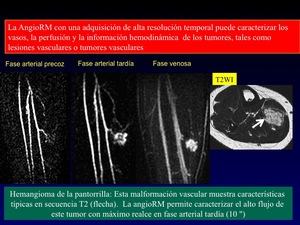
Fig. 5
5.
CLASIFICACIÓN de la OMS Y sus 12 SUBTIPOS.

Fig. 6

Fig. 7
5.1 TUMORES ADIPOSOS
Los tumores adiposos representan el mayor grupo de tumores mesenquimales debido a la gran prevalencia de los lipomas.
La figura 8 muestra los diferentes tipos.

Fig. 8
El tumor lipomatoso atípico y el liposarcoma bien diferenciado son sinónimos.
Las características más comunes del liposarcoma son:
- Localización profunda (el lipoma es generalmente superficial)
- Un tamaño > 10 cm
- Componente nodular no adiposo o septos gruesos
- Alta señal de los septos,
componente nodular (FAT/ SAT T2-STIR)
- Realce tras la administración de contraste del componente no adiposo (FAT / SAT T1) (Figura 9)
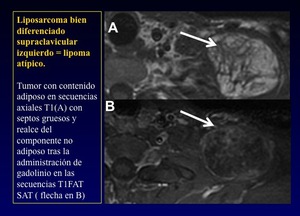
Fig. 9
Las características en imágen del liposarcoma dependen del subtipo histológico:
- Liposarcomas bien diferenciados muestran áreas idénticas a la grasa y algún componente no adiposo.
Los Liposarcoma de alto grado muestran un menor componente de tejido adiposo (Figura 10).
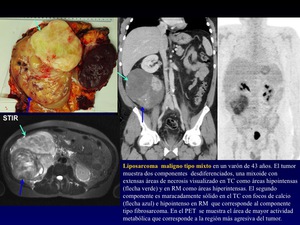
Fig. 10
- Liposarcoma mixoide son de localización intermuscular y su alto contenido de agua se refleja en una apariencia "similar a un quiste".(Figura 11)
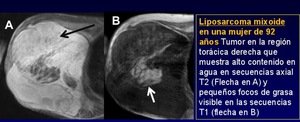
Fig. 11
- Liposarcomas bien diferenciados representan el subgrupo más amplio de tumores adiposos agresivos.
Lipoblastoma (localizado) y lipoblastomatosis (difusa) son tumores benignos que se asemejan al tejido adiposo fetal.
Se encuentran por lo general en los primeros 3-5 años de vida.
Tienen una matriz mixoide,
imitando así a un liposarcoma mixoide,
aunque este tumor es excepcional antes de los 10 años.
La imagen deberá correlacionarse con la historia clínica y en especial con la edad del paciente (Figura 12).
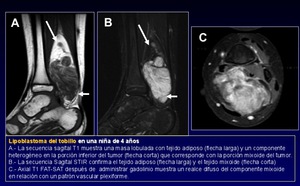
Fig. 12
5.2.
TUMORES FIBROBLÁSTICOS/MIOFIBROBLASTOS
Los tumores fibroblásticos / miofibroblásticos son un grupo muy amplio de tumores mesenquimales con hallazgos de elementos tanto fibroblásticos como miofibroblásticos y que podrían representar variantes del mismo tipo celular.
(Figura 13)

Fig. 13
Elastofibroma (Figura 14)
Lesión tumoral fibroelástica bien definido
• Por lo general,
ocurre en personas mayores y se localiza en el espacio subescapular
• En RM: presencia de zonas lineales que intercalan tejido adiposo dentro de la lesión isointensa (fibrosis)
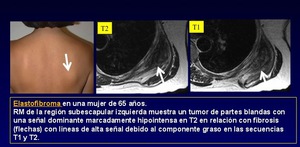
Fig. 14
Miosistis osificante (Figura 15)
La miositis osificante,
son lesiones autolimitadas y reparativas.
Por lo general,
crecen rápidamente y despiertan una elevada sospecha clínica debido a la presencia de una elevada hipercelularidad,
y mitosis,
simulando el clásico pseudosarcoma de partes blandas.
Es frecuente durante la adolescencia.
Los lugares más comunes de presentación son aquellos susceptibles al trauma.
A las 2-6 semanas después de la aparición de los síntomas,
las calcificaciones se hacen evidentes.
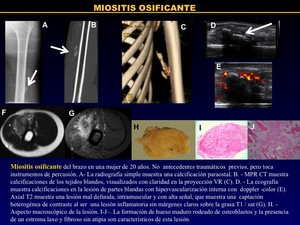
Fig. 15
Fibromatosis superficial (Figura 16)
Son un tipo de tumor intermedio - proliferaciones fibroblásticas localmente agresivas que se presentan comúnmente en los tejidos blandos bien de localización palmar (enfermedad de Dupuytren) o plantar (enfermedad Ledderhose) caracterizadas por un crecimiento infiltrante.
Estos tumores tienden a recurrir pero no a metastatizar.
Casi el 50% son bilaterales.
El trauma tiene un papel central en su etiología.
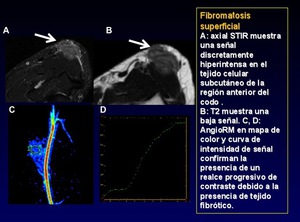
Fig. 16
Hemangiopericitoma (HMP) (Figura 17)
HMP,
que anteriormente se encontraba en el grupo # 5 ahora se considera sinónimo del tumor fibroso solitario (TFS) extrapleural.
La mayoría de los TFS fueron nombrados en el pasado de HMP.
Estos tumores están en la categoría de intermedio,
dado que raramente dan metástasis
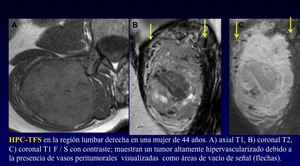
Fig. 17
Dermatofibrosarcoma protuberans (Figura 18)
Se incluye en esta nueva clasificación del 2013,
dado que anteriormente estaba en el volumen de la piel de la serie de la OMS de los tumores humanos.
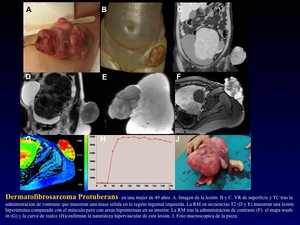
Fig. 18
Tumores malignos fibrosos o fibrohistiocíticos (Figura 19)
Son tumores frecuentes.
La Clasificación de la OMS reorganizó la nomenclatura en 2002.
La mayoría de los histiocitomas fibrosos malignos (HFM) diagnosticados en el pasado son considerados hoy fibrosarcomas.
Los HFM son considerados sarcomas indiferenciados (nuevo grupo#12).
Los Mixofibrosarcomas son sinónimos del tumor llamado previamente histiocitoma fibroso maligno mixoide.
La diferencición en imagen entre el fibrosarcoma y el sarcoma indiferenciado puede ser imposible.
Los margenes de estos tumores suelen estar bien definidos.
Las lesiones mixoides tienen un alto contenido en agua.
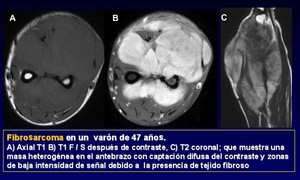
Fig. 19
5.3.
TUMORES TAMBIÉN LLAMADOS FIBROHISTIOCÍTICOS
Los tumores de tipo fibrohisticíticos incluían en la clasificación anterior (2002) al histiocitoma fibroso maligno pleomórfico (el ex HFM),
que es sinónimo de sarcoma pleomórfico indiferenciado.
Ahora bien,
en la clasificación actual estos sarcomas se incluyen dentro de la nueva categoría indiferenciada (# 12),
y se eliminarán de la categoría # 3. (Figura 20)

Fig. 20
Los Tumor de células gigantes de la vaina del tendón (TCGVT) y la sinovitis villonodular pigmentada (SVP) con origen en el tejido sinovial,
bursa o en la vaina del tendón.
- TCGVT Por lo general se producen entre 30-50 años y son más frecuentes en la mano.
- SVP: Por lo general,
afecta a la rodilla.
El hueso adyacente puede estar infiltrado.
Pueden ser intra o extraarticular,
localizada o difusa (SVP)
La RM refleja la histología común en ambas lesiones.
La Hemosiderina muestra una señal muy baja en las secuencias T2 (Fig.
21 A-TCGVT) del pie) (flecha) y especialmente en las secuencias con alta susceptibilidad magnética GRE T2 * (Fig.
21 B-SVP de la rodilla) (flechas).
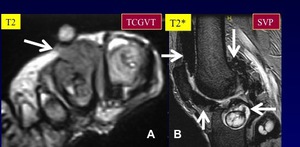
Fig. 21
5.4.
TUMORES DE MÚSCULO LISO
Los Tumores del músculo liso (no-uterinos),
son más comunes de lo que antes se creía,
y existe un subtipo poco común que está relacionado con el virus de Epstein-Barr en pacientes inmunocomprometidos (Figura 22 y 23)

Fig. 22
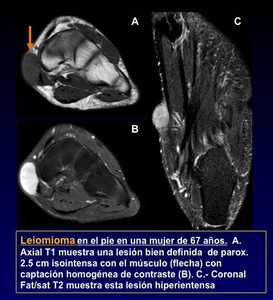
Fig. 23
El Leiomiosarcomas se produce generalmente en la vida adulta o en pacientes jóvenes asociado a la presencia de virus de Epstein-Barr,
SIDA o después del trasplante de órganos.
Generalmente los Leiomiosarcomas cutáneos o subcutáneos (Figura 24) son más pequeños que los de localización más profunda como en el retroperitoneo.
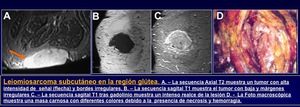
Fig. 24
5.5.
TUMORES PERICÍTICOS.
Dentro de los tumores pericíticos/ neoplasias perivasculares se ha excluído al Hemangiopericitoma (ahora considerado y nombrado como tumor fibroso solitario (TFS) - categoría # 2),
siguen considerandose en este grupo los tumores con células perivasculares mixoides creciendo de manera circunferencial perivascular.
Se ha incluido en este grupo un nuevo tumor: el angioleiomioma (anteriormente en la categoría n º 4) (Figura 25).

Fig. 25
Tumor Glómico/glomus.:
- Compuesto por células que se asemejan al músculo liso del cuerpo glómico normal.
- Por lo general,
se producen en las extremidades distales,
la región subungueal de la mano,
o el pie (Figura 26).
- Son pequeños y presentan una larga historia de dolor.
- La angioRM puede ser de gran ayuda
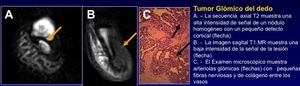
Fig. 26
Angioleiomioma (Figura 27) se incluye en esta nueva categoría,
aunque anteriormente se encontraba en la categoría # 4.
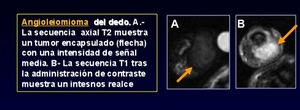
Fig. 27
5.6.
TUMORES MÚSCULO ESTRIADO
Tanto los rabdomiomas extracardíacos como los tumores malignos son muy raros.
En los adultos el subtipo pleomórfico es el más común (figura 28).

Fig. 28
El rabdomiosarcoma:
• RM:muestra características no específicas,
de forma similar a otros sarcomas (figura 29)
• La Histología está relacionada con la edad
• El Rabdomiosarcoma alveolar puede aparecer a cualquier edad y tiene septos fibrovasculares que separan las células tumorales en discretas redes; por ello puede presentar una apariencia lobular en la RM y en especial en las imágenes con contraste.
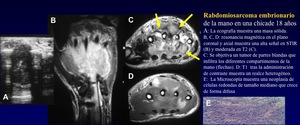
Fig. 29
5.7.
TUMORES VASCULARES
Los tumores vasculares benignos son muy comunes.
A menudo es difícil determinar si estas lesiones benignas son malformaciones,
verdaderas neoplasias o incluso procesos reactivos.
Es difícil distinguir entre el endotelio de los vasos del endotelio linfático.

Fig. 30
Los Hemangiomas adultos son generalmente malformaciones vasculares localizadas y subcategorizadas en base a su histología y hemodinámica como linfáticas,
capilares,
venosas,
arteriovenosas y malformaciones mixtas .
En RM: En las secuencias T2 se componen generalmente de varios lóbulos de alta intensidad de señal que se asemejan a un "racimo de uvas” (Fig.
30 A).
Áreas puntiformes o reticulares con baja intensidad de señal pueden estar presentes y corresponden bien a tejido fibroso,
flujo rápido dentro de los vasos,
focos de calcificación y/o osificación (Fig.
31).
La angiografía RM (Fig.
30 B y C) se puede utilizar para clasificar las malformaciones vasculares en lesiones de bajo o de alto flujo.
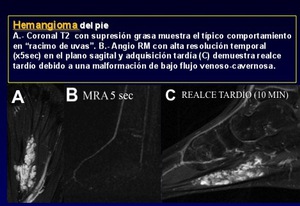
Fig. 31
Las Malformaciones vasculares del adulto pueden mostrar características específicas en la RM y sobre todo la presencia de flebolitos en rayos X.
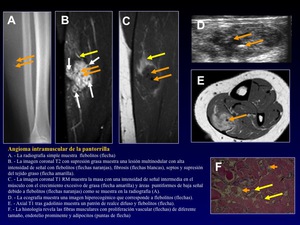
Fig. 32
5.8.
TUMORES CONDROIDES-ÓSEOS
Los tumores de partes blandas de hueso y del cartílago son infrecuentes.
La apariencia radiológica sugiere el diagnóstico.
La miositis osificante es considerada como una variante de la fascitis nodular (categoría 2 - fibrosa),
aunque es una lesión formadora de hueso
El Condrosarcoma mixoide Extraesquelético está incluido en la categoría 11 - de diferenciación incierta .

Fig. 33
El Condrosarcoma Extraóseo es raro.
Se hace una distinción entre el condrosarcoma mixoide (no es de origen condroide claramente a a pesar de que es el más común),
el condrosarcoma mesenquimal y el condrosarcoma bien diferenciado.
La RM muestra una masa de tejido blando lobulada con alta intensidad de señal en las imágenes potenciadas en T2 y con realce complejo,
heterogéneo tras la administración de gadolinio (Figura 34)
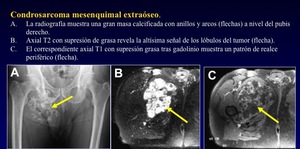
Fig. 34: Technical University Munich Germany
5.9.
TUMORES GASTROINTESTINALES
La nueva clasificación de la OMS incluye esta nueva categoría "tumores gastrointestinales o GIST".
- El 10% de estos tumores están relacionados con síndromes.
- Es el tumor mesenquimal más común del sistema gastrointestinal
- El 54% se localiza en el estómago y pueden ser benignos o malignos.
- Anteriormente se definía como leiomioma-neurogénico gastrointestinal,
actualmente GIST.
- Se trata de un tumor sólido con múltiples apariencias radiológicos: desde nódulos murales a masas complejas
- El pronóstico depende de: el tamaño,
la mitosis y su tamaño anatómico.
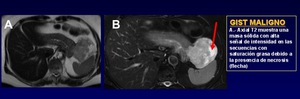
Fig. 35
5.10.
TUMORES PERIFÉRICOS DE LA VAINA DE LOS NERVIOS
Los tumores neurogénicos se incluyen ahora en la nueva clasificación

Fig. 36
- Los tumores benignos de la vaina del nervio están clasificados por su histopatología en: schwannoma (neurilemmoma,
neurinoma) y neurofibroma.
- El schwannoma es generalmente focal,
redondo y excéntrico.
Puede mostrar el signo de la diana,
pero menos común que el Neurofibroma
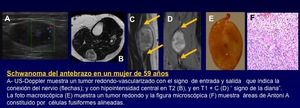
Fig. 37
- El neurofibroma generalmente no está encapsulado,
muestra un crecimiento infiltrante,
fusiforme,
y central y puede visualizarse el signo de la diana (hiposeñal central) (específico pero no sensible)
- El signo en RM de los tumores neurogénicos es demostrar la conexión con el nervio ( la entrada y la salida del nervio en el tumor.)
- El schwannoma puede mostrar necrosis,
hemorragia o degeneración quística
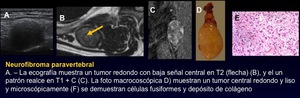
Fig. 38
El Tumor maligno de la vaina del nervio periférico es más frecuente en el entorno de NF-1.
Se puede desarrollar después de la radioterapia.
No muestran el signo de la diana.
No es raro que presente áreas de hemorragia y muestra márgenes irregulares.
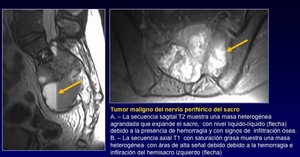
Fig. 39
5.11.
TUMORES DE DIFERENCIACIÓN INCIERTA
Se trata de un gran grupo heterogéneo,
sin una línea clara de diferenciación celular.

Fig. 40
Mixoma
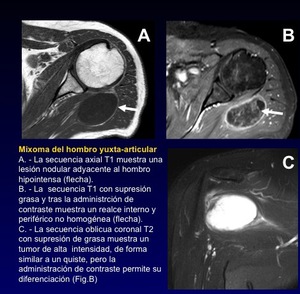
Fig. 41
Sarcoma sinovial
- Es un término equivocado,
dado que este tumor no se origina realmente de las células sinoviales sino del tejido mesenquimal indiferenciado. La similitud microscópica del sarcoma sinovial con las células sinoviales normales originó el confuso nombre de "sarcoma sinovial" en el siglo 20.
- Aunque por lo general muestran una localización para-articular,
cerca de los tendones,
bolsas serosas y cápsulas articulares,
han sido descritos en casi cualquier tejido /órgano del cuerpo como en el cerebro,
el corazón,
la próstata ...
(HAY QUE RECORDAR QUE NO ESTÁ RELACIONADO CON LA MEMBRANA SINOVIAL)
- Más prevalente entre 15-40 años
- En RM: El aspecto más común es la presencia de una señal heterogénea (triple signo - en T2WI) debido a la presencia de necrosis (alta señal)- componente sólido (isointenso) y hemorragia (baja señal).
Muestra intenso realce tras la administración de contraste.
- Histologicamente: muestran generalmente un componente mixto de células epiteliales y células fusiformes.
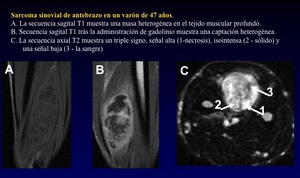
Fig. 42
Condrosarcoma mixoide extraóseo
- No hay claramente una diferenciación cartilaginosa,
pero existe abundante matriz mixoide. Es el condrosarcoma extraóseo más común de los tumores de indiferenciacion incierta.
- Es un tumor de adultos
- Por lo general,
es un tumor quístico y puede mostrar áreas hemorrágicas.
Muestra cápsula fibrosa,
tabiques con lóbulos.
- En RM: señal homogénea o heterogénea,
con variable señal en T1 / T2
- Las lesiones con alto componente mixoide se comportan similar a un mixoma o quiste en T2
- Es obligatorio la administración de contraste si un seudoquiste de partes blandas se encuentra en una localización yuxtaarticular atípica dado que muestran una capatción heterogénea de contraste hallazgo que lo diferencia de un quiste verdadero.
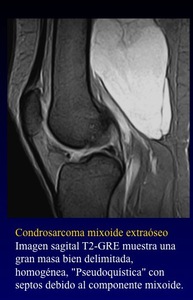
Fig. 43
5.12.
SARCOMAS NO CLASIFICABLES
Este nuevo grupo incluye a los sarcomas de partes blandas en los que no es posible identificar una estirpe de diferenciación.
Corresponde con el anterior grupo de tumores llamados histiocitoma fibroso maligno (HFM *) que se incluía en el grupo / categoría # 3 en la antigua clasificación de la OMS del 2002.
Es un diagnóstico de exclusión.
Subgrupos genéticos están surgiendo.

Fig. 44
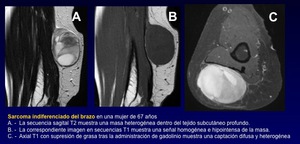
Fig. 45
6.
CARACTERIZACIÓN DE LOS TUMORES
La imagen tiene una capacidad limitada para diferenciar entre tumores de partes blandos benignos de malignos. El principal objetivo de la imagen es valorar la extensión de la lesión y si es posible realizar su caracterización.
• Ciertos TPB podrían caracterizarse de acuerdo con sus características clínicas y / o de imagen:
Los tumores de partes blandas con caracterización específica son:
- Grupo 1 - tumores lipomatosos
- Grupo 2 - Fibromatosis / elastofibroma dorsi / miositis osificante
- Grupo 3 - SVP-TCGVT
- Grupo 5 - Glomus
- Grupo 7 - Hemangioma
- Grupo 9 - Tumores neurogénicos
No se incluye en la clasificación de la OMS / ganglios / hematomas / ni neuromas de Morton.
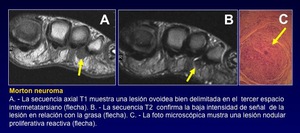
Fig. 46
7.
DIFERENCIACIÓN ENTRE BENIGNO/MALIGNO
Aunque no hay criterios definitivos que permitan distinguir entre una lesión benigna de maligna,
la combinación de múltiples parámetros individuales permiten una mayor precisión.
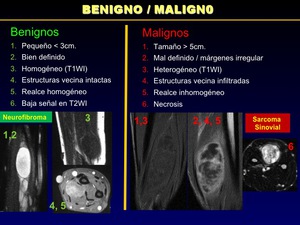
Fig. 47
8.
ESTADIFICACIÓN DE LOS TUMORES
- A excepción de algunos sarcomas,
la histología no proporciona suficiente información predictiva,
por lo tanto,
esta debe de lograrse mediante la evaluación del grado tumoral y el estadiaje.
- Evaluación del grado tumoral: el sistema preferido es FNCLCC (Fédération Nationale des Centres de Lutte Contre le Cáncer) con 3 factores pronósticos que son necrosis,
actividad mitótica y grado de diferenciación,
para determinar el grado histológico 1-2-3.
Este sistema de clasificación histológica tiene limitaciones para varios sarcomas.
- Los tumores gastrointestinales (GIST) tiene un sistema de clasificación independiente
- La imagen puede ayudar a evaluar la presencia de necrosis en la clasificación histológica
- Un sistema de clasificación molecular ha sido descrito,
y supera a la clasificación histológica para varios sarcomas y los GIST.
- Un estadiaje basado en la histología y en el tamaño del tumor ha sido desarrollado por la UICC-AJCC.
(WWW.cancerstaging.org,
WWW.uicc.org.).
El Sistema TNM incorpora el grado histológico,
el tamaño,
la profundidad,
los ganglios linfáticos y las metástasis (figura 48).
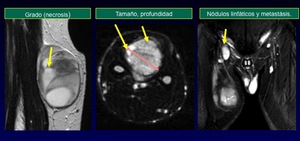
Fig. 48
8.1.
ESTADIAJE POR RM
- La RM es la técnica de elección para la estadificación local y la evalución del grado tumoral utilizando diferentes parámetros: tamaño,
forma,
márgenes,
intensidad de la señal,
homogeneidad,
captación de contraste,
septos,
hemorragia,
edema,
compartimientos musculares,
relación con estructuras neurovasculares (Fig.
49 flecha amarilla),
hueso cortical,
la médula ósea y de las articulaciones.
- Diferenciar edema de tumor: el edema es mal definido (Fig.
49 flecha naranja),
homogéneo,
con una apariencia en forma de "pluma".
El edema tiende a seguir los planos de tejido,
no tiene efecto masa,
y a diferencia de la clara pseudocápsula de tejido tumoral posee un margen de desvanecimiento.
El uso de gadolinio ayuda en la distinción (Fig.
49 flecha verde).
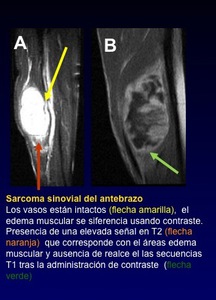
Fig. 49
- La angiografía por RM (ARM) (Fig.
50) puede ayudar en la evaluación de las ramas vasculares periféricas,
la relación con el tumor y neovascularización tumoral.
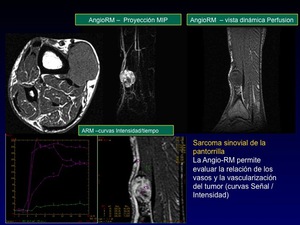
Fig. 50