La apendicitis aguda es la patología quirúrgica abdominal más frecuente en nuestro medio.
Es más frecuente entre la segunda y la tercera década de la vida,
aunque puede presentarse a cualquier edad.
En edades extremas es rara,
aunque suele presentarse como una patología complicada al diagnóstico,
dado el retraso en el diagnóstico por la sintomatología más inespecífica que presenta.
Se estima que aproximadamente el 1% de los pacientes que acuden a urgencias por dolor abdominal presentan una apendicitis aguda,
aumentando esta incidencia hasta el 2-2.5% en niños.
La mortalidad de la enfermedad en los casos no complicados es baja (aproximadamente 0.3%),
siendo del 3% en casos complicados con perforación y hasta del 15% en pacientes ancianos.
La etiopatogenia de la enfermedad se atribuye a un proceso infeccioso secundario a una obstrucción previa,
que en el 60% de los casos se debe a una hiperplasia folicular linfoide,
entre 30-40% se deben a la presencia de fecalitos y un 4% a cuerpos extraños.
Raramente,
en menos de 1% de los casos,
la apendicitis aguda es secundaria a un tumor apendicular.
Clínicamente,
la apendicitis aguda cursa con dolor abdominal de inicio en mesogastrio focalizado posteriormente en FID,
acompañado o no de fiebre,
náuseas y vómitos.
El tratamiento de la apendicitis aguda es quirúrgico; sin embargo,
en la actualidad,
se tiende al uso de técnicas de imagen (ya sea tomografía computarizada o ecografía) en el diagnóstico de la enfermedad,
para evitar los casos de apendicectomías innecesarias y el retraso en el diagnóstico,
ya que los principales problemas clínicos derivados de esta enfermedad son la morbilidad post-quirúrgica y el retraso en el diagnóstico que puede conllevar a un aumento de perforaciones.
La prueba de imagen inicial es la ecografía en la mayoría de los centros hospitalarios,
dada su amplia disponibilidad y la ausencia de radiación,
por lo que el objetivo del presente estudio es evaluar la utilidad de dicha técnica en nuestro centro en el diagnóstico de la apendicitis aguda.
Para ello,
se procedió a realizar una revisión retrospectiva de 120 pacientes intervenidos quirúrgicamente en nuestro centro con diagnóstico preoperatorio de apendicitis aguda entre mayo de 2012 y agosto de 2013,
con el objetivo de determinar la existencia o no de una ecografía abdominal previa a la cirugía. Todas las ecografías abdominales fueron realizadas en el Servicio de Urgencias,
en modo B,
tanto con sonda convex de 3.5 mHz como con sonda lineal de 7.5 mHz.
Posteriormente,
se obtuvieron datos sobre variables epidemiológicas (edad y sexo del paciente),
variables del estudio ecográfico,
tanto diagnósticos o sugestivos de proceso apendicular agudo,
como fueron:
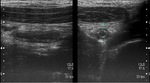
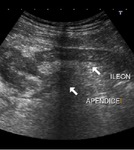
- La visualización del apéndice cecal inflamado: apéndice más de 6 mm de diámetro,
con pérdida de la estructura en capas y no compresible con el transductor (vease Fig 1 y 2).
- La presencia de hiperecogenicidad de la grasa locorregional y de asas intestinales paréticas (vease Fig.
3)
- La presencia de líquido libre intra-abdominal (vease Fig.
3)
- La presencia de plastrón inflamatorio lococorregional (vease Fig.
4)
Por último,
se recogieron variables histopatológicas,
que fueron tomadas como Gold Standard para el diagnóstico de apendicitis aguda.
De los 120 casos estudiados,
94 de ellos presentaba una ecografía abdominal previa a la intervención quirúrgica.
53 eran varones y 41 mujeres,
con una edad media de 37 años.
El diagnóstico ecográfico de apendicitis se realizó en 61 casos,
mientras que en 33 no se consiguió identificar el apéndice cecal.
De los 61 casos diagnosticados en ecografía,
59 fueron verdaderos positivos mientras que los otros dos fueron falsos positivos.
De los 33 casos en los que no se identificó el apéndice cecal en ecografía,
16 fueron verdaderos negativos y 17 falsos negativos (vease Fig.
5)
Por lo tanto,
tras realizar una tabla de contingencia,
se obtiene que la sensibilidad y la especificidad para el diagnóstico ecográfico de la apendicitis aguda en urgencias es de 78% y 89% respectivamente,
con un valor predictivo positivo de 96.7%.