ARTERIAS CORONARIAS
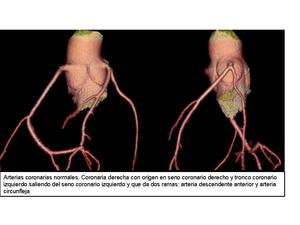
Fig. 1
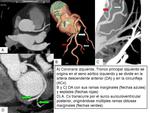
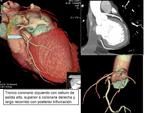
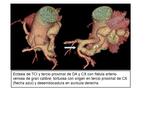
CORONARIA IZQUIERDA
Tronco principal izquierdo
Se origina en el seno aórtico izquierdo,
pasa entre la orejuela izquierda y el tronco pulmonar,
dividiéndose posteriormente en arteria descendente anterior (DA) y circunfleja (Cx).
Entre las variantes anatomicas normales se encuentra la salida independiente de DA y ACx,
con ausencia de TCI.
- DESCENDENTE ANTERIOR transcurre por el surco interventricular anterior hasta la cercanía de la punta del corazón,
dando en su recorrido ramas septales,
que irrigan los dos tercios anteriores del tabique interventricular,
y diagonales,
que irrigan la pared anterior del ventrículo izquierdo (transcurren sobre la cara anterolateral del corazón)
- ARTERIA CIRCUNFLEJA transcurre por el surco auriculoventricular posterior,
originándose múltiples ramas obtusas marginales que irrigan la pared lateral del ventrículo izquierdo.
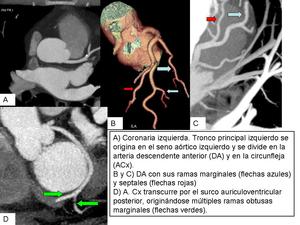
Fig. 3
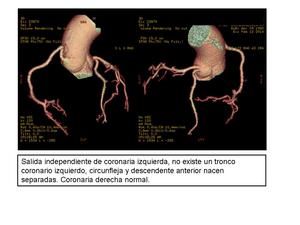
Fig. 2
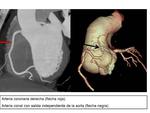
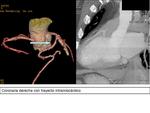
Arteria coronaria derecha (ACD)
Nace en el seno aórtico derecho,
ligeramente por debajo del origen del tronco principal de la arteria coronaria izquierda.
Se dirige hacia la derecha,
posterior a la arteria pulmonar,
transcurre por el surco coronario o surco auriculoventricular derecho hacia el septum interventricular posterior.
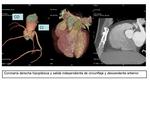
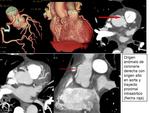
Arteria conal.
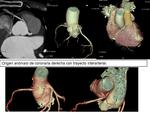
La primera rama de la ACD,
aunque en un 30-50% nace directamente de la aorta,
como se muestra en la siguiente figura:
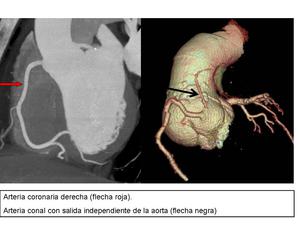
Fig. 4
Arteria del nodo senoauricular.
Menos frecuentemente el nodo senoauricular está irrigado por la arteria circunfleja o existe un doble aporte sanguíneo desde ACD y Cx.
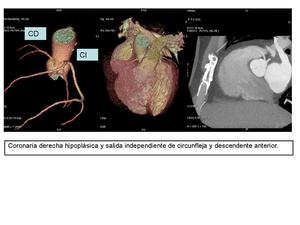
Fig. 5
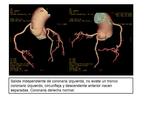
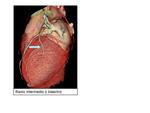
Ramo intermedio o bisectriz: Variante anatómica (1/3 personas) el TPI se trifurca en las ramas DA,
CX y un RAMO INTERMEDIO.
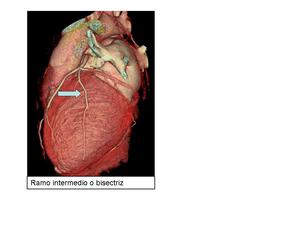
Fig. 6
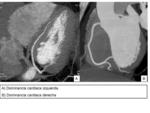
DOMINANCIA CORONARIA
La arteria coronaria que da origen a la arteria descendente posterior y a la rama posterolateral es considerada la arteria “dominante”.
- Dominancia derecha: 70%- 85% de casos.
- Dominancia izquierda: 10%.
Arteria descendente posterior y ramas posterolaterales se originan del extremo distal de la arteria circunfleja.
- Circulación codominante o balanceada- la arteria coronaria derecha da origen a la a.
descendente posterior y la a.circunfleja da lugar a todas las ramas posterolaterales.
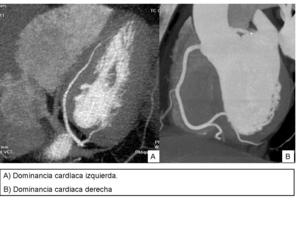
Fig. 7
ANOMALIAS DE LAS ARTERIAS CORONARIAS
CLASIFICACIÓN SEGÚN AFECTACION HEMODINÁMICA
ANOMALIAS HEMODINAMICAMENTE SIGNIFICATIVAS (shunt,
isquemia,
muerte cardiaca súbita)
- Atresia
- Origen de arteria pulmonar
- Curso interarterial
- Fistula congenita
- Trayecto intramiocardico
ANOMALÍAS NO HEMODINAMICAMENTE SIGNIFICATIVAS
- Duplicación
- Anomalias de origen: origen alto en aorta,
origen en una posición atípica en aorta,
arterias que se originan de valva contralateral o arteria contralateral y toman un curso prepulmonar,
transeptal o retroaórtico.
- Origen de otras estructuras vasculares sistémicas (VI,
arterias pulmonares,
varias arterias sistémicas: mamaria interna,
innominada,
subclavia,
bronquial y carótida)
- Anomalias de curso: cayado de arteria coronaria derecha,
terminación sistémica
Se consideran hemodinamicamente significativas,
si existen anomalías en la perfusión que causan incremento en el riesgo de isquemia miocárdica o muerte súbita.
ANOMALIAS HEMODINAMICAMENTE SIGNIFICATIVAS
1.
ATRESIA.
Es una condición muy rara. La mayoría de los casos descritos son de atresia del tronco coronario principal izquierdo. Se manifiesta en el primer año de vida,
aunque existe algún caso con presentación en la juventud
2.
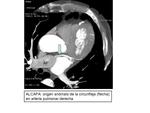
ORIGEN ANÓMALO DE LA CORONARIA DERECHA O IZQUIERDA EN LA ARTERIA PULMONAR.
Manifestación clínica severa,
cerca del 90% de los pacientes no tratados mueren en el primer año de vida. La forma más común de esta anomalía es conocida como síndrome de Bland-White-Garland o ALCAPA,
en el que la arteria coronaria izquierda tiene origen de la arteria pulmonar y la coronaria derecha tiene un origen normal.
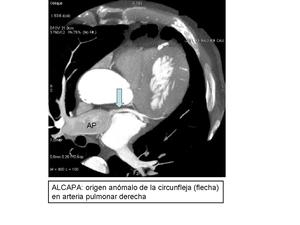
Fig. 8
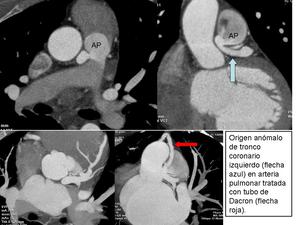
Fig. 9
3.
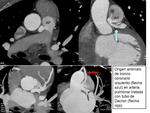
CURSO INTERARTERIAL.
Localización entre aorta y arteria pulmonar.
Variante más frecuente.
El curso interarterial está asociado a muerte súbita (autopsias de corredores de maratones,
deportistas de élite) lo que ha conducido a que ésta anormalidad sea conocida como maligna. Se produce una oclusión de arteria coronaria durante el ejercicio debido a la compresión de ésta entre aorta y arteria pulmonar.
Existen otros cursos anómalos no hemodinamicamente significativos: prepulmonar,
transeptal o retroaórtico.
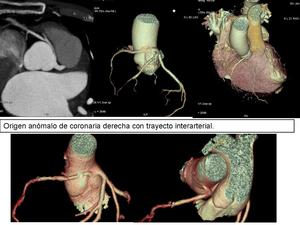
Fig. 10
4.
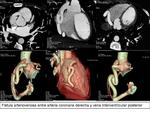
FISTULA CONGÉNITA.
Comunicación anómala entre una arteria coronaria y la arteria pulmonar,
el ventrículo,
aurícula derecha o cava superior.
Con mayor frecuencia compromete la coronaria derecha (60% de los casos).
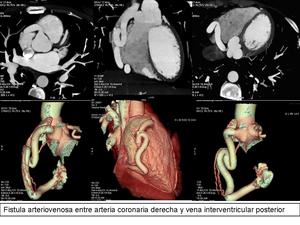
Fig. 11
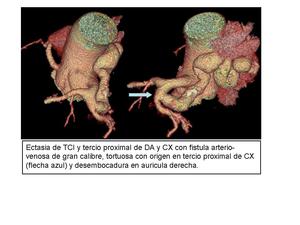
Fig. 12
ANOMALIAS NO HEMODINAMICAMENTE SIGNIFICATIVAS
DUPLICACIÓN
- La mayoría de casos descritos son de arteria coronaria descente anterior (ACDA)
- Su presencia puede complicar intervenciones quirúrgicas como bypass aortocoronario u otras intervenciones sobre arterias coronarias.
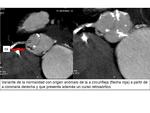
ORIGEN ALTO
- Se define como un origen de la arteria coronaria 1cm por encima de la unión sinutubular.
- Es más frecuente el origen alto de la coronaria derecha.
- Asociación con válvula aórtica bicúspide.
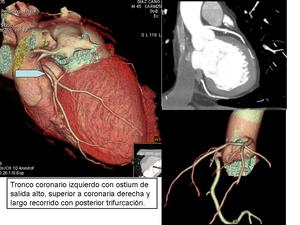
Fig. 13
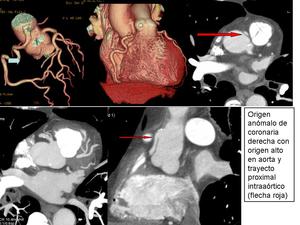
Fig. 14
ANOMALIAS DE CURSO NO HEMODINAMICAMENTE SIGNIFICATIVAS
CURSO PREPULMONAR
- Posición anterior al tracto de salida pulmonar o a las arterias pulmonares.
- Arterias coronarias prepulmonares son especialmente comunes en la Tetralogía de Fallot.
- Suele tratarse del tronco principal izquierdo.
CURSO TRANSEPTAL
- Se define como la arteria coronaria que se origina de una valva o arteria contralateral y atraviesa el miocardio septal.
- Suele ser la arteria coronaria descendente anterior o el tronco coronario izquierdo.
CURSO RETROAÓRTICO
Arteria retroaórtica surge de la ACDo valva de arteria coronaria derecha y suple la distribución del tronco coronario izquierdo o arteria circunfleja.
Curso retroaórtico: espacio entre valva no coronaria y septum interatrial.
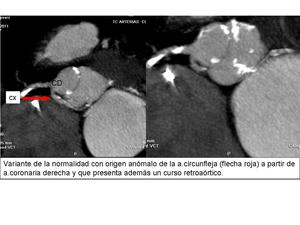
Fig. 15
CAYADO DE ACD (SHEPHERDS´S CROOK)
La arteria coronaria derecha toma un curso alto y tortuoso formando un ángulo agudo,
después de su origen de la aorta.
TERMINACIÓN SISTÉMICA
Diferenciación de fistula arterial coronaria: la terminación sistémica no presenta un curso tortuoso ya que no hay una diferencia de presión significativa entre ambas circulaciones.
Difícil identificación de ramas coronarias que irrigan una estructura extracardiaca,
debido al fino calibre de los vasos,
por lo que la prevalencia podría estar infraestimada.
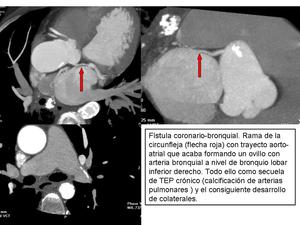
Fig. 16
Existe otra clasificación para las variantes coronarias,
la clasificación de Greenberg,
que incluye otra anomalía de curso,
denominada trayecto intramiocárdico,
que ilustramos en la siguiente figura:
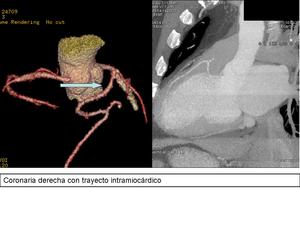
Fig. 17
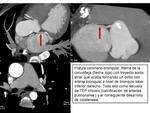
Además en la revisión de nuestros casos,
hemos encontrado otra anomalía de curso,
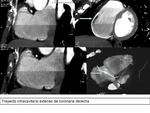
que es el trayecto intracavitario de la arteria.
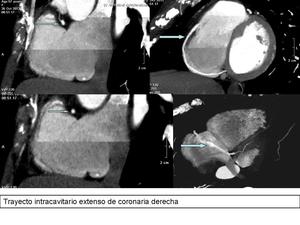
Fig. 18
SISTEMA VENOSO CORONARIO
CLASIFICACIÓN DEL SISTEMA VENOSO CORONARIO
SISTEMA VENOSO CORONARIO MAYOR (70%).
EPICARDIALES
El seno venoso coronario o seno coronario es el colector venoso principal del drenaje miocárdico al cual confluyen las principales venas cardiacas.
Se localiza en la parte posterior del surco auriculoventricular para desembocar en la aurícula derecha entre la desembocadura de la vena cava inferior y la válvula tricuspide auriculoventricular.
Posee su propia válvula coronaria o válvula de Tebesio.
Venas Tributarias del seno coronario (50%):
- seno coronario
- Gran vena coronaria
- Vena interventricular posterior
- Vena interventricular anterior
- Vena oblicua de Marshal
- Venas cardiacas pequeñas
- Venas atriales y septales
Venas no tributarias del seno coronario (20%):
- Vena del VD anterior
- Venas de la aurícula izquierda
- Venas de la aurícula derecha
- Venas septales superiores
SISTEMA VENOSO CORONARIO MENOR (30%).
SUBENDOCARDICAS O INTRAMURALES.
Vasos de TEBESIO:
Venoluminales, Arterioluminales, Venosinusoidales, Arteriosinusoidales
SVC compuesto (mezcla de SVC mayor y menor):
- Túneles venosos de la AD
- Venas SAN y AVN
- Vena pequeña de la pared de la AI
- Vena del septo interventricular
Los dos tercios externos del miocardio ventricular están drenados por el SVC mayor y el tercio interno está drenado por el SVC menor.
El VI y parte del VD y AI son drenadas por las ramas tributarias del seno coronario. La mayoría del VD y ambas aurículas son drenadas por las no tributarias del seno coronario. Casi todas las venas del SVC mayor drenan en la aurícula derecha.
La técnica del TC para el mapeo venoso es similar al angio-TC que realizamos para el estudio de arterias coronarias.
Para optimizar la visualización del SVC,
el trigger delay para la adquisición de los datos debería retrasarse 2-3 segundos.
Esto se puede conseguir fácilmente si seleccionamos el trigger en la aorta descendente aproximadamente 3 cm por debajo de la bifurcación de la tráquea y disparamos el scan 4 segundos después de alcanzar el umbral de 180 UH en este punto.
SISTEMA VENOSO CORONARIO MAYOR
TRIBUTARIAS DEL SENO CORONARIO
Seno coronario
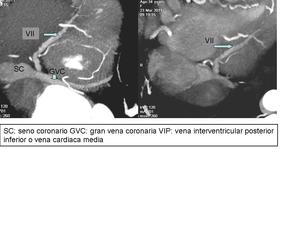
Fig. 19
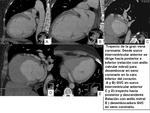
Gran vena coronaria.
La gran vena coronaria es la vena más grande tributaria del seno coronario.
Esta vena drena el septo anterior interventricular,
la superficie anterior de ambas ventrículos,
parte de la AI,
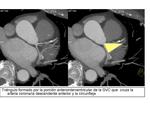
y la regíon apical del corazón. La porción anterointerventricular de la GVC cruza la arteria coronaria descendente anterior y la circunfleja formando un triángulo anatómico.
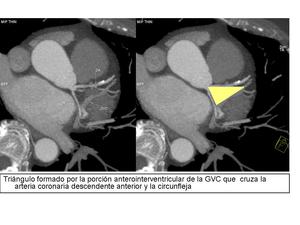
Fig. 20
Se han descrito drenajes aberrantes dela GVC en la AD o la VCS.
El conocimiento de esta anatomía previo a la cirugía puede ser importante para por ejemplo,
la cardioplejia posterior.
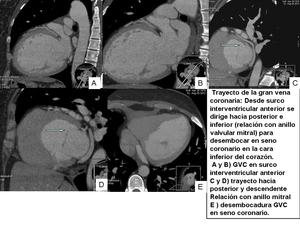
Fig. 21
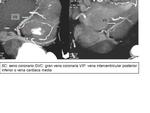
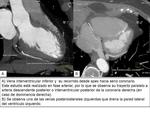
Vena interventricular inferior
También conocida como vena cardíaca media o vena interventricular posterior,
es una vena que suele drenar en el seno coronario aproximadamente a 1cm del ostium del SC.
Se extiende desde el apex hasta el SC,
drenando las paredes inferiores de los ventrículos,
tanto el apex como los dos tercios posteriores del septum.
Venas posteriores izquierdas (posterolaterales) y marginales
Son varias ramas que se localizan entre la vena interventricular inferior y la vena interventricular anterior y drenan las paredes laterales y posteriores del VI.
Tienen especial interés por ser venas dianas en las terapias de resincronización cardiaca (TRC).
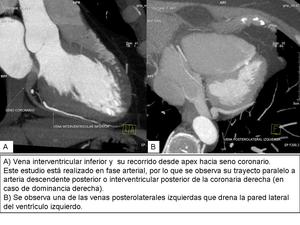
Fig. 22
La vena marginal (obtusa)
Se presenta en el 70-95% de los casos,
drenando en la GVC en el 80% de los casos y en el seno coronario en el resto.
Vena cardiaca pequeña
La vena cardiaca pequeña drena la pared posterolateral del VD y termina en el SC (85%),
la vena interventricular inferior (12%) o raramente en la AD.
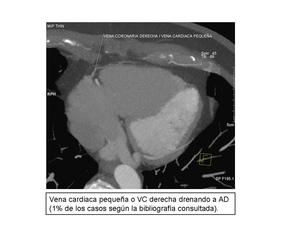
Fig. 23
Vena oblicua de la AI (vena de Marshall)
Es un remanente de la VCS izquierda,
desciende a lo largo de las caras lateral e inferior de las paredes de la AIy se une en la unión de la GVC y el SC a 3cm del ostium. La demostración de esta vena por angio-CT requiere especial calidad del TC angiográfico y aparece en el 35-40% de los estudios.
Venas ventriculares septales
Las venas septales anteriores drenan a la vena interventricular anterior y la venas septales posteriores drenan a la vena interventricular posterior.
Válvulas de las venas coronarias
A pesar de que la angiografía coronario retrógrada y del angio-TC describen con detalle la anatomía del SVC,
las válvulas venosas no son fáciles de ver. Las venas más grandes como la GVC,
la vena inferior interventricular y las venas posteriores del VI tienen de media 2.5-3 valvas por vena.
VENAS NO TRIBUTARIAS DEL SVC MAYOR
SISTEMA VENOSO ANTERIOR DEL VD
- Venas cardiacas anteriores. Drenan 2/3 partes del VD,
incluyendo las paredes anterior y anterolateral.
Varian en el tamaño y en el número y normalmente drenan enla AD.
- Vena marginal derecha. Se origina cerca del apex del VD y recibe ramas de la caras anterior y posterior del VD.
En un tercio de los casos,
la vena se continúa como una vena pequeña y termina en el seno coronario.
En el resto de los casos drena en la AD o en los túneles venosos de la AD.
- Venas infundibulares “conus vein”. Son venas pequeñas que normalmente drenan en la AD,
sin embargo pueden ser grandes y varicosas,
creando problemas diagnósticos o causando sangrado excesivo durante la cirugía.
Variación fásica de las venas coronarias
El tamaño de las venas coronarias durante la sístole terminal es mayor que en mitad de la diástole,
sin embargo la diferencia entre estas dos fases no es estadísticamente significativa.
Las venas coronarias son generalmente más grandes en personas con insuficiencia cardiaca congestiva y fibrilación auricular crónica.
SISTEMA VENOSO CORONARIO MENOR (Vasos de Tebesio)
El SVC menor está constituido por múltiples sinusoides,
canales y lagunas de diferentes tamaños que forman una red de comunicación bidireccional subendocárdica e intramiocárdica que cursan en todas las direcciones y conducen sangre desde los vasos epicárdicos coronarios a las cámaras cardiacas y nutren al miocardio.
A continuación explicamos de forma breve algunos de los procesos en donde el conocimiento de la anatomía venosa coronaria puede ser relevante.
LA TERAPIA DE RESINCRONIZACIÓN CARDIACA (TRC)
Se ha convertido en una opción de tratamiento muy atractiva para pacientes con insuficiencia cardíaca sintomática.
Se ha demostrado que en pacientes seleccionados la TRC reduce los síntomas y mejora la capacidad física,
junto con estudios que también demuestran una reducción significativa de la morbimortalidad en comparación con el tratamiento médico optimizado.
Sin embargo,
en grandes ensayos randomizados,
en más del 30% de los pacientes a los que se les realizó TRC no respondieron favorablemente al tratamiento.
Por ello para mejorar los resultados actuales,
se deberían incluir varias pruebas previas a la realización de la TRC como la ecocardiografía o RM Cardiaca con el objetivo de valorar la viabilidad del miocardio ventricular izquierdo.
Otro factor muy importante es la anatomía del sistema venoso del candidato,
ya que aunque se identifique correctamente el tejido viable,
la TRC sólo tendrá éxito si el electrodo del VI está posicionado en el territorio de drenaje de una vena.
Hasta hace poco tiempo,
el sistema venoso coronario sólo podía valorarse mediante venografía retrógrada,
que consistía en la inyección manual de contraste a través del seno coronario.
En estudios recientes se ha demostrado la validez del TCMD,
como prueba no invasiva para estudio del sistema venoso coronario,
en pacientes con enfermedad coronaria.
VALORAR EN TCMD
- Diámetro del seno coronario.
Realizamos medición de los diámetros del ostium en anteroposterior,
transversal y craneocaudal.
El diámetro CC es mayor que el AP debido a su morfología ovalada.
- Trataremos de identificar las siguientes ramas tributarias detallando su relación con el seno coronario y drenaje en el mismo: Vena interventricular anterior,
Vena interventricular posterior,
Vena posterior del VI (se identifica menos en pacientes con infarto previo),
Vena marginal izquierda (se identifica menos en pacientes con infarto previo).
Se ha demostrado variaciones anatómicas en el sistema venoso coronario en pacientes con enfermedad coronaria que han tenido un infarto previo,
observando en paciente con infartos lateral y anterolateral previos menos venas marginales izquierdas.
Estas variaciones son importantes desde el punto de vista clínico,
ya que tienen implicación terapéutica en la selección de pacientes candidatos a TRC.
Antes de la implantación de una terapia de resincronización cardiaca en pacientes con historia previa de infarto,
se deben valorar tres factores:
- Viabilidad del miocardio y contractilidad,
para lo cual se emplea el ecocardiograma y la RM cardiaca.
- Presencia de cicatriz transmural: RM (realce tardío de Gadolinio).
- Venas coronarias en el drenaje del tejido diana adecuadas para el emplazamiento del electrodo del VI: El TCMD puede responder esta pregunta,
la cual parece especialmente importante en pacientes con historia previa de infarto.
ANULOPLASTIA PERCUTANEA MITRAL
La anuloplastia percutánea mitral (APM) representa un tratamiento paliativo para la insuficiencia mitral,
en pacientes en los que la cirugía está contraindicada.
Esta técnica consiste en la colocación de un dispositivo de doble anclaje de anuloplastia en el seno coronario-gran vena coronaria al nivel de las comisuras superior e inferior de la válvula mitral.
La distancia del SC-GVC y los diámetros de anclaje de la anuloplastia deben medirse previamente.
El éxito del procedimiento depende de la proximidad del SC al anillo mitral.
Debido a la proximidad de la arteria circunfleja y sus ramas al complejo SC-GVC,
el riesgo potencial de dañar los vasos coronarios y producir un infarto es importante.
El angio-TC del corazón puede proporcionarnos información precisa de forma no invasiva sobre la anatomía del anillo mitral y el seno coronario y sus relaciones con las arterias coronarias.
CARDIOPLEJIA POSTERIOR A TRAVES DEL SENO CORONARIO
La cardioplejia posterior es una método de protección miocárdica,
especialmente empleado en pacientes con enfermedad coronaria severa que pudiera dificultar la distribución de la perfusión en la cardioplejia anterograda.
El conocimiento de las variantes anatómicas del seno coronario y sus tributarias es importante para la eficiencia y distribución de la cardioplejia posterior.