INTRODUCCIÓN
La enfermedad cerebrovascular es una de las causas más frecuentes de muerte,
la evolución de un ictus isquémico a infarto maligno de la arteria cerebral media (ACM) se define cuando compromete al menos 2/3 de la ACM,
pudiendo afectar a otros territorios vasculares; ocurre entre el 5 a 10% del total de infartos.
La causa más frecuente corresponde a la oclusión embólica o trombótica de la arteria carótida interna distal o del tronco principal de la ACM (segmento M1).
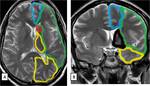
La circulación intracraneal depende de las dos arterias carótidas internas y las dos vertebrales que se fusionan formando la basilar.
La arteria carótida interna termina en una bifurcación dando lugar a las arterias carótida anterior y media (ACA,
ACM).
La parte horizontal de la arteria cerebral media recibe el nombre de segmento M-1,
y también da arterias lenticuloestriadas (laterales) que irrigan al globo pálido el putamen y la cápsula interna.
El segmento M-2 corresponde al segmento silviano de la ACM cuando ésta se bifurca en una división anterior, una posterior y la arteria temporal anterior.
Las ramas distales de la ACM discurren laterales a la ínsula y después hacen un bucle alrededor del opérculo frontal produciendo efecto de candelabro del triángulo de Silvio sobre la superficie lateral de la corteza (segmento M-3).
La última rama de los vasos silvianos de la ACM es la arteria angular,
que irriga la circunvolución angular inmediatamente distal a la cisura de Silvio.
Otras ramas irrigan los lóbulos frontal y parietal.
Las ramas temporales anteriores e inferiores irrigan la mayor parte del lóbulo temporal.
Fig. 1
Clínicamente se manifiesta con deterioro progresivo del estado de consciencia y déficits neurológicos severos hasta la muerte en un 80%.
La mala evolución del ictus isquémico está relacionada con el compromiso extenso del territorio de la ACM,
incluyendo tejidos profundos perfundidos por ramas lenticuloestriadas y afectación simultánea de otros territorios vasculares (anterior,
posterior) o desplazamiento de la línea media.
DIAGNÓSTICO
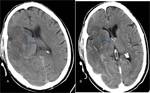
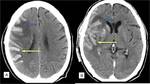
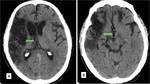
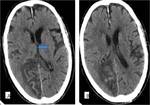
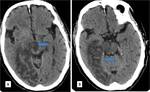
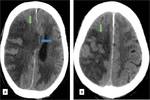
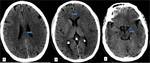
La TC suele ser la primera técnica diagnóstica en la sospecha de ictus cerebral.
Puede ser normal en las primeras horas,
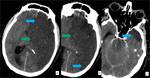
tras 12 horas de evolución se puede observar un territorio hipodenso siendo mayor de un 50 % del área de la ACM en el infarto maligno, pérdida de diferenciación entre la sustancia gris y la sustancia blanca y borramiento de los surcos.
Pasadas 24 horas se visualiza infarto delimitado con el edema cerebral y la aparición de las hernias subfalcina y uncal,
produce compresióndel ventrículo lateral.
TRATAMIENTO QUIRÚRGICO
En nuestro centro no disponemos de neurocirugía,
por lo que hemos realizado revisión bilbiográfica del tratamiento quirúrgico.
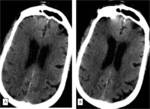
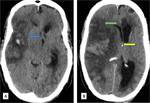
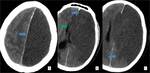
Se realiza craniectomía descompresiva,
se ha demostrado en estudios clínicos y experimentales un efecto beneficioso con menor crecimiento del área de infarto y aumento de la perfusión en la región lesionada,
el cerebro edematoso puede expandirse evitando compresión del tronco encéfalo,
disminuyendo la presión intracraneal e incrementado la oxigenación tisular.
La técnica consiste en hacer una hemicaniectomia en la región frontotemporoparietal,
se realiza una apertura de la duramadre y se coloca una prótesis que amplía el espacio intradural; a las 6-12 semanas se coloca un colgajo de hueso.
La mortalidad del infarto isquémico maligno de la ACM con tratamiento médico oscila entre el 80% y el 60% y con el tratamiento quirúrgico entre el 20-30%.
Debe de realizarse una correcta selección de los pacientes candidatos a esta medida con el fin de evitar la alta proporción de dependencia tras la intervención como consecuencia del riesgo de la cirugía.
En la revisión hemos encontrado la existencia de dichos protocolos:  http://www.dep19.san.gva.es/servicios/Neurologia/
http://www.dep19.san.gva.es/servicios/Neurologia/
Algunas situaciones que pueden apoyar el tratamiento quirúrgico son:
- Desviación de la línea media > de 7,5mm
- Desviación de la línea media > de 4mm + disminución del nivel de conciencia (letargia)
- ACV isquémicos extensos de ACM en pacientes más jóvenes (sobre todo si son mujeres) en los que la probabilidad de infarto maligno es mayor.
La craniectomía descompresiva quedará excluida en aquello pacientes con:
Rankin previo al ictus ≥ 2 y/o índice de Barthel previo < 95
Expectativa de vida < 3 años
Coagulopatía conocida
Contraindicación de anestesia
Transformación hemorrágica mayor del 50% del territorio de la ACM
Tratamiento con r-tpa en las 12 horas previas a la intervención
Midriasis arreactiva bilateral.