La endometriosis es la presencia de tejido endometrial funcional fuera de la cavidad uterina y miometrio.
Su etiología y patogénesis,
aún son desconocidas,
aunque existen varias teorías.
Los síntomas suelen ser dismenorrea,
dispareunia,
infertilidad,
dolor con la defecación y síntomas urinarios.
Puede ser asintomática y los hallazgos por imagen pueden no correlacionarse con la severidad de la clínica.
Incidencia en aumento.
Predomina en mujeres en edad fértil (prevalencia entre el 5-10% de las mujeres). Es la causa más frecuente de esterilidad en mujeres de más de 25 años.
Localización más frecuente: ovario (endometrioma) y peritoneo,
seguido del espacio subperitoneal,
intestino y sistema urinario.
La semiología se correlaciona con la localización de las lesiones,
pero no es específica.
TÉCNICAS DE IMÁGEN
Ecografía transvaginal: Es la primera técnica de imagen ante la sospecha de endometriosis y dolor pélvico agudo,
por disponibilidad,
coste y resolución.
Se ha demostrado que la eco es muy útil en el diagnóstico de la endometriosis profunda (una y amplia publicación en la literatura refuerza la alta S y E de la eco tv para la detección de endometriomas ováricos).
Pero es operador dependiente y el “field of view” de la eco tv es limitado en comparación con la RM.
La ecografía transrectal y la ecoendoscopia rectal se recomiendan para el diagnóstico de lechos uterosacros,
septo recto-vaginal y endometriosis intestinal.
RM: Es el mejor método no invasivo para el diagnóstico de la endometriosis,
para valorar su extensión,
previa a intervención quirúrgica,
pero si nos focalizamos en determinadas zonas,
la eco 3D o transrectal,
pueden ser mejores en casos concretos.
Ventajas: Alta sensibilidad (más que la ecografía tv para la DPE). No invasivo.
Alta resolución espacial (evaluación multiplanar).
Mejor “field of view” que la eco (evaluación del compartimento anterior y posterior en un único estudio).
Buena caracterización tisular.
No radiación ionizante.
Low cost (comparado con la videolaparoscopia)
CLASIFICACIÓN Y EXTENSIÓN Fig. 1
Se divide en tres grupos: endometriosis ovárica,
endometriosis pélvica superficial y endometriosis pélvica profunda o infiltrante.
Difusa: Más frecuentes,
consisten en pequeños implantes que afectan a las vísceras pélvicas y a sus fijaciones internas.
Localizada: Endometrioma o quiste de chocolate (ovario),
que frecuentemente es múltiple.
Las lesiones peritoneales pueden ser superficiales o profundas (si exceden más de 5mm) y causan adherencias e invasión de órganos vecinos.
Pélvica (afecta a ovarios,
septo rectovaginal y el peritoneo) o extrapélvica.
La pélvica se puede clasificar según su localización,
por compartimentos:
• Compartimento anterior: situado anterior al útero y vagina y posterior a la sínfisis púbica (incluye la vejiga urinaria y la uretra).
Estas estructuras están separadas por los planos grasos conocidos como el septo vesico-vaginal y el espacio prevesical.
La cúpula de la vejiga está cubierta por peritoneo,
el cual crea un pliegue/receso anterior con la pared pélvica,
conocida como el receso prevesical y un pliegue posterior por encima del útero conocido como receso vesicouterino o fondo de saco anterior.
Éste último es un lugar común de la DPE.
• Compartimento medio: Contiene los órganos genitales femeninos (ovarios,
útero,
trompas y vagina).
Los ligamentos amplios son pliegues peritoneales entre el útero y las paredes laterales de la pelvis y son también parte de los recesos rectouterinos y vesicouterinos.
• Compartimento posterior: Formado por el recto y el tejido conectivo adyacente. La delimitación morfológica de estos compartimentos está formada por la fascia rectal,
la cual se ve por RM como una fina banda hipointensa que rodea el compartimento perirectal.
El septo rectovaginal es un fino tabique membranoso localizado entre la pared posterior de la vagina y la pared anterior del recto.
Si no hay grasa intersticial,
las paredes de la vagina y el recto son indistinguibles por RM (si se distiende el recto y la vagina con gel de ultrasonidos entonces se puede facilitar la visualización de las mismas de un grosor de 3mm o menos).
El receso rectouterino contiene los ligamentos uterosacros.
Estos por RM se ven como unos cordones delgados hipointensos,
que se originan del margen lateral del cérvix y cúpula vaginal y van dorsocranial hacia el sacro.
El “torus uterinus” (es la unión de los ligamentos uterosacros) es un engrosamiento transverso en la parte posterior y alta del cérvix que no se ve claramente en la RM a no ser que haya un engrosamiento patológico del mismo.
El fondo de saco de Douglas es la parte más inferior de la cavidad peritoneal,
cubriendo parte de la vagina y del recto,
y su base es el límite superior del septo rectovaginal.
La localización más frecuente de la endometriosis posterior son los ligamentos uterosacros y el torus uterinus (la porción más alta del cérvix posterior).
La endometriosis vaginal se localiza en la parte superior de la pared posterior de la vagina,
el receso rectovaginal o en el fórnix posterior de la vagina.
La endometriosis ureteral e intestinal son localizaciones menos frecuentes de la endometriosis posterior.
IMPORTANCIA DE LA RM EN LA ENDOMETRIOSIS:
Manejo terapéutico (correcto diagnóstico prequirúrgico).
Valor pronóstico.
El diagnóstico prequirúrgico y el conocimiento adecuado de la localización precisa de las lesiones,
es esencial para obtener un resultado exitoso (succesfuloutcomes).
Esto está limitado si sólo se evalúan por ECO o exploración física.
Es muy importante identificar correctamente la localización de las lesiones (clínicamente y con RM) para dibujar un mapa preciso para asegurar una escisión quirúrgica completa.
Mejor para las adherencias “indirectamente” (no cuantifica),
sólo cuando la anatomía está alterada.
Mejor para la evaluación de lesiones anexiales,
lesiones infiltrantes y de localización subperitoneal.
Mejor para implantes: se consideran signos de enfermedad extensa y pueden producir adherencias.
PROTOCOLO
T2 TSE fat-sat en los tres plano (sagital,
coronal y axial).
El sagital es útil para estudiar el Douglas y el recto.
T1 Flash 2D fat-sat (axial y/o coronal): Es diagnóstico cuando es hiperintenso
• Antena de abdomen
• Slice de mm
• La difusión sirve en el DD con neo.
Algunos endometriomas pueden restringir en las secuencias de difusión (probablemente por los coágulos intraquísticos)
• ¿Gadolinio?: No útil en los endometriomas.
Se debería reservar para casos seleccionados,
si hay mucho componente sólido en la masa,
para visualizar su probable naturaleza neoplásica,
sospechando Ca endometroide
• El gel de ultrasonidos vaginal y rectal aumenta la sensibilidad de la RM para detectar endometriosis pélvica profunda,
sobretodo en las lesiones localizadas en vagina y septo rectovaginal.
Aunque no es esencial,
el gel se usa frecuentemente para distender la vagina,
y valorar mayor la zona retrocervical y los fórnix vaginales.
Sin embargo,
el gel endorectal solo se administra en presencia de síntomas relacionados con el recto,
como la constipación,
hematoquecia o dolor en la defecación.
• Independiente del ciclo menstrual: En nuestro centro los estudios se realizan sin tener en cuenta el momento del ciclo menstrual,
ya que no hay evidencia de que realizarla durante la menstruación mejore el diagnóstico.
No obstante sí que registramos la FUR,
que ayuda a interpretar las imágenes.
HALLAZGOS EN RM:
RM según intensidad de señal: Variables.
Condicionadas por las características del contenido hemorrágicos de las lesiones,
especialmente por el tiempo entre el momento de la hemorragia,
el momento de la exploración y por las variaciones hormonales.
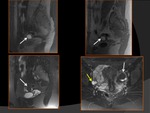
- Presencia de foco hemorrágico (agudo/subagudo) hiperintenso en T1 (>E pero <S),
por eso es importante saber que si el nódulo no responde a estímulos hormonales no sangra o que la RM se haga entre la 3ª /4ª sem.
y no sangren,
pueden pasar desapercibidos.
Se recomienda en las 2 primeras semanas del ciclo hormonal,
cuando hayan sangrado recientemente.
Fig. 2 Fig. 3
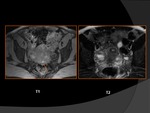
- “Shading sign” T2: indica naturaleza crónica del endometrioma (resangrados),
que consiste en la pérdida de señal en T2.
Es hiperintenso en T1 i hipointenso (o señal mixta: hiper e hipo)en T2 por la presencia de la metahemoglobina.
La sangre fresca se mezcla con la antigua y por eso se ve hipointenso en T2.
El endometrioma activo tendrá señal mixta en T2,
el estable será homogéneo.
Fig. 4
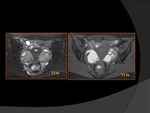
- Hipointensidad T2 y Hipo-iso T1: Fibrosis estromal
- Septos: signo de endometriomas activos propensos a la microrotura y dar quistes satélites.
Las paredes gruesas se asocian a endometriomas antiguos y estables a diferencia de los que tienen paredes finas. Fig. 5
- Los sangrados repetidos provocan una respuesta inflamatoria y reacción fibrosa,
formando nódulos sólidos que pueden infiltrar la superficie serosa intestinal y las capas musculares.
Se ven como un engrosamiento nodular irregular de señal intermedia en T1 e hipointenso en T2
RM según morfología de la lesión:
- Pequeños nódulos de pocos mm. Los más frecuentes en el septo rectovaginal.
Hiperintenso en T1 fatsat (no confundir con pequeños vasos). Fig. 6
- Grandes nódulos: entre 1.5-2 cm.
Muchas localizaciones,
la más frecuente en la pared vesical.
Suelen tener señal intermedia en T1 con pequeños focos hiperintensos.
Pueden realzar con contraste.
Fig. 7
- Lesiones laminares “placas”: Engrosamiento del septo rectovaginal,
ligamentos anchos y de la pared del recto.
Pueden ser hiperintenso en T1 y señal variable en T2.
Fig. 8
- Lesiones quísticas: tamaño variable.
Más frecuentes en ovario (pueden simular otras lesiones quísticas).
El Endometrioma-Quiste de “chocolate” típico: Hiper en T1 e hipo-shading en T2 (diagnóstico).
Fig. 9
- Lesiones complejas: Grandes formaciones quísticas con componente sólido sobretodo en la pared.
Localización ovario y Douglas.
Hay que descartar malignidad (Ca endometroide).
Fig. 10
- Adhesiones: Complicación común.
Pueden ser causa de angulación de asas intestinales,
colecciones loculadas,
hidrosálpinx...
En RM,
estas adherencias se observan como lesiones espiculadas hipointensas con potenciación T1 y T2. Fig. 11
DIAGNOSTICO DIFERENCIAL
Es fácil,
porque los hallazgos de endometriosis por RM son bastantes característicos,
y más si hay focos hemorrágicos en T1.
Lo haremos con cualquier lesión anexial,
sobretodo en ovario: Quistes funcionales (cuerpo lúteo): quistes hemorrágicos Fig. 12 ,
quistes dermoides (teratomas) Fig. 13 (sec.
fat-sat imprescindibles para el dx),
fibromas ováricos Fig. 14 y neoplasias quísticas Fig. 15 .