Fig. 1
La difusión por resonancia magnética o Diffusion Weighted Imaging (DWI) ha sido incorporada de forma paulatina en los estudios de RM por su capacidad para estudiar la estructura fisiológica de cada tejido,
más allá de la imagen anatómica,
de manera rápida dentro de un estudio de RM,
y sin necesidad de inyectar medios de contraste intravenoso o de utilizar radiación ionizante.
La DWI ha sido utilizada de manera más extendida en la evaluación de patologías del sistema nervioso central,
ya sea en la detección del ictus agudo o evaluación de tumores,
epilepsia y patología de sustancia blanda, pero en la actualidad existe una experiencia cada vez mayor en su uso para apliaciones extracraneales. La DWI permite evaluar los movimientos aleatorios del agua dentro de un campo de estudio,
que reflejan la capacidad de difusión dentro de un tejido,
y por lo tanto puede ser utilizada para la caracterización tisular.
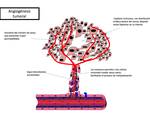
Como norma general, los tumores malignos de rápido crecimiento presentan mayor hipercelularidad,
con núcleos de mayor tamaño y citoplasma reducido,
lo que condiciona una disminución del espacio extracelular,
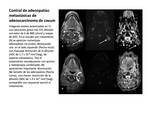
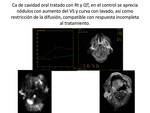
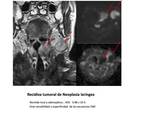
y provoca restricción a la libre difusión de las moléculas de agua Fig. 2 Las primeras experiencias en el uso de dRM en la evaluación de lesiones de cabeza y mostraron la capacidad de esta técnica para detectar y caracterizar lesiones en el cuello,
y sucesivamente han ido apareciendo nuevas mejoras técnicas y aplicaciones clínicas que han incrementado su eficiencia. En un reciente artículo de consenso (Padhani 2009),
la DWI ha sido propuesta como un biomarcador válido para la evaluación de lesiones neoplásicas,
por su capacidad en la detección,
caracterización y seguimiento de las mismas,
si bien aún hay que estandarizar los diferentes protocolos de adquisición y lectura en cada región anatómica para incrementar su utilidad y fiabilidad.
Sin embargo,
la DWI también ha demostrado ser de utilidad en la evaluación de patología de otra naturaleza como la infecciosa,
ya que se ha demostrado que los abscesos presentan restricción de la difusión en su interior,
a causa de la mayor concentración de macromoléculas que disminuyen la capacidad para el libre movimiento del agua,
lo que permite diferenciarlos de lesiones quísticas no infectadas.
Además,
permita la obtención de mapas de Coeficiente Aparente de Difusión (ADC) que evalúan cuantitativamente los tejidos,
lo que otorga un valor añadido a esta técnica.
Así,
los valores del ADC varían de manera acorde con la densidad celular de la mayoría de las lesiones.
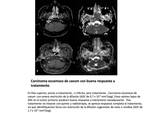
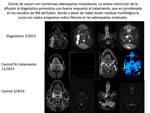
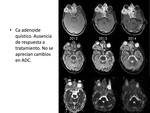
La RM difusión ha demostrado su capacidad en la valoración de los cambios post terapeúticos tanto de las neoplasias sólidas de CyC,
pues las recidivas presentan restricción de la difusión mientras que el edema y la fibrosis muestran difusibilidad aumentada con valores elevados de ADC; como de la enfermedad ganglionar,
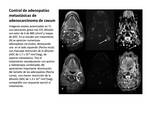
ya que linfomas y adenopatías metastásicas pueden ser detectadas fácilmente mediante esta técnica.
La IRM,
y especialmente la DWI,
juegan un papel primordial en la detección de aquellos tumores más radiosensibles; además de ser capaz de evaluar precozmente las respuestas o no al tratamiento; y,
en último término,
se ha demostrado eficaz en la detección de recidivas tras los ciclos terapeúticos.
De este modo,
en cuanto a la predicción de respuesta a tratamiento, diferentes estudios han detectado que los tumores con menores valores de ADC antes del tratamiento presentan mejor respuesta al tratamiento con quimio-radioterapia que aquellos con valores de ADC más altos.
Esto probablemente sea debido a que los tumores con ADC altos presentan en su interior áreas de necrosis por hipoxia,
lo que les hace más radioresistentes.
Además,
los pacientes respondedores al tratamiento experimentaban mayores incrementos de ADC tras dos semanas de tratamiento que los que no respondían al tratamiento.
De hecho,
las variaciones en el ADC parecen ser más eficientes en la predicción de respuesta que los cambios en el volumen tumoral.
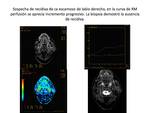
Se ha comparado además la relación entre los valores de ADC de tumores primarios y adenopatías metastásicas,
y su correlación con RM- perfusión,
mostrando una interesante similitud en los cambios en los ADC de las tumores y sus adenopatías .
En cuanto a la evaluación de la respuesta al tratamiento,
los cambios en el ADC durante el mismo son buenos predictores de la respuesta final.
Así,
si bien una medida única de ADC no proporciona datos concluyentes,
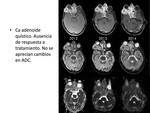
la persistencia de zonas con restricción de la difusión es un buen indicador de ausencia de respuesta ,
y un ADC a los 6 meses del tratamiento superior a 1.4 x 10-3 mm2/seg tiene un alto valor predictivo positivo de curación.
Así mismo,
un incremento en los valores de ADC durante el tratamiento es un buen indicador de intervalo libre de enfermedad,
y además predice la posibilidad de defunción por carcinoma escamoso.
Además,
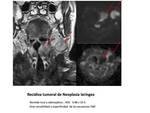
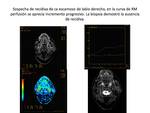
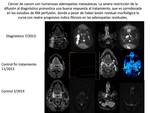
la DWI ha demostrado ser una técnica útil en la detección de recidivas tanto locales como ganglionares ,
un problema fundamental en el seguimiento,
ya que puede determinar la toma de nuevas actitudes terapeúticas,
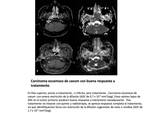
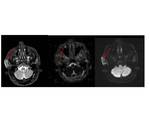
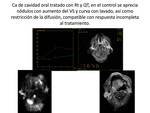
y que la RM no siempre es capaz de evaluar. Las zonas de recidiva suelen mostrar hiperintensidad en DWI con valores de b bajos y altos,
y restricción en los mapas de ADC,
mientras que los cambios post tratamiento suelen ser levemente hiperintensos en DWI y sin restricción en los mapas,
ADC, lo que suele ser secundario al efecto por brillo T2.
Así, se ha demostrado) que usar un valor de corte de ADC de 1.30 x 10-3 mm2/seg es efectivo para diferenciar entre tumor residual (ADC medio de 1.17 x 10-3 mm2/seg) y cambios post tratamiento (ADC medio de 2.07 x 10-3 mm2/seg).
Además,
las recidivas ganglionares tienden a presentar valores de ADC similares a los de la recidiva local. Fig. 3 Fig. 4 Fig. 5 Fig. 6 Fig. 7
La PET se basa en la utilización de radiofármacos marcados con isótopos emisores de positrones que permitan visualizar in vivo diversos procesos fisiológicos o fisiopatológicos.
El radiofármaco más utilizado en PET para las aplicaciones oncológicas es un análogo de la glucosa,
en la que se ha sustituido el grupo hidroxilo del Carbono 2 por un átomo de 18F,
denominado 2-[18F]fluoro-2-desoxi-D-glucosa (18F-FDG).
El enorme incremento en la utilización clínica de la 18F-FDG se debe,
en parte,
a su elevada aplicabilidad para el estudio de un gran número de tumores y a su mayor disponibilidad,
ya que su período de semidesintegración (110 minutos) permite su transporte a instalaciones alejadas del lugar de su producción (ciclotrón),
mientras que esto no es posible con otros radiofármacos de uso clínico marcados con isótopos de vida media ultracorta.
Tras su administración por vía intravenosa,
la 18F-FDG se distribuye por el sistema circulatorio y se incorpora a las células tumorales por los mismos mecanismos de transporte que la glucosa no marcada.
En el interior de la célula,
mediante la acción de la hexoquinasa,
la 18F-FDG se fosforila a 18F-FDG-6-fosfato,
que a diferencia de su análogo no marcado,
no puede ser metabolizada por las vías de la glicólisis o de la síntesis de glucógeno.
Además,
la enzima que cataliza el paso inverso a la hexoquinasa,
la glucosa-6-fosfatasa,
se encuentra en muy baja concentración en la mayoría de los tejidos,
en especial en los neoplásicos.
Por estas razones,
se puede afirmar que la 18F-FDG sufre un «atrapamiento metabólico en la célula» y éste es el fundamento que posibilita su detección.
Por tanto,
la 18F-FDG es un marcador del metabolismo glicídico celular y no de proliferación celular.
La concentración de 18F-FDG en la célula tumoral es un reflejo del aumento de su metabolismo glicídico para poder mantener una elevada tasa de crecimiento y/o proliferación [3].
La FDG se acumula,
como se ha dicho anteriormente,
en aquellos tejidos de alta tasa glicolítica,
lo cual no es exclusivo de la célula tumoral maligna.
Las lesiones con una elevada concentración de células inflamatorias activadas pueden mostrar también un incremento en la captación de FDG [4]. Por tanto,
la captación de FDG puede estar incrementada en inflamación aguda (debido a un incremento en el flujo y metabolismo glicídico) y crónica (en relación con un incremento del metabolismo).
Los mecanismos de captación específicos de FDG no permiten diferenciar entre infección,
inflamación aséptica y cáncer.
Pese a que en algunos tumores la captación de FDG es significativamente mayor a procesos benignos,
la determinación de un umbral de captación o la obtención de imágenes tardías (dual time point imaging) puede mejorar la especificidad.
Igualmente,
la especificidad puede verse mejorada con los nuevos equipos multimodalidad PET/TAC que aportan una mayor resolución anatómica.
En cuanto a la predicción de respuesta precoz al tratamiento,
Yoon et al evaluaron la eficacia del interim PET con 18F-‐FDG tras QTI.
Un SUVmax de 4,8 en interim FDG-‐PET predijo una RC tras QT-‐RT (100% vs. 20%,
p = 0,001),
supervivencia libre de enfermedad (SLE) (media no alcanzada,
vs. 8,5 m,
p < 0.001),
y supervivencia global (SG) (media,
no alcanzada vs. 12.0 m,
p = 0,001) con una media de seguimiento clínico de 20,3 m en pacientes supervivientes. Un descenso del 65% en el SUVmax tras QTI también predijo RC clínica tras QT-‐RT (100% vs. 33,3%,
p = 0,003),
SLE (media,
no alcanzada vs. 8,9 m,
p < 0,001) y SG (media,
no alcanzada vs. 24,4 m,
p = 0,001).
Estos datos sugieren que el interim FDG-‐PET tras QTI puede predecir la evolución clínica en pacientes con carcinoma epidermoide de cabeza y cuello localmente avanzado tratados con QTI y posterior QT-‐RT.
En otro estudio más reciente,
se detectó como los HNSCC con valores de SUV más altos responden mejor a la quimioterapia de inducción.
También ha demostrado que entre los pacientes con Ca epidermoide EIII/IV sometidos a QT inducción + Qt/RT,
los respondedores presentan de manera precoz disminución de los SUV.
Además,
en lo referente a la detección de recidiva,
de manera global tanto las lesiones primarias como sus metástasis adenopáticas mantienen SUV elevados en caso de persistencia-recidiva tumoral,
mientras que los fenómenos post tratamiento como el edema o la fibrosis muestran niveles de acúmulo de 18-FDG menores.
En la detección de enfermedad residual,
presenta sensibilidad del 94 % y especificidad del 82%.
Un PET negativo evita otras pruebas,
ya que presenta un VPN del 95%.
Sin embargo,
es importante recalcar que su sensibilidad disminuye si se realiza en las primeras semanas después del tratamiento.´ Fig. 9 Fig. 10
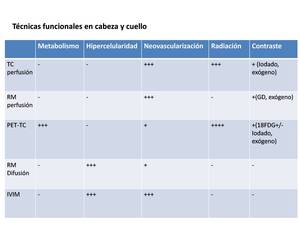
En cuanto a los estudios de perfusión,
en cabeza y cuello podemos plantear dos diferentes abordajes: RM perfusión y TC perfusión.
Ambos van a estudiar,
aunque con abordajes algo diferentes, las características de la neovascularización tumoral.
Por un lado,
detectan el aumento de vasos en el interior del tumor (neoangiogénesis),
proceso que se da en el origen de la neoplasia,
pero que siempre se reproduce con las recidivas; y por otro lado,
obtienen información derivada de las anomalías de estos vasos anómalos.
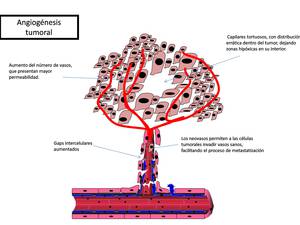
Fig. 8
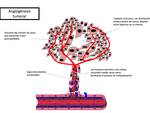
La neovascularización tumoral presenta marcada tortuosidad,
con mayores gaps intercelulares y una distribución irregular dentro del tumor,
dejando áreas hipoperfundidas.
Estas áreas con menos vasos supondrán un problema en el planteamiento de las terapias de RT/QT,
ya que son menos sensibles por la menor concentración de fármacos en espacio extracelular y por la hipoxia relativa (siendo el oxígeno cofactor necesario para la acción antitumoral de la radioterapia vía radicales libres).
Los estudios de perfusión por TC van a permitir obtener información cuantitativa,
cuyos parámetros más importantes son el Flujo sanguíneo (FS,
el más fiable),
el volumen sanguíneo,
el tiempo de tránsito medio y el tiempo al pico. La TC perfusión es rápida,
reproducible y de alta resolución espacial,
aunque requiere una elevada dosis de radiación y de contraste Iodado,
y un campo de estudio reducido.
Puede ser utilizada como predictor de respuesta a tratamiento,
ya que un aumento de FS a corto plazo implica mejor respuesta final.
En cuanto a la monitorización de la respuesta,
la detección de áreas con aumento del FS es muy indicativa de recidiva tumoral,
aun en ausencia de cambios morfológicos (Miller 2005).
La RM perfusión puede presentar un abordaje tanto T1 (DCE) como T2 (SD),
si bien en cabeza y cuello es recomendable el uso de DCE,
por su menor sensibilidad a los importantes artefactos que condicionan siempre los estudios de RM en esta región.
Otorga información funcional sobre la microvascularización,
la permeabilidad y el espacio extravascular,
y tiene la gran ventaja de no usar radiación ionizante y de la posibilidad de grandes coberturas anatómicas.
Sin embargo,
es muy sensible a los artefactos,
es poco reproducible porque requiere software y hardware que están poco extendidos y son diferentes,
y hay que usar un contraste exógeno.
Se ha tendido a usar los perfiles de curvas TIC para la diferenciación tumoral,
pero estudios recientes (Sumi 2014) han demostrado que es preferible un abordaje cuantitativo,
basado en los parámetros der Ktrans (constante de transferencia del intercambio del contraste entre el espacio intravascular y el intersticio tumoral),
que está aumentado tanto en lesiones primarias como en recidivas.
Además,
un Ktrans elevado antes de iniciar el tratamiento refleja un mayor grado de perfusión,
oxigenación y permeabilidad tumoral,
prediciendo una mejor respuesta a QT/RT.
Fig. 9 Fig. 10 Fig. 11
Intravoxel incoherent motion (IVIM) en cabeza y cuello:
IVIM es una técnica de RM avanzada,
basada en la DWI,
que permita evaluar dos componentes diferenciados derivados del movimiento browniano de las molécula de agua: tanto la perfusión,
como la difusión.
El modelo IVIM usa múltiples valores de b para construir un modelo en el que diferenciar varios compartimentos,
y así discriminar entre el movimiento de moléculas relacionado con el espacio vascular (el factor de perfusión o “f”,
que se mide a partir de los valores de b bajos),
la verdadera difusión (“D”),
que se evalúa con los valores de b más altos.
Las primeras experiencias en el desarrollo de esta técnica en el campo de la neurorradiología le auguraron un futuro prometedor,
pero los problemas de desarrollo técnico han hecho que no sea hasta fechas recientes que no se haya empezado a plantear su uso clínico generalizado Los datos actuales le confieren,
de inicio,
capacidad para discriminar entre diferentes tumors en cabeza y cuello ,
detectando diferencias significativas tanto en los valores de perfusión como en los de verdadera difusión entre por ejemplo linfomas y carcinomas (con mayor perfusión en los carcinomas,
y mayor restricción de la difusión en los linfomas).
También se ha evaluado su utilidad para la predicción de respuesta y monitorización carcinomas detectándose que los tumores con valores más altos de f muestran peor pronóstico; y que en los respondedores al tratamiento se aprecia un incremento tanto en la perfusión como en la difusibilidad.
Además,
el IVIM es capaz de distinguir entre las lesiones residuales de carcinoma nasofaríngeo tratado y los cambios post-radioterapia y se han detectado diferencias significativas tanto en la D como en la f entre los restos tumorales y el tejido sano,
proponiéndose un valor de corte para el D de 1.062 x 10-3 mm2/seg,
que proporcionaría una exactitud diagnóstica del 100%.
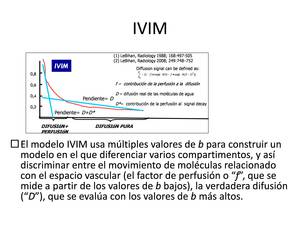
Fig. 24