El bazo es un órgano sólido situado en el hipocondrio izquierdo,
su nombre proviene de " Badiu " que significa rojizo en latín. Tiene una cara convexa que se relaciona con el diafragma y una cara cóncava relacionada con el estómago y el polo superior del riñón izquierdo.
Constituye aproximadamente el 25% del sistema reticuloendotelial.
La pulpa esplénica se divide en pulpa roja (senos venosos tortuosos),
pulpa blanca central (folículos linfoideos) y una zona marginal que las divide.
La circulación esplénica abierta contiene un sistema de filtración que elimina las plaquetas,
granulocitos y los hematíes envejecidos.
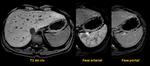
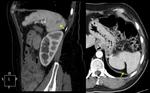
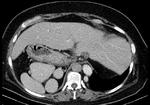
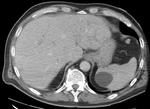
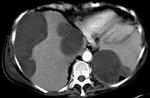
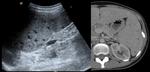
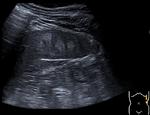
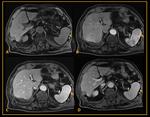
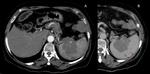
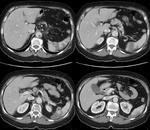
Radiológicamente el bazo es una estructura homogénea,
salvo en estudios TC y RM con contraste intravenoso en fase arterial en los que muestra un realce arciforme de aspecto "atigrado" y se cree que este patrón es debido a las diferentes velocidades del flujo en los compartimentos de la pulpa roja Fig. 1 Fig. 2 .
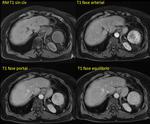
Tanto en ecografía como en la TC el bazo suele ser isoecoico e isodenso con el hígado.
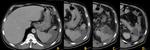
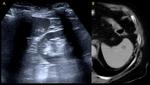
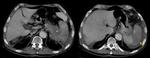
En las secuencias T2 de la RM el bazo es moderadamente hiperintenso y en T1 ligeramente hipointenso respecto al parénquima hepático Fig. 3 .
Ojo: En neonatos el bazo normal es hipointenso en T2 e hiperintenso en T1 en relación con el hígado,
dado que esta compuesto predominantemente por pulpa roja y la sangre en los sinusoides ingurgitados produce dicha señal,
a partir de los 8 meses de edad se observa un patrón de señal similar al adulto una vez que el tejido linfoide se expande y madura en el bazo.
ANOMALIAS CONGÉNITAS
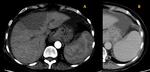
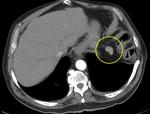
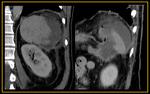
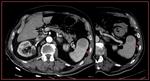
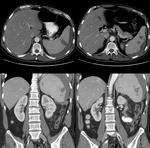
- Bazo accesorio: foco único o múltiple congénito de tejido esplénico normal,
que está separado del cuerpo del bazo,
de tamaño variable aunque usualmente menores de 3 cm.
Tiene una frecuencia aproximada del 10 al 30 % en los estudios de imagen y la localización más usual es en el hilio esplénico y no tienen una significación clínica.
En una localizacion atípicas pueden ser confundido con un tumor.
Dicho tejido tiene la misma densidad,
intensidad y patrón de realce que el tejido esplénico normal Fig. 4.
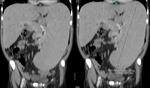
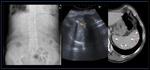
- Hendiduras y lobulaciones: en el contorno esplénico son frecuentes y no deben confundirse con fracturas o masas,
su contorno suele ser liso Fig. 5.
- Bazo errante: termino aplicado a una localización anormal del bazo secundaria a laxitud de los ligamentos esplénicos.
El diagnóstico es usualmente facil dada la ausencia del bazo en su localización habitual identificando un tejido esplenico de morfología y textura similar al bazo en cualquier posición del abdomen y con suplencia sanguinea por vasos esplenicos habituales.
Tambien se conoce como "Wandering Spleen" y puede debutar como abdomen agudo secundario a la torsión del pedículo vascular del bazo.
- Sindromes de hetetotaxia visceral: o isomerismo visceral es el resultado de una falla en el establecimiento de la asimetría normal izquierda-derecha,
durante el desarrollo embrionario.
Los síndromes de heterotaxia visceral variedad asplenia y poliesplenia están presentes en el 3% de los pacientes con cardiopatía congénita.
- Poliesplenia: en una infrecuente anomalia congénita que consiste en múltiples bazos de pequeño tamaño,
en el lado derecho aunque pueden ser bilaterales y que asocian situs ambiguous.
La mayoría de pacientes también presentan anomalias cardiovasculares Fig. 6.
- Asplenia (Sd de Ivemark): es la ausencia congénita del bazo,
que se encuentra en asociación con situs inversus, hígado medial y pulmón izquierdo con tres lóbulos.
El 80% de los pacientes mueren al año de vida por coomorbilidad con anomalías cardíacas graves.
ANOMALIAS NO CONGENITAS
- Regeneración esplénica: después de una esplenectomía los bazos accesorios o los esplénulos resultantes de las siembras peritoneales resultantes pueden aumentar de tamaño y reanudar la función del bazo estirpado.
La desaparición en sangre periferica de los cuerpos de Howell-Jolly es un signo de regeneración esplénica,
dado que estos cuerpos son fragmentos nucleares visibles en pacientes esplenectomizados.
- Esplenosis: se hace referecia a este termino posterior a una rotura traumatica dejando múltiples implantes de tejido esplénico ectópico incluso en el tórax sí ha ocurrido rotura diafragmática.
Estos implantes suelen aumentar de tamaño con el tiempo y simular patología metastásica peritoneal.
La gammagrafía ayuda a valorar el tejido esplénico funcionante.
*Ojo: en algúnos libros o artículos de la literatura medica usan ambos terminos indistintamente Fig. 7.
ESPLENOMEGALIA
Aunque el tamaño esplénico varía de unas personas a otras,
el límite más aceptado son 13 cm de eje longitudinal máximo,
7 cm de ancho y 4 cm de grosor,
así como un peso aproximado de 200 g,
aunque siempre se suele hace una valoración subjetiva y relacionar el tamaño del bazo con la contextura del paciente.
En los niños el tamaño se calcula considerando 5.7 cm + 1/3 de la edad (en años) y alcanza el tamaño adulto a partir de los 15 años de edad.
El aumento de tamaño del mismo se describe como esplenomegalia y puede ser la única o primera manifestación de un amplio espectro de patologías tales como infecciosas y sd.
mielolinfoproliferativos.
Los hallazgos que sugieren esplenomegalia son: a) cualquier dimensión del bazo superior a 14 cm,
b) proyección del bazo ventralmente a la línea axilar anterior,
c) polo inferior del bazo por debajo del borde más inferior del hígado o del polo inferior del riñon izquierdo Fig. 8.
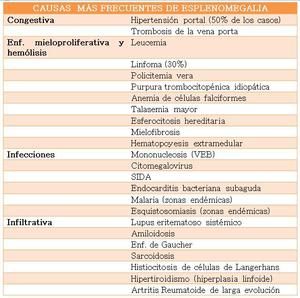
Table 1
LESIONES QUÍSTICAS (Fig. 9- Fig. 10)
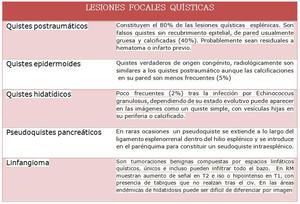
Table 2
- Absceso piógeno: la infección focal aislada del bazo es infrecuente,
suele ser resultado de la diseminación hematógena de un foco primario,
siendo más frecuente la endocarditis,
también puede haber diseminación directa desde órganos adyacentes ej.
absceso nefrítico,
pancreatitis sobreinfectada o diverticulitis complicada.
Los abscesos aparecen como colecciones únicas o múltiples de baja densidad,
con paredes gruesas y mal definidas.
La ecografía muestra ecos en su interior por la presencia de detritus.
Puede contener gas o niveles hidroaéreos Fig. 11 - Fig. 12.
Con frecuencia se asocia a colecciones líquidas periesplénicas y a derrame pleural izquierdo.
- Microabscesos: suelen presentarse en pacientes inmunocomprometidos y las causas más frecuentes son infección fúngica,
tuberculosa,
Pneumocystis jiroveci,
histoplasmosis y citomegalovirus.
Se observan como múltiples lesiones hipodensas o hipoecoicas generalmente menores de 10mm Fig. 13.

Table 3
References: Modificada de Fundamentos de Radiología. William Brant.
TUMORACIONES SÓLIDAS
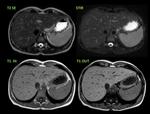
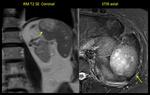
- Hemangiomas: es la tumoración benigna más frecuente del bazo,
pueden ser únicos o múltiples.
En los estudios de imagen tienen el mismo comportamiento que los hemangiomas hepáticos; en ecografía son hiperecogénicos y bien definidos Fig. 14- Fig. 15,
en la TC suelen ser sólidos y puede contener calcificaciones puntiformes o lineales,
aunque es la captación centrípeta progresiva del civ la característica más específica de diagnóstico tanto en la TC como en la RM,
en ésta última técnica muestra hiperseñal en T2 e hiposeñal en T1 Fig. 16,
Fig. 17,
Fig. 18.
La evolución es asintomática aunque se ha descrito ruptura espontánea hasta en un 25% .
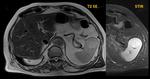
- Hamartomas o Esplenoadenomas: son lesiones benignas infrecuentes compuestas por elementos de la pulpa roja.
Los hamartomas pueden ser muy sutiles en las pruebas de imagen,
en la TC y la RM tras la administración de civ en fase arterial es ligermanente heterogénea e hipocaptante y se observa por que difiere del patrón atigrado del parénquima normal,
en las fases portal y tardías son ligeramente hipercaptantes probablemente debido a fibrosis intralesional Fig. 19, Fig. 20,
Fig. 21.
En las secuencias T2 son moderadamente hiperintensos y en T1 iso o levemente hipointensos.
El diagnóstico diferencial es con lesiones metastásicas o linfoma,
muchas veces indistinguibles radiológicamente.
- Granulomas calcificados: Fig. 22

Table 4
References: Modificada de Fundamentos de Radiología. William Brant.
- Linfoma: es el tumor maligno más frecuente en el bazo.
Con gran frecuencia el bazo afectado por linfoma aparece normal en las imágenes,
la TC sólo muestra una sensibilidad del 65% y en los estudio de RM sin civ también pueden pasar desapercibidos dado que el linfoma no suele alterar la intensidad de señal del bazo,
ya que éste tiene un gran componente linfoide.
Tras la administración de civ las masas visibles suelen ser hipovasculares respecto al resto del parénquima.
Los patrones de afectación por linfoma son variados e incluyen: esplenomegalia,
múltiples masas sólidas de diferentes tamaños,
nódulos milimetricos simulando microabscesos o una gran masa solitaria Fig. 23,
Fig. 24.
El 70% de los pacientes con LNH presentan afectación esplenica asociado a adenopatías retroperitoneales.
En el LH es determinante detectar afectación esplénica ya que influye en el tratamiento y en el pronóstico.
El linfoma es un factor predisponente para infarto esplénico.
- Metástasis: es poco frecuente el compromiso metastásico,
siendo el bazo el 10º sitio más frecuente de implantes secundarios y la incidencia es menor al 10%.
El melanoma es el tumor que más frecuentemente metastatiza en el bazo (un tercio de pacientes con este tumor).
Sin embargo se observan más M1 en neoplasia de pulmón, mama,
próstata y ovario,
en parte debido a su mayor prevalencia Fig. 25.
Como en el linfoma las metástasis pueden ser dificiles de ver o caracterizar en los estudios de imagen,
el civ puede ayudar a definir mejor las lesiones,
pueden observarsen como lesiones focales únicas o múltiples,
en la RM tienen baja señal en T1 y son hipertensas en T2.
Las M1 del melanoma suelen aparecer quísticas.
- Angiosarcoma: es una neoplasia muy rara,
a pesar de esto es la neoplasia de origen esplenico más frecuente.
Es una lesión agresiva de mal pronóstico,
asociada a antecedente de administración de thorotrast hasta en un 38% de los casos.
El 25 % de los pacientes presentan ruptura esplénica espontánea.
En los estudios de imagen pueden mostrar múltiples nódulos captantes de civ o también se puede observar infiltración difusa esplénica.
El aspecto en la RM es variable debido a los diferentes estadios de hemorragia,
necrosis,
quistes y del tejido viable.
LESIONES NO TUMORALES
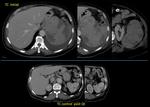
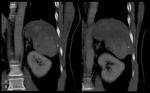
- Infartos: es el resultado de la oclusión de una rama arterial esplénica,
las causas más frecuentes son tromboembolicas,
embolos sépticos,
anemia falciforme,
pancreatitis o tumores infiltrantes en el hilio esplénico.
Otras situaciones predisponentes son las enfermedades mieloproliferativas,
sepsis o hemólisis.
Clásicamente los infartos son defectos de perfusión en cuña en el parénquima,
aunque cuando son múltiples pueden fusionarsen y perder dicha morfología.
La clave es la extensión de la zona del parénquima anormal hasta la cápsula intacta Fig. 26,
Fig. 27. Los infartos agudos pueden complicarsen con sobreinfección,
hematomas subcapsulares o rupturas esplénicas.
Un infarto crónico pierde volúmen con atrofia focal y puede calcificar.
- Cuerpos de Gamna-Gandy: son nódulos sideróticos secundarios a microhemorragias esplénicas presentes hasta en el 12% de pacientes con hipertensión portal.
Se visualizan mejor en la RM como micronódulos de baja señal en todas las secuencias.
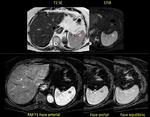
TRAUMA ESPLÉNICO
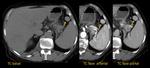
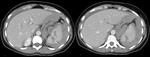
El bazo es el órgano sólido intraperitoneal que se lesiona con mayor frecuencia en traumas no penetrantes.
La TCMD es muy importante para detectar y graduar las lesiones esplénicas.
La fase venosa es útil para demostrar el traumatismo esplénico,
pudiendo realizarse una fase tardía (de hasta 5 minutos de retraso) para valorar sangrado activo Fig. 28,
Fig. 29, Fig. 30.

Table 5
References: Modificado de Abdominal Trauma - Role of CT. Radiology assistant.