INTRODUCCIÓN:
La granulomatosis con poliangeítis o enfermedad de Wegener (EW) fue descrita por primera vez en 1936 por el patólogo alemán Friederich Wegener.
Esta enfermedad es una vasculitis granulomatosa necrotizante,
de causa desconocida,
que afecta a vasos de pequeño y mediano calibre,
principalmente a los del aparato respiratorio y riñones (glomérulos),
pudiendo afectar a otros órganos.
Se trata de una enfermedad poco frecuente,
con una incidencia entre 0’4 – 8’5 casos/100.000 habitantes,
con una frecuencia mayor en varones mayores de 40 años y de raza caucásica.
Se asocia a anticuerpos anticitoplasma de neutrófilo (ANCA),
y la característica anatomopatológica más relevante es la presencia de granulomas necrosantes.
La afectación nasosinusal y ótica suele ser la primera en aparecer,
al prinicipio es inespecífica y posteriormente aparecen los granulomas.
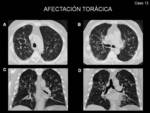
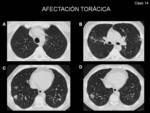
Los hallazgos pulmonares ocurren en un 90% de los casos (Fig. 1 y Fig. 2).
Posteriormente evoluciona a enfermedad sistémica con afectación renal (80%) y multiorgánica.
La afectación orbitaria es frecuente (40%),
no así la del SNC (8%).
El diagnóstico se basa en las manifestaciones clínicas,
la biopsia de los órganos afectados y la presencia de ANCA positivos.
REVISIÓN
Se revisaron retrospectivamente (1994-2013) los pacientes diagnosticados de EW en nuestro hospital.
Todos los pacientes cumplían los criterios de clasificación del Colegio Estadounidense de Reumatología (ACR) y del Consenso de Chapel Hill.
En este periodo se diagnosticaron 16 pacientes (Fig. 3),
de los cuales 14 presentaron afectación craneoencefálica (87%) (Fig. 4)
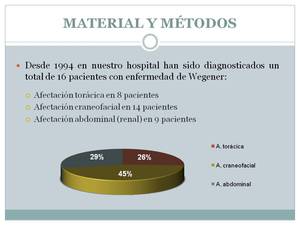
Fig. 3

Fig. 4
Los hallazgos característicos en la EW en el área craneoencefálica y otorrinolaringológica son:
Afectación encefálica:
En la EW el sistema nervioso se afecta frecuentemente,
generalmente como neuropatía periférica (10-20%) o como mononeuritis múltiple.
No obstante,
la afectación del SNC es poco frecuente (8%) y es rara como presentación clínica inicial.
En nuestra serie la afectación encefálica representaba un 30%.
Los principales hallazgos radiológicos que muestran los pacientes son:
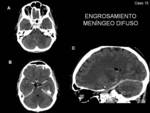
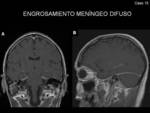
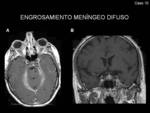
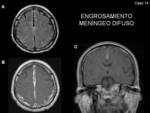
- Engrosamiento y realce de las meninges:
Existen dos patrones de distribución:
- Engrosamiento difuso,
simétrico y lineal de la duramadre,
con realce de la misma,
sin afectación de estructuras adyacentes (Fig. 5,
Fig. 6,
Fig. 7 y Fig. 8)
- Engrosamiento focal de la duramadre y realce de la misma,
adyacente a la afectación nasosinusal u orbitaria,
por afectación directa.
Estos hallazgos no son específicos de la EW,
ya que existe un extenso número de entidades patológicas que pueden presentar engrosamiento meníngeo con las que habría que realizar diagnóstico diferencial (Table 1).
Esta afectación meníngea persiste tras el tratamiento.

Table 1: Causas de engrosamiento anormal y realce de la duramadre en RM tras la administración de gadolinio
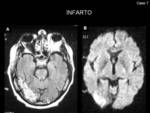
- Infarto:
Presenta una distribución vascular típica,
en relación con la vasculitis.
Puede verse más de un área de infarto.
En nuestra serie únicamente se observó en un paciente (Fig. 9)
- Lesiones no específicas en la sustancia blanca:
Lesiones múltiples bilaterales,
distribuidas por las regiones periventriculares y subcorticales,
ganglios de la base,
mesencéfalo y protuberancia.
Se caracterizan por ser hiperintensas en secuencias potenciadas en T2.
Estas lesiones no son tan específicas ya que se presentan en múltiples patologías (Table 2).
En los pacientes con EW la etiología exacta no está aclarada,
aunque la hipótesis más aceptada es que se traten de microinfartos.

Table 2: Diagnóstico diferencial de las lesiones múltiples en la sustancia blanca
- Alteraciones hipofisarias:
Se caracterizan por un aumento de tamaño de la glándula,
con ausencia de la hiperintensidad característica de la neurohipófisis en secuencias potenciadas en T1.
Presentan un realce homogéneo y un engrosamiento y realce infundibular.
Puede verse asociado con una masa de partes blandas inflamatoria,
realzada,
localizada en el seno esfenoidal (granuloma).
Esta afectación puede deberse tanto a una extensión directa de la enfermedad a nivel nasal,
paranasal u orbitaria como a la presencia de granulomas a distancia.
Estos hallazgos ocurren aproximadamente en un 1% de los pacientes.
- Granulomas intraparenquimatosos:
Es la forma menos frecuente de afectación del SNC (<1%).
Se caracteriza por la presencia de granulomas hipointensos en secuencias potenciadas en T2,
hipointensos en secuencias potenciadas en T1 y generalmente presentan realce anular tras la administración de gadolinio.
Tras el tratamiento disminuyen de tamaño o incluso desaparecen.
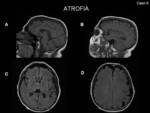
- Atrofia:
Uno de los hallazgos menos específicos,
generalmente mayor de lo esperado para la edad del paciente.
La etiología exacta no es conocida,
pero algunas de las posibles explicaciones incluyen la vasculitis cerebral,
los tratamientos utilizados y otras causas no relacionadas,
como la atrofia senil (Fig. 10)
Afectación orbitaria:
Las manifestaciones oftalmológicas,
incluyendo tanto la enfermedad ocular como la orbitaria ocurren en un 40-50% de los pacientes.
Los principales tipos de afectación oftalmológica son la enfermedad granulomatosa y la vasculitis de pequeño vaso.
- Enfermedad granulomatosa (18-22%)
Masa orbitaria inflamatoria,
que,
a menudo,
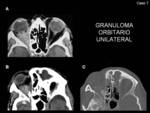
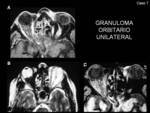
produce proptosis y/o compresión del nervio óptico y de los músculos extraoculares.
Estas masas de localización retrobulbar afectan tanto al compartimento intra como extraconal,
pero frecuentemente afectan a ambas regiones.
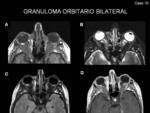
Generalmente son unilaterales (Fig. 11 y Fig. 12),
aunque según las diferentes series,
en un 14% pueden ser bilaterales (Fig. 13)
Clínicamente produce dolor,
edema eritematoso palpebral y limitación de los movimientos extraoculares.
Dichos granulomas pueden caracterizarse como focales (apareciendo primariamente en la órbita) o contiguos (secundarios a la extensión desde el área nasosinusal).
En este último caso habitualmente se asocian a destrucción ósea.
En las técnicas de imagen se caracterizan por:
-Nódulos o infiltrados fácilmente diferenciables de la grasa normal
adyacente.
-Homogéneos e isodensos respecto a los músculos extraoculares.
-Tras la administración de contraste presenta un realce similar a
la musculatura extraocular.
-En secuencias potenciadas en T1 son hipointensos respecto a la
grasa orbitaria e isointensos respecto a los músculos extraoculares.
-En las secuencias con saturación grasa son isointensos respecto
a los músculos extraoculares y ligeramente hiperintensos respecto
a la grasa retrobulbar.
-En secuencias potenciadas en T2 son característicamente
hipointensos.
Es el hallazgo más significativo,
ya que existen pocas
masas orbitarias que presenten esta característica en RM (Table 3).
-Tras la administración de gadolinio presentan realce variable.

Table 3: Diagnóstico diferencial de las lesiones de predominio intraconal hipointensas en T2
En nuestra serie de pacientes la frecuencia de aparición es significativamente menor que en la literatura (1,5%),
uno de ellos con presentación unilateral y otro bilateral.
- Vasculitis de pequeño vaso:
Causa conjuntivitis,
escleritis,
epiescleritis,
uveítis,
neuritis óptica,
vasculitis del nervio óptico,
retinitis,
isquemia de la arteria central de la retina y/o paresia de algún nervio craneal.
Afectación nasosinusal:
Según la bibliografía,
aproximadamente el 80% de los pacientes con EW tienen afectación a este nivel,
una frecuencia de aparición similar a la de nuestra serie.
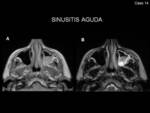
Clínicamente se caracteriza por el desarrollo de sinusitis aguda o crónica con edema mucoso,
rinorrea,
úlceras,
costras y epistaxis.
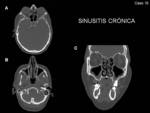
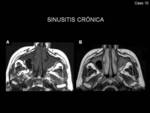
La sinusitis crónica llega a afectar a la mitad de los pacientes.
En TC se observa engrosamiento mucoso cuando el proceso es crónico (Fig. 14).
En el caso de sinusitis aguda presentan niveles hidroaéreos.
Dicha afectación puede producir erosión ósea de las paredes de los senos.
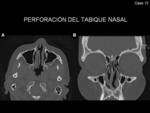
También puede presentarse destrucción osteocartilaginosa con deformidad nasal en silla de montar,
perforación del tabique nasal y/o condritis (Fig. 15)
En la RM la afectación aguda es característicamente hiperintensa en las secuencias potenciadas en T2 (Fig. 16),
mientras que el engrosamiento crónico es hipointenso en estas mismas secuencias (Fig. 17)
Afectación ótica:
Aproximadamente un 30% de nuestros pacientes presentaron afectación ótica,
datos similares a los observados en la bibliografía.
Clínicamente se caracteriza por otalgia,
pérdida auditiva y tinitus.
En algunos casos puede producir parálisis facial por afectación granulomatosa del oído medio.
La otitis media es la patología más frecuente,
generalmente secundaria a la afectación nasosinusal.
Los hallazgos encontrados en TC son:
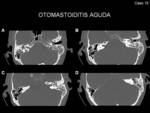
- Otitis media aguda: Ocupación de densidad líquido del oído medio,
con o sin niveles hidroaéreos (Fig. 18)
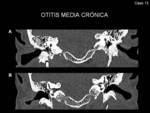
- Otitis media crónica: Tejido blando de tipo inflamatorio que normalmente ocupa el oído medio de forma completa,
aunque también puede ser parcial.
En ocasiones existe erosión y/o reabsorción de la cadena osicular y retracción de la membrana timpánica (Fig. 19)
La mastoiditis puede aparecer aislada o concomitantemente con la otitis media.
En TC se caracteriza por:
- Mastoiditis aguda: Opacificación de las celdillas mastoideas pudiendo asociar destrucción ósea (Fig. 18)
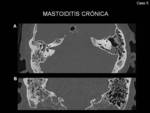
- Mastoiditis crónica: Esclerosis de las celdillas mastoideas con mala neumatización de las mismas (Fig. 20)
En ambos procesos pueden ocurrir complicaciones como laberititis,
petrositis,
tromboflebitis de senos venosos cerebrales,
meningitis y abscesos subdurales,
extradurales o cerebrales,
complicaciones que no presentó ninguno de nuestros pacientes.
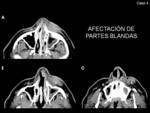
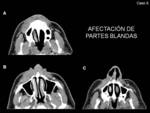
Afectación de partes blandas:
Pueden desarrollarse granulomas a nivel del tejido celular subcutáneo que se extienden a la piel y musculatura adyacente sin afectación ósea.
En TC se caracterizan como masas de partes blandas de densidad similar a la del músculo y,
que tras la administración de contraste,
presentan un realce similar a éste (Fig. 21 y Fig. 22).
Un 12% de nuestros pacientes presentó este hallazgo como única patología en el área craneofacial.