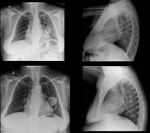
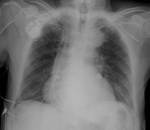
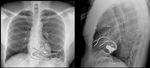
La radiografía de tórax es la técnica de elección para el estudio inicial de un marcapasos,
los radiólogos participan en la evaluación de la colocación y posterior seguimiento.
Por este motivo,
es necesario conocer los diferentes dispositivos existentes y sus componentes,
así como el patrón radiológico normal,
causas de malfuncionamiento y complicaciones.
El protocolo estándar después de la inserción de marcapasos se compone de una evaluación inmediata del posicionamiento del marcapasos usando fluoroscopia,
seguido de una radiografía de tórax 24h post-inserción.
Si no existen complicaciones el paciente es dado de alta y reevaluado 4-6 semanas después con electrocardiograma y un testeo del marcapasos,
sólo se realiza una radiografía de tórax si aparece alguna anormalidad en estas exploraciones.
Para una correcta evaluación planteamos una lectura sistemática con una serie de pasos a seguir:
A) Complicaciones inmediatas tras la colocación del dispositivo.
B) Control y seguimiento del dispositivo:
1.
Diferenciar entre un marcapasos y un desfibrilador implantable y establecer los diferentes modelos.
2.
Identificar el logo de la compañía.
3.
Observar la correcta posición del generador dentro del bolsón.
4.
Comprobar los puertos de inserción del electrodo al generador.
5.
Realizar un seguimiento del recorrido de los electrodos para descartar rotura.
6.
Verificar que la punta del electrodo esté correctamente posicionada y que no ha sufrido variación respecto a estudios previos,
haciendo énfasis en el ventrículo izquierdo.
7.
Descartar otras complicaciones asociadas.
A) Complicaciones inmediatas tras la colocación del dispositivo
Tras la colocación de un dispositivo cardíaco se solicita una radiografía de tórax en busca de complicaciones precoces,
como:
1. Perforación miocárdica
La perforación miocárdica es una complicación rara,
menor del 1%,
pero potencialmente grave.
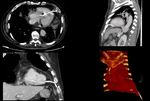
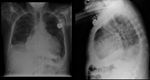
La radiografía de tórax puede demostrar una posición atípica del electrodo ventricular proyectándose más caudalmente de lo normal (por debajo del diafragma).(Fig 1)
Secundariamente puede producirse derrame pleural o pericárdico (Fig 2),
pericarditis,
taponamiento cardíaco o estimulación extracardíaca (diafragma,
musculatura intercostal o abdominal).
El uso de fijación activa y la edad avanzada se asocia con una mayor tasa de perforaciones cardiacas,
siendo más frecuente la perforación debida a electrodos auriculares.
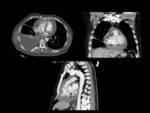
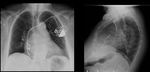
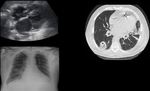
2. Neumotórax,
hemotórax
El neumotórax puede manifestarse bien durante el procedimiento o tras 48 horas después de la implantación.
Esta complicación es poco frecuente (1-2%),
se relaciona con la experiencia del operador y la dificultad de la punción de la vena subclavia.(Fig 3)
Si se lacera la arteria subclavia puede aparecer un hemotórax y si el sangrado ocurre en los tejidos blandos se forman hematomas.
B) Control y seguimiento del dispositivo:
1.
Diferenciar entre un marcapasos y un desfibrilador implantable y establecer los diferentes modelos y sus componentes
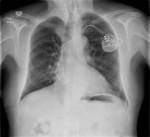
Los dispositivos cardíacos se componen en general de un generador de impulsos y uno o más electrodos.
Los generadores de impulsos consisten en un cuerpo de titanio,
que contiene una batería de litio,
el cual se implanta preferentemente en una bolsa subcutánea en el músculo pectoral mayor,
aunque también se pueden utilizar otras ubicaciones como el abdomen,
especialmente en pacientes pediátricos.
(Fig 4)
Los electrodos son unos conductores metálicos con aislamiento de silicona o poliuretano que se insertan preferiblemente a través de la vena cefálica o subclavia.
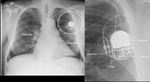
El mecanismo de fijación de los electrodos al corazón puede ser pasivo o activo.
En la fijación pasiva nos encontramos aletas o estructuras cónicas en el extremo,
las cuáles se anclan a las trabéculas cardíacas.
Este método requiere de 6 semanas a 3 meses para la formación de tejido fibrótico y su correcta implantación siendo más fácil su migración en este periodo.
En la fijación activa aparece una estructura helicoidal en el extremo que penetra al miocardio,
existiendo mayor riesgo de perforación que en la fijación pasiva.
(Fig 5)
El modo de funcionamiento de estos dispositivos consiste en tres letras: la descripción de las cámaras estimuladas (primera letra),
la cámara que sensa (segunda letra) y la respuesta que produce al detectar el evento (tercera letra).
(Fig 6-9)
De esta manera tenemos:
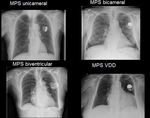
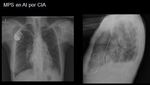
1.
MPS AAI
Poco frecuente,
consiste en un único electrodo en aurícula derecha en casos de enfermedad del nodo sinusal o nodos sinusales aberrantes.
2.
MPS VVI
La principal indicación es la bradicardia ventricular,
consiste en un único electrodo colocado en el ventrículo derecho.
3.
MPS DDD
El más frecuente.
La principal indicación es un fallo en la conducción AV que sea sintomática (bloqueos AV 2º y 3º grado).
Consiste en dos electrodos uno en aurícula y otro en ventrículo derecho
4.
MPS biventricular para resincronización cardíaca.
El fallo cardiaco severo con retraso en la conducción cardiaca intraventricular es su principal indicación.
Los electrodos están situados en aurícula derecha,
ventrículo derecho y ventrículo izquierdo vía seno coronario.
5.
MPS VDD o ventricular atrio-sincrónico.
La emisión de impulsos ocurre cada vez que detecta actividad en la aurícula,
manteniendo la secuencia AV.
Se caracteriza radiográficamente por la presencia de un dipolo auricular que sensa la actividad auricular pero no es capaz de estimularla.
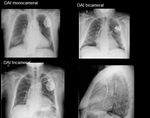
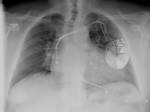
Los DAI son utilizados como prevención primaria y secundaria de muerte súbita en pacientes con taquicardia ventricular.
Se diferencian de los marcapasos en su mayor tamaño,
aunque en los últimos modelos es menos apreciable,
y en sus dos bobinas de choque encargadas de generar una gran cantidad de energía y transmitirla al miocardio para cardiovertirlo en caso de fibrilación.
Estas bobinas están localizadas en la zona de unión entre el tronco braquiocefálico y la vena cava superior y en el ventrículo derecho apareciendo como gruesas bandas radioopacas.
(Fig 10)
2.
Identificar el logo de la compañía
Las compañías fabricantes de dispositivos cardiacos producen un programador específico para testar cada marcapasos o DAI.
Si bien el paciente dispone de la hoja identificativa del dispositivo cardiaco insertado, los radiólogos podemos identificar fácilmente el logo de la compañía y de esta manera ayudar al clínico a elegir el programador adecuado,
el logo se sitúa en la carcasa del dispositivo en proximidad a los conectores de los electrodos.
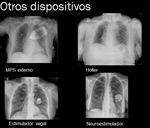
El uso creciente de la RM y la incompatibilidad para realizar esta prueba de imagen a los pacientes portadores de MPS o DAI,
ha llevado a las diferentes empresas a fabricar dispositivos que minimicen las interferencias electromagnéticas y permitan su uso.
Estos dispositivos compatibles con la RM poseen unas características radiológicas identificables,
siendo habitual la colocación de un marcador radiopaco en el extremo proximal del electrodo cerca de la carcasa y un distintivo en el logo que los diferencia de los no compatibles.
(Fig 11)
3.
Observar la correcta posición del generador dentro del bolsón
El generador de impulsos se implanta preferentemente en una bolsa subcutánea por delante del músculo pectoral mayor (fascia prepectoral) más frecuente infraclavicular izquierdo,
siendo una alternativa el lado derecho o submamario en mujeres por razones estéticas.
El síndrome de Twiddler consiste en la rotación de la caja del marcapasos a lo largo del eje longitudinal,
debido a la manipulación por parte del paciente,
de forma que los electrodos quedan enrollados alrededor de la caja y sus extremos desplazados.
La prevalencia de este síndrome es del 0,07%,
más frecuente en mujeres obesas durante el primer año post-implantación.
Otros factores predisponentes son el retraso mental,
la demencia y un bolsón demasiado grande.
(Fig 12)
Cuando el generador de impulsos gira a lo largo del eje transversal se trata del Síndrome de Reel,
una variante del síndrome de Twiddler
Otras complicaciones que pueden aparecer son hematomas en la zona de colocación en pacientes con tratamiento anticoagulante y la infección de la bolsa que se caracteriza por la aparición de dolor,
hinchazón e inflamación de los tejidos blandos observándose en casos graves un nivel hidroaéreo.
4.
Comprobar los puertos de inserción del electrodo al generador
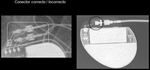
Los electrodos presentan en su parte más proximal unos puertos de inserción para conectar el cable al generador.
Es esencial que el cable sobrepase ligeramente el conector para que el dispositivo funcione correctamente,
en caso contrario el marcapasos será disfuncionante y habrá que recolocar el electrodo.
(Fig 13)
5.
Realizar un seguimiento del recorrido de los electrodos
Es importante realizar un seguimiento del recorrido del cable ya que podemos encontrar alteraciones en esta localización.
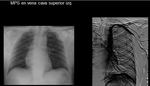
Los cables pueden seguir un recorrido anormal o encontrar su extremo en una posición incorrecta por variantes de la normalidad como una vena cava superior izquierda o cardiopatías congénitas (foramen oval permeable,
transposición de grandes vasos).
(Fig 14 y 15)
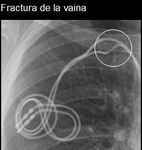
Las fracturas del cable presentan una incidencia del 1-4%,
pueden visualizarse en cualquier punto del trayecto aunque lo más frecuente es cerca del punto de conexión o bien justo a la entrada de la vena subclavia donde se comprime entre la clavícula y la primera costilla,
éste último caso es conocido como el síndrome de aplastamiento costo-clavicular o aplastamiento subclavio.
En los casos de fractura se observa una discontinuidad entre los dos extremos,
previo a ello,
el electrodo es más fino y radiolucente pero aún es funcionante.
(Fig 16)
Los electrodos deben seguir un recorrido lineal evitando la formación de bucles porque favorecen la aparición de arritmias cardíacas si se encuentra dentro de una cavidad cardíaca,
la migración y translocación de la punta.
(Fig 17) En pediatría se prefiere un electrodo redundante para permitir el crecimiento del niño sin que éste ocasione dislocaciones y así disminuir el número de revisiones necesarias.
Existen pacientes que requieren el reemplazo del generador o del electrodo por diferentes causas como infección,
agotamiento de la batería o disfunción.
La existencia de tejido fibrótico alrededor de los electrodos que pueda lesionar la pared vascular,
hace que en ocasiones no sea posible o seguro retirar los electrodos,
por lo que dichos cables son abandonados y permanecen visibles en los sucesivos controles sin significación patológica.
(Fig 18)
6.
Verificar que la punta del electrodo esté correctamente posicionada y que no ha sufrido variación respecto a estudios previos
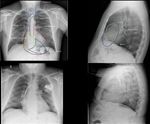
Electrodo AD
El electrodo auricular se coloca con mayor frecuencia en la orejuela de la aurícula derecha aunque existe un creciente interés en su posicionamiento septal para minimizar el retraso de la conducción intra-auricular que ocurre cuando se coloca en el apéndice.
En la proyección posteroanterior (PA) se observa un recorrido ligeramente medial mientras que en la lateral se sitúa anteriormente formando una “J” con un ángulo menor de 90º.
(Fig 19)
Electrodo VD
El electrodo de VD es colocado en el ápex del VD.
Radiográficamente aparece en la proyección PA con la punta hacia abajo entre el borde izquierdo del corazón y el ápex cardíaco.
En la proyección lateral cuando el electrodo está correctamente situado,
el cable debe formar una suave curva a lo largo de la pared lateral de la AD,
cruzar la válvula tricúspide y llegar al ápex.
Aunque la situación más frecuente es en el ápex,
el extremo puede estar colocado en otras localizaciones como el tracto de salida del VD o el septo interventricular.
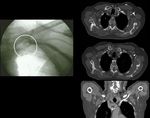
Electrodo en el seno coronario
Con la llegada de los marcapasos de resincronización cardíaca la colocación de electrodos en el seno coronario es una práctica habitual.
Primero es importante conocer la anatomía del sistema venoso coronario.Para la correcta colocación de un electrodo en el seno coronario el extremo debe estar situado en la vena coronaria posterolateral,
vena interventricular anterior o vena cardíaca media.
(Fig 20)
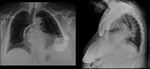
En una proyección PA es difícil distinguir entre un catéter ventricular derecho e izquierdo.
Para realizar esta distinción podemos utilizar las proyecciones oblicuas,
en la OAD la almohadilla grasa define el plano de separación AV.
Paralelo a este plano se localiza el seno coronario,
lugar donde se debe situar el electrodo VI hasta que dirija hacia una vena cardiaca,
mientras que si es VD el recorrido será perpendicular,
dirigiéndose hacia el ápex ventricular.
En la práctica clínica es frecuente la realización de proyección lateral en lugar de oblicuas,
en este caso el electrodo ventricular derecho se sitúa más anterior mientras que el del seno coronario se coloca más posterior en la silueta cardiaca.
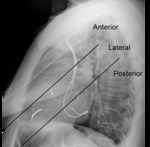
Con el fin de determinar la posición del electrodo del VI,
la silueta cardíaca en la radiografía de tórax lateral se divide en tres segmentos iguales (anterior,
posterior y lateral).
(Fig 21)
Aunque éstas son las posiciones de colocación óptimas en algunos casos se puede asumir una pequeña malcolocación si los potenciales adquiridos son buenos.
Por esta razón es útil durante el seguimiento realizar un estudio comparativo con radiografías previas,
debemos sosepchar la dislocación o migración de un electrodo cuando se observa una posición anómala del cable o un cambio de posición.
(Fig 22-24)
7.
Descartar otras complicaciones asociadas
Además de las complicaciones ya comentadas en los apartados anteriores,
durante el seguimiento del dispositivo pueden aparecer otras complicaciones de curso más crónico como por ejemplo endocarditis o trombosis venosa.
Endocarditis
Las infecciones pueden ser locales o sistémicas dando lugar a sepsis o endocarditis.
Los organismos más comúnmente aislados son Staphylococcus y Streptococcus epidermidis.
La eliminación o intento de retirada del cable de estimulación infectado puede conducir a su fragmentación.
(Fig 25)
Trombosis venosa
La trombosis venosa puede aparecer en un 30-50% de pacientes tras la implantación del marcapasos,
ya sea de forma precoz o tardía.
La trombosis venosa tras la implantación de un marcapasos o DAI raramente causa sintomatología en fases tempranas.
Los pacientes pueden permanecer asintomáticos debido al desarrollo de colaterales venosas.
(Fig 26)
Los factores predisponentes son la presencia de múltiples cables de marcapasos,
hormonoterapia,
antecedentes de trombosis y la presencia previa de un marcapasos