Etiopatogenia
La Enfermedad Diverticular Aguda es una patología de gran prevalencia en los servicios de urgencias y de Cirugía General precisando frecuentemente de pruebas de imagen para su confirmación diagnóstica y enfoque terapéutico.
Se trata de una patología en auge en la sociedad occidental,
al relacionarse la aparición de divertículos con hábitos poco saludables,
como la dieta pobre en fibra y al tener relación directa con la edad de los pacietes.
La enfermedad diverticular afecta al 5-10% de la población > 45 años y aproximadamente al 80% de > 85 años.
Los divertículos representan pequeñas herniaciones saculares de la mucosa y submucosa a través de las capas musculares de la pared,
principalmente en las zonas en las que los vasos penetran la capa muscular.
Esta relación de los divertículos con los vasos sanguíneos penetrantes explica la tendencia al sangrado de los divertículos.
En relación con el sexo son más frecuentes en varones con una relación3:2.
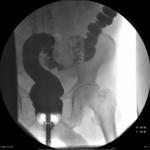
La localización de los divertículos es variable,
pudiendo aparecer en cualquier parte del colon,
aunque con mayor frecuencia se localizan en sigma y colon izquierdo (en un 75%).
No existen divertículos de recto.
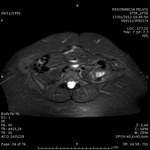
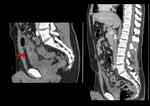
Otras localizaciones pueden ser el colon derecho (12%) y menos frecuente intestino delgado (Fig.
1 ).
Clínica
La diverticulosis colónica generalmente es asintomática,
pudiendo presentar dolor abdominal inespecífico,
alteraciones del hábito intestinal o hematoquecia.
No obstante en ocasiones puede complicarse con sangrado (justificando hasta un 30% de las hemorrágicas digestivas bajas) o por la inflamación,
complicación más frecuente,
dando lugar a una diverticulitis aguda,
con sus posibles complicaciones.
La Diverticulitis Aguda puede presentarse con la triada clásica de dolor abdominal en FII (por divertículos de localización sigmoidea-colon izquierdo),
leucocitosis y fiebre (que aparece en un 86 y 55% de los pacientes),
o bien con sintomatología más inespecífica que puede ir desde molestias leves e inespecíficas hasta mal estado general y peritonismo.
La Sensibilidad de la Historia Clínica y Exploración Física solo es del 64 %,
de ahí que se soliciten frecuentemente pruebas de imagen para llegar al diagnóstico de diverticulitis y descartar complicaciones.
Es misión del radiólogo el decidir si el paciente se va a beneficiar de una prueba de imagen y decidir cual es la más rentable en función de las características morfotípicas del paciente y de la sospecha clínica.
Ante la sospecha clínica de Diverticulitis Aguda no siempre es necesaria la realización de una prueba de imagen,
ya que cuando la clínica es leve y no existen alteraciones analíticas el paciente se va a beneficiar directamente de medidas terapéuticas sin necesidad de realizar ninguna otra prueba,
reservándose los estudios radiológicos para cuando exitan dudas en el diagnóstico ( en pacientes con clínica poco específica) o bien se sospechen complicaciones por dolor importante que no cede al tratamiento,
peritonismo,
taquicardia,
shock séptico…
Técnicas Y Hallazgos Radiológicos
1.-La técnica de imagen más empleada de inicio en el servicio de Radiología de Urgencias por su accesibilidad,
rapidez y sensibilidad para el diagnóstico de diverticulitis aguda y de sus complicaciones es la TC abdominopélvica con contraste iv, acorde también con las guías clínicas del Colegio Americano de Radiología,
actualizadas en 2011.
La TC además ofrece diagnósticos de patología alternativa a la diverticulitis con mayor sensibilidad que la Ecografía.
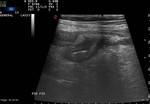
2.-La Ecografía presenta la misma Sensibilidad que la TC en el diagnóstico de Diverticulitis Aguda no complicada pero es menos sensible para el diagnóstico de sus complicaciones.
Además depende mucho de la complexión del paciente,
la transmisión sónica del mismo y de la experiencia del ecografista.
Estos hechos hacen que no usemos esta técnica de imagen como técnica de elección cuando la sospecha de diverticulitis es clara o bien se piensa en diverticulitis complicada,
a pesar de que la SEDIA la elige como técnica de inicio.
3.-A pesar del importante papel que desempeña la RM hoy en día,
las dificultades de disponibilidad en la mayoría de los centros y el mayor tiempo de exploración hacen que no se use de forma estandarizada para el estudio de urgencia en esta patología,
aunque debe tenerse muy presente para la valoración posterior de complicaciones,
sus controles y para el diagnóstico en pacientes seleccionados como las embarazadas.
Hallazgos Radiológicos
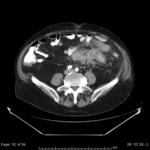
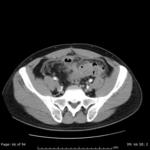
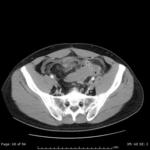
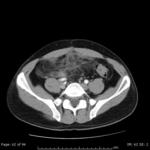
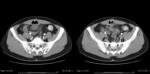
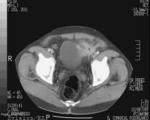
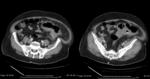
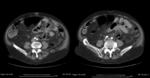
- El hallazgo más sensible es el engrosamiento segmentario largo (inferior a 5 cm) y concéntrico de la pared del colon ≥4mm en un paciente con divertículos.
(Fig.
1 y 2)
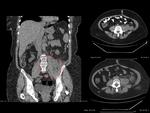
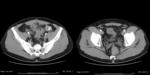
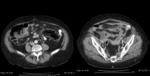
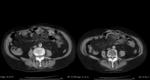
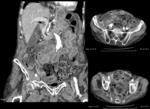
- También es imprescindible visualizar cambios inflamatorios en la grasa adyacente al engrosamiento parietal,
generalmente desproporcionados al engrosamiento parietal colónico.
(Fig 5.)
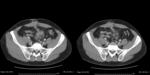
- Suele ser frecuente identificar el divertículo inflamado,
aunque a veces no es posible.
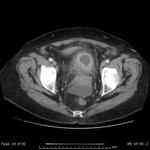
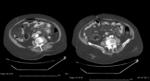
Lo que si es fundamental es visualizar divertículos en colon o historia previa de divertículos. (Fig.3)
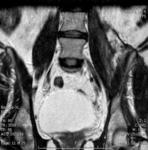
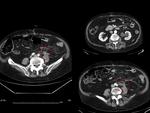
Estos 3 hallazgos pueden identificarse tanto en la Ecografía (Fig.4) como en la TC sin o con contraste iv y serán los que,
junto con la Historia Clínica y EF,
aseguren el diagnóstico de Diverticulitis aguda.
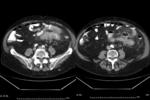
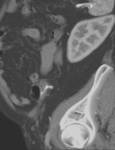
Existen otros signos más sutiles valorables por TC como el engrosamiento de la fascia lateroconal,
líquido libre de predominio en raiz del mesenterio,
trabeculación de la grasa pericolónica o ingurgitación venosa de los vasos mesentéricos que apoyan el diagnóstico de diverticulitis aguda. (Fig.
5 y 6)
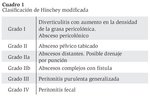
Ante el diagnóstico de esta entidad debemos determinar la existencia de complicaciones y estadificar el cuadro según la clasificación de Hinchey modificada (Fig.7),
ya que es imprescindible para valorar pronóstico y para determinar la opción terapeútica más acertada y la valoración de cirugía precoz.
Complicaciones
Diverticulitis aguda simple o no complicada es la forma más frecuente de presentación de divertiuclitis aguda pero en un 25% de los casos aparecen complicaciones,
que supone un grado mayor de inflamación y perforación del divertículo.
Las complicaciones más frecuentes con las que puede debutar la enfermedad diverticular son:
- Abcesos (es la complicación más frecuente,
representando el 47% de las mismas).
- Fistula (14%)
- Perforación (bien contenida por el flemón inflamatorio o bien libre,
16%) que llevará a la peritonitis purulenta o fecaloidea
- Obstrucción (12%)
- Hemorragia
Abscesos
Se caracterizan por presentarse clínicamente con fiebre y leucocitosis persistentes,
a pesar del tratamiento médico (ATB y antiinflamtorios) +/- la presencia de una masa dolorosa en la exploración abdominal a nivel de FII o hipogastrio.
Por lo tanto ante la existencia de clínica rebelde al tratamiento deberemos realizar TC Abdominopélvico para descartar esta complicación que puede aparecer hasta en un 23% de los pacientes.
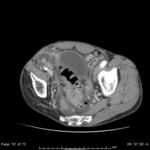
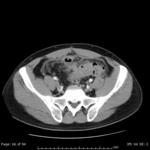
Suelen localizarse pericólicos (Fig.9) pero también pueden hacerlo a distancia del divertículo roto,
siendo las localizaciones más frecuentes pelvis,
retroperitoneo e hígado. (Fig.8,10,
12,
13 y 14))
Fístulas
Esta complicación es menos frecuente apareciendo tan solo en un 2% de los pacientes con diverticulitis aguda.
Las fístulas se producen por la perforación de un absceso en un órgano hueco adyacente (sobre todo vagina,
vejiga,
asas de delgado o colon) o bien comunicación con piel. (Fig.
17 y 18)
La fístula más frecuente es la colovesical,
predominando en varones,
(Fig.
15 y 16) que se manifiesta por neumaturia,
fecaluria e infecciones urinarias recurrentes.
Suele afectar a la pared lateral izquierda que suele ser la que está en contacto con sigma.
La fístula colovaginal le sigue en frecuencia,
siendo más infrecuentes las coloentéricas,
colouterinas,
coloureterales (Fig.
19) y colocutáneas.
El diagnóstico de las fístulas se puede realizar mediante TC con preparación oral,
preferiblemente hidrosoluble como el gastrografín,
que demostrará el trayecto fistuloso al salir el contraste por piel o bien por el órgano o con el que comunique el colon.
La TC abdominopélvica puede realizarse sin contraste intravenoso para que sean más evidentes trayectos anormales de gastrografín y pueda diagnosticarse la fístula.
En nuestra experiencia preferimos esta técnica ya que además nos dará información acerca de cómo está el resto de órganos,
si existen pequeñas colecciones inflamatorias,
o si existe patología diferente a la sospechada dando el diagnóstico alternativo.
También pueden diagnosticarse las fístulas mediante enema opaco de doble contraste,
cistoscopia,
cistografía,
colposcopia o fistulografía.
Obstrucción (Fig.
20 y 21)
La obstrucción cólica aguda suele ser parcial y se produce por varios factores como son el edema local,
el espasmo del trayecto inflamado,
los cambios inflamatorios del colon,
la compresión por un absceso,
eatrapamiento de asas en el proceso inflamatorio puede producirse también como complicación crónica de procesos inflamatorios diverticulares de repetición,
que lleva a la producción de fibrosis y a estenosis del colon,
(Fig.
22) pudiendo simular carcinoma,
(Fig.
23) por lo que la historia clínica de diverticulitis recurrente puede ayudarnos a establecer el diagnóstico diferencial.
Perforación libre (Neumoperitoneo)
La perforación se produce por la ruptura intraperitoneal (Fig.
25 ) de un absceso diverticular o,
más raramente,
por la perforación libre de un divertículo( Fig.
26 y 27); ésta última es más frecuente en pacientes inmunodeprimidos.
Esta complicación es muy grave ya que la consecuencia principal es el desarrollo de peritonitis generalizada (purulenta o fecal) (Fig.
29) y shock séptico que presentan una mortalidad muy elevada,
del 6% en el caso de peritonitis purulenta y del 35% en el de la fecaloidea.
Por tanto serán pacientes que lleguen a urgencias con MEG,
fiebre,
leucocitosis y peritonismo abdominal,
lo que nos obligará a la realización de TC abdominopélvico con contraste iv.
Hemorragia Diverticular (Fig.
30)
Los divertículos cólicos son la causa más frecuente de hemorragia digestiva baja y justifican más del 40% de los episodios.
La hemorragia diverticular se produce en el 5-15% de los pacientes con divertículos; la tercera parte de los episodios hemorrágicos tiene un carácter masivo.
La hemorragia es causada por la erosión de la pared del vaso nutricio en el lugar donde éste discurre en íntimo contacto con el fondo del divertículo,
produciendo la agresión a la pared del vaso desde la luz del divertículo.
Es más frecuente que aparezca en divertículos localizados en el colon derecho,
posiblemente como consecuencia del mayor diámetro de su cuello (y mayor riesgo de exposición del vaso al factor agresivo luminal) y el menor grosor de la pared del colon a este nivel.
Son Factores de Riesgo la hipertensión arterial,
el consumo de AINE,
así como el de ácido acetilsalicílico y anticoagulantes.
Clínicamente debuta de forma brusca e indolora,
pudiendo provocar malestar o urgencia defecatoria,
seguido de la emisión de un volumen variable de sangre (roja u oscura) o coágulos; en raras ocasiones se expresa en forma de melenas,
lo que ocurre cuando el sangrado es lento y se origina en el colon derecho.
La hemorragia suele cesar espontáneamente en el 70-80% de los pacientes y presenta tasas de resangrado que varían entre un 22 y un 38%; la posibilidad de resangrado tras un segundo episodio de hemorragia asciende hasta el 50%,
por lo que tras éste se recomienda la cirugía electiva.
Tratamiento
- Si clínica leve:
-
- Dolor abdominal acompañado de febrícula con mínimos hallazgos en la exploración física,
sin signos peritoneales,
y ausencia de leucocitosis) sin náuseas o vómitos
- Sin factores de riesgo: inmunosupresión o comorbilidad
- Y con buen apoyo social
pueden ser tratados de forma ambulatoria:
- con dieta líquida
- Antibióticos orales (p.
ej.,
ciprofloxacino o trimetoprima-sulfametoxazol asociados a metronidazol; amoxicilina/ácido clavulánico) durante 7-10 días.
Estos pacientes deben ser vigilados de forma estrecha y hospitalizados ante la ausencia de mejoría a las 48-72 h o si se produce un empeoramiento de su condición clínica.
No obstante,
el tratamiento antibiótico de la diverticulitis leve ha sido
Los restantes pacientes,
con diverticulitis aguda grave,
deben ser hospitalizados.
La presencia de signos de peritonitis difusa indica el tratamiento quirúrgico urgente precedido de medidas de reanimación y de la administración parenteral de antibióticos de amplio espectro; en esta situación no suelen ser necesarias pruebas diagnósticas.
- Si clínica grave: MEG,
fiebre,
leucocitosis,
vómitos,
peritonismo… serán tratados hospitalariamente:
- con dieta absoluta
- Fluidos intravenosos
- antibióticos de amplio espectro iv que cubran gramnegativos y anaerobios.
La mejoría clínica en 2-4 días permite instaurar un tratamiento oral como en los pacientes con diverticulitis leve.
- Si complicaciones:
-
- Los abscesos > 5 cm y los que no responden al tratamiento conservador deben ser drenados percutáneamente bajo control tomográfico o ecográfico.
Si fracasa el drenaje percutáneo o el absceso es inaccesible a éste o multilocular,
se recurrirá a la cirugía.
Indicaciones de la cirugía: fracaso del tratamiento médico y la presencia de obstrucción intestinal (de colon o intestino delgado) o de sepsis urinaria por fístula colovesical que no se resuelven con tratamiento conservador.
Por último,
tras un episodio de diverticulitis está indicada la cirugía alternativa para el tratamiento de las estenosis benignas en los pacientes con mayor riesgo quirúrgico.