|
La EMDA es una enfermedad desmielinizante aguda que afecta tanto a la sustancia gris como blanca del sistema nervioso central (SNC),
mediada inmunológicamente,
precedida generalmente por una infección o una vacunación.
Es por ello por lo que también es denominada encefalitis postinfecciosa,
parinfecciosa,
postvacunal o postexantemática.
Cursa con síntomas y signos clínicos diversos generalmente de inicio abrupto y curso clínico monofásico y afecta frecuentemente a la población pediátrica y adultos jóvenes,
aunque puede ocurrir a cualquier edad.
Es fundamental para su diagnóstico haber excluido la presencia de proceso infeccioso activo del SNC.
La resonancia magnética (RM) es el método más sensible para la detección de EMDA.
El objetivo de este trabajo es abordar los hallazgos fundamentales en las diferentes técnicas de neuroimagen,
fundamentalmente en RM,
así como describir los criterios diagnósticos y resumir otros aspectos destacados de esta entidad.
EPIDEMIOLOGÍA Y RASGOS CLÍNICOS:
Existen datos discordantes acerca de la incidencia y la prevalencia de la ADEM,
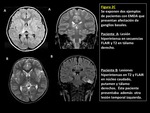
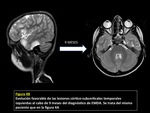
sobre todo si tenemos en cuenta que a partir del año 2007 se establecieron los criterios diagnósticos de esta enfermedad (FIGURA 1),
no existiendo datos de grandes grupos poblacionales.
Actualmente se considera que la incidencia está en torno a 0,4/100000 en población menor de 20 años por año,
siendo el uso cada vez más extendido de la resonancia magnética clave para entender un posible aumento de los casos anuales.
Aunque la ADEM se puede presentar a cualquier edad,
es mucho más frecuente en la población pediátrica La edad media de presentación es de 7,4 ±1,3 años.
Aunque en un principio se pensó que esta enfermedad no presentaba predilección por ningún sexo,
estudios más recientes han puesto de manifiesto una leve predilección por el sexo masculino,
en proporción 1,3-1.
También se ha descrito un leve aumento estacional de casos de EMDA en las estaciones de invierno y primavera,
probablemente por un mayor número de infecciones virales en estos períodos.
La EMDA generalmente acontece tras un proceso infeccioso,
generalmente viral,
o vacunación.
El proceso infeccioso más frecuente suele ser una infección leve del tracto respiratorio.
Entre los agentes causales más frecuentemente implicados están el virus del sarampión,
virus de la gripe,
el Epstein-Barr,
el citomegalovirus ,
el de la parotiditis,..
Entre los agentes bacterianos más frecuentemente implicados hemos de pensar en gérmenes atípicos (Mycoplasma pneumoniae,
Campylobacter,..) y entre las vacunaciones en la vacuna del sarampión,
la de la gripe y la de la parotiditis.
No obstante,
se han descrito gran cantidad de agentes causales.
El tiempo de aparición de los síntomas desde la existencia previa de un proceso infeccioso previo oscila entre 2 y 30 días,
con una media entre los 6 y 12 días.
Tras una corta fase prodrómica que consiste en fiebre,
malestar,
cefalea,
naúseas,
vómitos,
etc suelen aparecer las manifestaciones neurológicas,
llegando incluso a producir un cuadro de disfunción neurológica aguda o subaguda.
Dichas manifestaciones neurológicas pueden ser múltiples y variadas,
dependiendo de la localización y extensión de las lesiones en el SNC e incluyen síntomas piramidales (60-95% de los pacientes),
parálisis de nervios craneales (22-89%),
hemiparesia (76-79%),
ataxia (18-65%),
hipotonía (34-47%),
neuritis óptica (7-23%),… La afectación de nervios periféricos es menos frecuente y ha sido observada sobre todo en adultos.
Como puede observarse en los criterios diagnósticos que se exponen en la tabla 1 es necesario que exista una clínica neurológica polisintomática que incluya encefalopatía (alteración del nivel de conciencia o cambio conductual).
INMUPATOLOGÍA:
La EMDA es una enfermedad cuyo sustrato patogénico aún no está claro.
Se acepta que es una enfermedad desmielinizante inmunológicamente mediada cuya diana final es la mielina.
Así algunos autores sostienen que la mielina contiene algunas proteinas con determinantes antigénicos de estructura similar a la que presentan algunos agentes patógenos infecciosos,
existiendo entre ellos una cierta reactividad cruzada y siendo ambas dianas de los linfocitos T específicos.
Otros autores aceptan la existencia de una respuesta inflamatoria tras el estímulo antigénico que condiciona un aumento de diversos mediadores químicos,
tales como interleucina-6,
TNF-α,
etc,
los cuales se encuentran más elevados respecto a los pacientes con esclerosis múltiple.
Recientes hipótesis sugieren la existencia de un cierto componente genético al expresar los pacientes con EMDA una mayor frecuencia de determinados antígenos HLA,
aunque se desconoce la expresión exacta de los mismos y su posible implicación.
Los hallazgos patólogicos más frecuentemente encontrados incluyen infiltración perivascular linfo-monocitaria con destrucción de la mielina y escasa o nula afectación axonal.
HALLAZGOS DE LABORATORIO:
Los hallazgos de laboratorio son útiles en la medida que nos ayudan a descartar otras entidades con las que hay que realizar un diagnóstico diferencial.
La serología positiva a diferentes agentes causales tan solo se demuestra en el 17% de los pacientes.
El análisis del líquido cefalo-raquídeo (LCR) es normal en hasta las dos terceras partes de los pacientes,
presentando los que presentan alteraciones pleocitosis linfocitaria e hiperproteinorraquia.
Excepcionalmente se ha observado aumento de la concentración de glucosa y presencia de bandas oligoclonales en el LCR,
las cuales indican síntesis intratecal,
pero con una concentración más baja y con menor duración que en la esclerosis múltiple.
El electroencefalograma puede mostrar un enlentecimiento difuso o focal con ondas theta-delta que sugieren encefalopatía.
Los potenciales evocados visuales y somatosensitivos pueden alterarse si existe afectación del tracto óptico o espinal,
aún cuando también son normales en un amplio porcentaje de pacientes.
HALLAZGOS DE IMAGEN:
TC CRANEAL:
No existen suficientes estudios para evaluar la eficacia del TC craneal en los pacientes con EMDA debido,
por un lado,
a que esta entidad en más prevalente en la población pediátrica (mayor necesidad de evitar radiaciones ionizantes en este segmento poblacional) y,
por otro, a que la aparición de las lesiones en esta técnica suelen aparecer con un período de latencia de unos 6,5 días tras el inicio de los síntomas,
siendo el inicio de los síntomas en la EMDA abrupto.
Por estos motivos la RM es la técnica de elección.
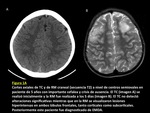
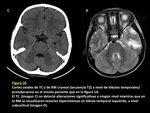
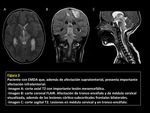
Los hallazgos más frecuentemente encontrados en el TC incluyen un estudio sin hallazgos de interés significativo (FIGURAS 2 y 3). En el caso de que se observe algún hallazgo patológico éste suele consistir en lesiones hipodensas de diferente morfología en la sustancia blanca cerebral y áreas yuxtacorticales.
Si dichas lesiones son pequeñas o bien se localizan a nivel del tronco del encéfalo o de la médula éstas suelen pasar desapercibidas mediante esta técnica.
RM:
La RM cerebral y espinal es,
junto a los datos clínicos,
la herramienta más valiosa para el diagnóstico de EMDA.
Muchos han sido los estudios que han descrito los hallazgos típicos de la EMDA tanto en parénquima cerebral como en médula.
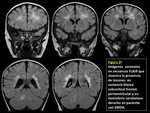
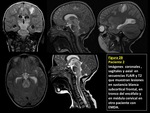
Estos incluyen áreas de aumento de señal en secuencias potenciadas en T2 de tamaño variable pero generalmente extensas,
bilaterales,
asimétricas e irregulares que afectan sobre todo a la sustancia blanca cerebral,
pero también a la sustancia gris y núcleos de la base y a médula espinal.
(FIGURAS 4,
5 y 6).
Dentro de la afectación de la sustancia blanca,
la localización más frecuentemente comprometida suele ser frontal o parietal,
sobre todo afectando a la sustancia blanca yuxtacortical o profunda y,
con mucha menor frecuencia,
la sustancia blanca periventricular.
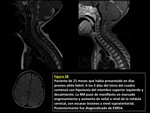
Las lesiones infratentoriales (incluyendo el tronco del encéfalo y la sustancia blanca cerebelosa) y las lesiones medulares son comunes,
de ahí que algunos autores denominan según el área afecta encefalomielitis,
cerebelitis o mielitis,
siendo consideradas todas ellas variantes topográficas de una entidad común.
(FIGURA 7).
En cuanto a su morfología y tamaño,
no existe una lesión típica que defina a la ADEM,
pudiendo manifestarse con lesiones pequeñas,
grandes,
alargadas o redondeadas,
nodulares o irregulares,
habiéndose descrito además una forma de presentación de aspecto seudotumoral difuso de las sustancia blanca.
En secuencias potenciadas en T1 sin contraste dichas lesiones pueden pasar desapercibidas salvo que éstas sean de gran tamaño,
siendo en este caso una lesión hipointensa apenas visible dentro de las áreas afectas.
Estas lesiones suelen aparecer de manera simultánea con la aparición de los síntomas clínicos,
habiéndose descrito una aparición de las mismas de hasta 30 días.
Por ello,
un estudio de RM normal en los primeros días de la aparición de los síntomas no descarta totalmente esta entidad y,
si existiera sospecha clínica,
habría que realizar nuevo control.
El comportamiento de dichas lesiones tras la administración de contraste es variable y ha sido documentado con un frecuencia variable que oscila desde el 30 hasta el 100% de los casos,
siguiendo un patrón de realce inespecífico (anillo completo o incompleto,
nodular,
difuso o completo,…).
Según diversos estudios,
las localizaciones cerebrales más frecuentemente afectadas en la EMDA incluyen la sustancia blanca profunda (frontal y parietal sobre todo),
sustancia blanca yuxtacortical,
sustancia blanca periventricular,
cuerpo calloso,
sustancia gris cortical,
tronco del encéfalo y cerebelo.
La afectación del cuerpo calloso es infrecuente pero no excepcional,
en torno a un 20-30%,
siempre acompañada de afectación en otras localizaciones.
La afectación de los ganglios de la base se da en torno a un 50% de los casos,
siendo esta localización bastante predictora de ADEM y poco probable de esclerosis múltiple.
La afectación del troncoencéfalo se suele asociar con lesiones en otras localizaciones supratentoriales.
La afectación medular también se asocia con otras de localización supratentorial,
siendo la columna cervical la más frecuentemente afectada.
(FIGURA 8)
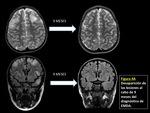
Los hallazgos de imagen después de un período de tratamiento suelen poner de manifiesto un descenso en el tamaño y en el número de las lesiones así como un cambio en la intensidad de la señal de las mismas,
en paralelo a la mejoría clínica.
(FIGURAS 9 y 10)
La resolución de las lesiones se ha descrito hasta en un 70% de los pacientes al cabo de varios meses desde el inicio de los síntomas. Dicha resolución puede ser total o parcial,
persistiendo algunas lesiones en el estudio mediante RM al cabo de varios años.
No obstante,
hasta una tercera parte de los pacientes pueden mantener un déficit residual años después del inicio de los síntomas,
con la consiguiente lesión en el estudio de neuroimagen.
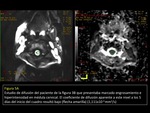
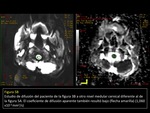
RM CON DIFUSIÓN Y ESPECTROSCOPIA
DIFUSIÓN:
El papel de la difusión en RM en los pacientes con ADEM han mostrado que los cambios en difusión son variables y sus valores dependen del estadio de la enfermedad.
(FIGURAS 11 y 12)
Así,
si se realiza estudio de difusión dentro de los primeros siete días desde el inicio de los síntomas,
se produce un edema de las cubiertas de mielina así como un aumento de las células inflamatorias (aumento de la celularidad) que provocan un descenso en los valores del coeficiente de difusión aparente (ADC).
Si el estudio de difusión se lleva a cabo en fase subaguda (después de los siete días del inicio de los síntomas) la desmielinización y el edema condicionan un aumento del valor de ADC.
No obstante,
en algunos casos se observa que las lesiones muestran un “efecto-T2” más que una verdadera restricción de la difusión.
ESPECTROSCOPIA:
Al igual que la técnica de difusión,
el estudio de espectroscopia en la EMDA es variable en función del estadio de la enfermedad.
Así en fase aguda los valores de colina y de N-acetil-aspartato no varían,
los lípidos aumentan y se ha descrito descenso del cociente mioinositol/creatinina.
En fases más avanzadas de la enfermedad existe una reducción del N-acetil-aspartarto (NAA) y un aumento del pico de colina en las regiones con aumento de la intensidad en secuencias potenciadas en T2.
Estas alteraciones suelen desaparecer una vez que han desparecido los síntomas y las alteraciones en las pruebas de neuroimagen y sugieren que en la EMDA se produce una disfunción neuroaxonal transitoria más que un daño neuroaxonal irreversible,
como sí ocurre en la esclerosis múltiple.
DIAGNÓTICO DIFERENCIAL:
La ADEM representa un reto diagnóstico para el clínico,
dado que existen diferentes procesos con una presentación clínica o radiológica similar.
Existen gran cantidad de procesos que cursan con múltiples lesiones hiperintensas en secuencias T2 en estudios de RM; así se incluye una amplia lista que incluye procesos inflamatorios,
infecciosos,
metabólicos,
reumatológicos,
degenerativos,..
Sin lugar a dudas el principal diagnóstico diferencial se suele realizar con las enfermedades desmielinizantes,
en especial con la esclerosis múltiple.
Los principales rasgos diferenciales entre la EMDA y la esclerosis múltiples se detallan en la FIGURA 13.
Uno de los primeros pasos a llevar a cabo en un paciente que presenta síntomas y signos neurológicos y encefalopatía,
sobre todo si existe o ha existido un proceso febril,
es descartar la presencia de un proceso infeccioso bacteriano o viral del SNC.
Por ello,
es necesario comenzar un tratamiento antimicrobiano empírico,
realizar una punción lumbar y realizar una resonancia magnética tan pronto como sea posible.
En el caso de que la punción lumbar resulte orientativa de proceso infeccioso,
la resonancia puede poner de manifiesto la presencia de un realce leptomeníngeo tras la administración de contraste,
orientativo de meningoencefalitis,
o bien una afectación de las estructuras límbicas orientativas de encefalitis vírica.
Una vez que se ha realizado la RM,
ésta puede poner de manifiesto la presencia de una lesión pseudotumoral o difícil de distinguir de un tumor.
La diferenciación de ADEM respecto a lesiones tumorales puede ser difícil,
sobre todo cuando éstas se localizan a nivel del troncoencéfalo.
Si existe talámica bilateral,
deberíamos considerar además de la EMDA a otros procesos tales como enfermedades mitocondriales,
sobre todo el síndrome de Leigh,
síndrome de Reye,
hipernatremia,..
La afectación de los ganglios basales,
común en la EMDA,
también puede acontecer en otros procesos tales como acidurias orgánicas,
enfermedad de Wilson,
enfermedades mitocondriales,..
Otra enfermedad con la que se debe hacer diagnóstico diferencial es al síndrome de encefalopatía posterior reversible,
la cual presenta edema de la sustancia blanca de carácter reversible.
El patrón de realce de las lesiones puede también sugerir un diagnóstico.
Aunque el realce en anillo ha sido descrito en la EMDA,
convendría considerar también como posibilidades diagnósticas tuberculomas,
absceso cerebral,
neurocisticercosis,
toxoplasmosis,
histoplasmosis,..
en función de historia clínica y de otros datos de laboratorio.
TRATAMIENTO:
No existe un claro tratamiento de elección para la EMDA,
no habiéndose realizado ensayos clínicos aleatorizados para el tratamiento de esta entidad.
La mayoría de clínicos usan inmunosupresores tales como corticoides,
inmunoglobulina intravenosa o realización de plasmaféresis.
Los corticoides suelen ser los fármacos más comúnmente empleados,
tanto vía oral como intravenosa,
a dosis variables que oscilan entre los 30 mgr/kg/día de metilprednisolona hasta un máximo diario de 1 gr/kg/día.
Suelen conseguir una reducción significativa de los síntomas en hasta un 80% de los pacientes,
pudiendo ocurrir ésta desde varios días del inicio del tratamiento hasta varias semanas o meses para la recuperación total,
dependiendo también del grado de afectación.
PRONÓSTICO:
La EMDA presenta un curso clínico monofásico en hasta un 70-90% de los casos.
El pronóstico de esta enfermedad suele ser excelente,
siendo mínimas las secuelas neurológicas cuando se usa tratamiento corticoideo, habiéndose descrito también mejorías sintomáticas espontáneas,
incluyendo la recuperación total.
Las complicaciones graves (incluyendo muerte) son excepcionales,
persistiendo en una minoría de pacientes algunas secuelas neurológicas tales como epilepsia,
déficit motor focal,
problemas neurocognitivos,
alteraciones visuales,..
Se han descrito la existencia de recurrencias en un período de tiempo de hasta 32 meses,
siendo éstas más frecuentes en adultos jóvenes que en la edad pediátrica y que se manifiestan como recurrencia del área previamente afectada así como con trastornos neuropsiquiátricos.
|