La enfermedad pericárdica adquirida es una entidad importante que involucra a pacientes con y sin antecedentes de enfermedad cardiovascular, y tiene una alta tasa de morbilidad y mortalidad.
Hasta hace pocos años,
el pericardio era una estructura poco conocida y estudiada,
pero recientemente,
con los avances en la multimodalidad en las técnicas de imágenes cardíacas no invasivas que incluyen tomografía computarizada cardiaca (TCC) y resonancia magnética cardiaca (RMC),
se han logrado avances significativos en la comprensión y el manejo de los pacientes con sospecha de enfermedad pericárdica adquirida .
El pericardio puede estar involucrado con un grupo heterogéneo de enfermedades orgánicas y sistémicas ,
que debemos tener en cuenta en el momento de realizar su estudio, tales como infecciones,
enfermedades autoinmunes y procesos neoplásicos.
Por otra parte,
causas iatrogénicas,
como después de una cirugía cardíaca o de radioterapia,
representan una causa importante de morbilidad y mortalidad relacionada con el pericardio [1].
Las formas más comunes de enfermedades del pericardio incluyen pericarditis aguda y recurrente,
derrame pericárdico con o sin taponamiento cardíaco y pericarditis constrictiva.
1.
Anatomía y Fisiología del pericardio normal.
El pericardio es una bolsa fibrosa avascular que rodea el corazón sin ningún vínculo directo con el propio corazón.
Las porciones proximales de la aorta y la arteria pulmonar están envueltas dentro del saco pericárdico; este se compone de 2 capas: la capa interna de la serosa (pericardio viceral o epicardio) y el pericardio fibroso exterior (pericardio parietal).
Un espacio virtual separa la capa visceral y la capa serosa parietal,
y normalmente contiene una pequeña cantidad de líquido pericárdico (25-50 ml),
siendo este un ultrafiltrado de plasma producido por el pericardio visceral,
distribuido principalmente sobre el surco auriculoventricular y la ranura interventricular.
El pericardio contiene dos grandes senos pericárdicos que se componen de diferentes recesos.
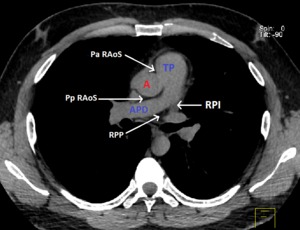
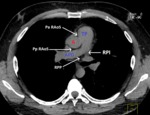
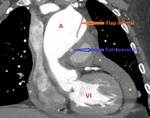
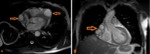
Fig. 1: Recesos pericárdicos en TC Multidetector. Corte Axial sin contraste donde se muestra la aorta (A), el tronco de la arteria pulmonar (TP), la arteria pulmonar derecha (APD), la porción anterior del receso aórtico superior (Pa RAoS), la porcion posterior del receso aórtico superior (Pp RAoS), el receso pericárdico posterior(RPP) y el receso pericárdico izquierdo (RPI).
El seno transverso es la conexión entre los dos tubos de pericardio que envuelven los grandes vasos.
La aorta y la arteria pulmonar están envueltos en un tubo anterosuperior y la vena cava y las venas pulmonares están envueltos en un tubo más posterior.
El seno oblicuo se encuentra detrás de la aurícula izquierda de manera que la pared posterior de la aurícula izquierda se separa en realidad del espacio pericárdico.
Esto explica por qué un derrame pericárdico posterior se ve detrás de la aurícula izquierda sólo cuando es muy grande.
La distribución de la grasa es típicamente asimétrica,
3 a 4 veces más abundante a lo largo de la grasa epicárdica del ventrículo derecho [2].
El pericardio tiene una funcion crucial en el normal funcionamiento del corazón,
sirve como barrera anatómica,
ajusta y mantiene la distensibilidad ventricular, produce fluidos y surfactantes,
iguala las presiones entre las paredes del ventrículo izquierdo (VI) y las del ventrículo derecho (VD),
y produce interdependencia de llenado entre los ventrículos (acoplamiento ventricular).
Aunque normalmente no interviene de forma llamativa en este acoplamiento,
si lo hace de forma exagerada cuando la presión intrapericárdica se incrementa (como en el taponamiento cardíaco) o cuando la cavidad pericárdica se fija (como en la pericarditis constrictiva) [4].
Por último,
el pericardio actúa también como un intermediario fisiológico entre las cámaras del corazón y espacio pleural,
y los cambios respiratorios en la presión intratorácica subatmosférica se transmiten directamente a la cavidad pericárdica y,
posteriormente,
a las cámaras cardíacas [6].
2.
Ecocardiografía transtorácica (ETT)
La ecocardiografía transtorácica combina la evaluación estructural y fisiológica del corazón y ha sido durante años la técnica de primera línea para el examen de los pacientes con sospecha de enfermedad pericárdica.
Pero,
la precisión diagnóstica de la ecocardiografía es limitada en pacientes con una ventana acústica subóptima (por ejemplo,
los sujetos obesos,
pacientes con enfermedad pulmonar obstructiva crónica o malformaciones esqueléticas) [3,4].
Por otra parte,
la ecocardiografía transtorácica está limitada en su capacidad para ayudar en el reconocimiento de los derrames pericárdicos focales,
la evaluación de espesor pericárdico,
y la caracterización de tejidos [4,5].
3.
Tomografía computarizada Cardiaca (TCC).
El uso de la tecnología de TCC multidetector, junto a la adquisición de imágenes volumétricas de alta resolución con un espesor de corte submilimétrico,
proporcionan una excelente caracterización morfológica del pericardio.
También ayuda a cuantificar la grasa pericárdica.
En adición,
es la técnica de primera línea para la visualización de las calcificaciones pericárdicas.
3.1.
Apariencia en TCC.
La mejor imagen para la visualizacion del pericardio es en sístole y aparece como una línea de grosor medio de 0,7 a 2,0 mm (1); se observa una estructura lineal que es fácilmente detectable tanto en estudios con contraste y estudios sin contraste,
debido al contraste natural que produce con la baja atenuación de la grasa circundante.
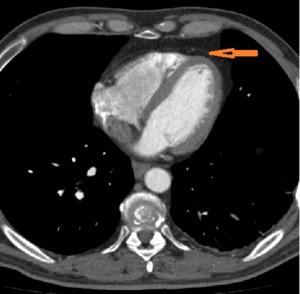
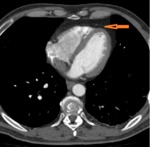
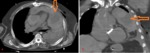
Fig. 2: Pericardio normal en imágenes de TC Multidetector. Se visualiza el pericardio como una estructura lineal que es fácilmente detectable debido al contraste que tiene con baja atenuación de la grasa circundante (flecha naranja).
4 .
Resonancia magnética cardiaca (RMC).
La resonancia magnética es la modalidad preferida para evaluar el pericardio,
debido a su capacidad para obtener imágenes del corazón en cualquier plano,
la mejoría de contraste de los tejidos blandos en comparación con la TCC,
y la ausencia de exposición a radiación ionizante [4].
El estudio Integral del pericardio mediante RMC incluye: la evaluación morfológica del corazón,
el pericardio y el mediastino; la evaluación de la función global del VD y del VI; la evaluación de acoplamiento ventricular mediante el uso de imágenes en tiempo real durante la respiración libre; la evaluación del llenado ventricular durante la inspiración y en respiración libre mediante el uso de imágenes en tiempo real; la caracterización de los tejidos; la evaluación de la movilidad pericárdica y la fusión de las capas del pericardio [8].
La visualización del pericardio visceral a menudo depende de la cantidad y distribución de la grasa epicárdica.
En la mayoría de los casos,
el pericardio es mejor visto a lo largo del nivel medio de la superficie ventricular anterior derecha [4]. La administración de medios de contraste puede ser necesaria para delimitar el pericardio cuando hay una falta de grasa epicárdica [7].
El uso de un pequeño campo de visión y un bloque de saturación colocado en la pared frontal del tórax puede mejorar la visualización del pericárdio. La toma de imágenes en dos planos orientados perpendiculares a través del corazón garantiza representación óptima de todo el pericardio,
por ejemplo ,
utilizando un conjunto de cortes axiales combinados con cortes coronales o cardíacos de eje corto.
La secuencia de cine eco de gradiente SSFP (precesión libre en estado estacionario) es la técnica preferida actualmente para la cuantificación de la función global y regional sistólica cardíaca y es muy adecuada para descartar disfunción del VI aislada o asociada a disfunción del VD.
[1,8].
4.1.
Apariencia en RMC.
Se observa el pericardio normal,
como una línea curvilínea de baja intensidad de la señal entre el miocardio y la grasa pericárdica tanto en secuencias T1 - spin eco rápido y secuencias de eco gradiente.
La formación de imágenes Spin-Eco ponderadas en T2 ,
preferiblemente realizadas mediante el uso de una secuencia de recuperación de la inversión corto-tau (también llamado triple inversión de Spin-Eco o STIR),
permite la visualización del fluido y/o edema de las capas del pericardio en pacientes con pericarditis inflamatoria.
La baja señal del parénquima pulmonar adyacente y la escasez de grasa circundante,
puede dificultar la visualización del pericardio sobre la pared libre del ventrículo izquierdo [4,12,13].
El seno pericárdico transversal, los rebordes preaórticos y retroaórticos,
se pueden identificar en la mayoría de los pacientes [1,8].
Especialmente hay que tener en cuenta que los recesos pericárdicos superiores no deben ser confundidos con una disección aórtica focal o aumento del tamaño de los ganglios linfáticos [8,12-13].
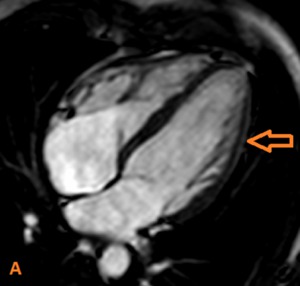
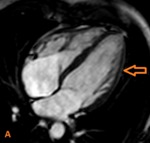
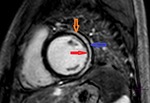
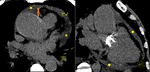
Fig. 3: (A) Corte cuatro cámaras SSFP. El pericardio es mejor visto a lo largo del nivel medio de la superficie ventricular derecha anterior. La administración de contaste puede ser necesario para delimitar el pericardio cuando hay falta de grasa epicárdica. El grosor pericárdico normal oscila desde 1,2 hasta 1,7 mm en las imágenes de RMC.
En la secuencia SSFP cine de la RMC,
las capas del pericardio pueden tener una señal de baja intensidad,
mientras que el líquido pericárdico tiene una alta intensidad de señal. En la RMC,
las medidas normales de pericardio oscilan de 1,2 mm en diástole a 1,7 mm en la sístole [8,13].
Enfermedades Pericárdicas Adquiridas.
1 .
Derrame Pericárdico.
En general,
un espesor pericárdico mayor de 4 mm es considerado como anormal. Un espacio pericárdico anterior al VD que es mayor de 5 mm corresponde a un derrame moderado de 100-500 ml de líquido [8,9].
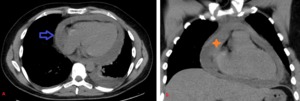
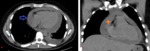
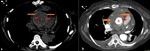
Fig. 4: Hombre de 28 años de edad. Derrame pericárdico secundario a pericarditis viral. (A) Corte axial y (B) Corte coronal de TC que muestran presencia de derrame pericárdico homogéneo(flecha azul)de hasta 2 cm de espesor (asterisco).
Pericardiocentesis posteriores demostraron líquido tipo exudado. Además presenta derrame pleural izquierdo asociado a atelectasia pasiva.
El derrame pericárdico puede aparecer como trasudado,
exudado o hemopericardio.
Los grandes derrames son comunes asociados a enfermedades neoplásicas,
tuberculosis,
pericarditis urémica,
mixedema y parasitosis.
Un gran derrame pericárdico crónico idiopático puede definirse como una acumulación de líquido pericárdico que persiste durante más de 3 meses y no tiene una causa aparente.
Hasta un 30 % de los pacientes con esta enfermedad se encuentran en riesgo de progresión a taponamiento cardiaco [8].
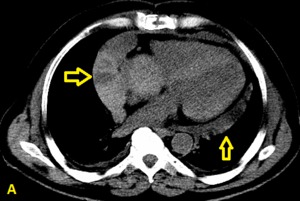
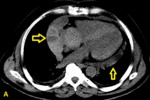
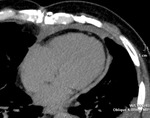
Fig. 5: Hombre de 68 años de edad. Gran hemopericardio después de cirugía para el reemplazo de la válvula aórtica. Imagen de TC en corte axial que muestra gran derrame pericárdico predominantemente derecho, heterogéneo, con áreas de baja y alta atenuación por contenido hemático en diferentes estadios evolutivos (flechas amarillas).
Tanto la TCC como la RMC proporcionan información más detallada de cuantificación y localización del derrame que la ETT,
y son especialmente útiles para guiar pericardiocentesis,
visualizar derrames pericárdicos regionales o loculados,
y regiones del pericardio calcificado.
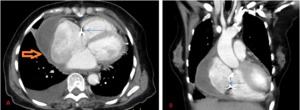
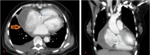
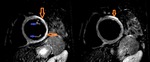
Fig. 6: Mujer de 72 años de edad. Derrame pericárdico loculado tras cirugía valvular. Imágenes de TC con contraste iv en corte (A)axial y (B)coronal, donde se visualiza derrame pericárdico loculado en región antero lateral derecha (flecha naranja) con espesor máximo de 3,3 cm. Realce lineal de hoja pericárdica tras la administración de contraste.
En la TCC el pericardio puede visualizarse entre la baja densidad de derrame pericárdico y la grasa pericárdica.
Un hallazgo de engrosamiento pericárdico irregular y/o adenopatías mediastínicas en pacientes con derrame pericárdico apical, es muy sugerente de derrame pericárdico maligno.
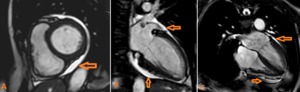
Fig. 7: Mujer de 42 años de edad. Cáncer de mama y derrame pericárdico neoplásico. Imágenes de CRM sangre blanca. (A) Eje corto (B) Eje largo (C) Cuatro cámaras. El trasudado típicamente se manifiesta con baja intensidad de señal en las imágenes de RM potenciadas en T1 y con alta intensidad de señal en las imágenes potenciadas en T2.
Aunque la RMC puede detectar derrames pericárdicos tan pequeños como 30 ml,
una relación clara entre el grosor del espacio pericárdico y el volumen total de líquido no puede establecerse porque la acumulación de líquido pericárdico a menudo se propaga de forma homogénea.
Cuando surge un hemopericardio como complicación de una disección aórtica,
la TCC y la RMC puede identificar fácilmente los 2 diagnósticos,
lo que impide la pericardiocentesis inadecuada y potencialmente catastrófica.
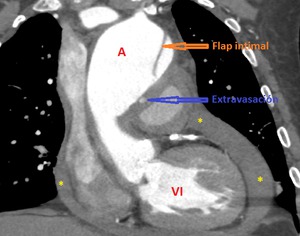
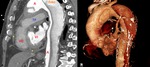
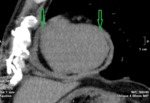
Fig. 8: CTC con contraste corte coronal. Flap intimal de disección (flecha naranja) localizado parte izquierda e inferior de aorta ascendente (A)y cayado. Se asocia a derrame pericárdico (asteriscos amarillos) de 2,5cm de grosor con punto de extravasación activo de contraste iv (Flecha azul).
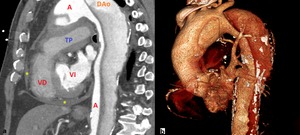
Fig. 9: Paciente de figura 8. CTC con contraste corte sagital y reconstrucción en VR. Aneurisma fusiforme de aorta ascendente de hasta 6cm sobre el que existe un flap intimal de disección (flecha naranja) localizado parte izquierda e inferior de aorta ascendente y cayado. Se asocia a derrame pericárdico de 2,5cm de grosor.
La TCC y las imágenes en tiempo real de la RMC,
también puede proporcionar información similar a la ETT con respecto al septo interventricular (SIV) de movimiento y colapso de las cavidades [8].
2.
Taponamiento Cardiaco.
El taponamiento cardiaco se produce por compresión cardíaca y disminución del gasto cardíaco secundario a la acumulación de líquido,
pus,
sangre,
gas o tejido dentro de la cavidad pericárdica que produce un aumento de la presión pericárdica.
El volumen de líquido que causa el taponamiento (150-2000 ml) es inversamente proporcional a la rigidez de pericardio parietal y su espesor [4,6].
Los hallazgos de la TCC y la RMC incluyen el derrame pericárdico,
la deformidad de las cámaras cardíacas,
la inversión del tabique interventricular por movimiento paradójico del mismo (Fig. 16),
la distensión de la vena cava superior e inferior, el reflujo del medio de contraste en la vena ácigos y vena cava inferior,
el aumento de calibre de venas suprahepáticas, el edema periportal y la ascitis.
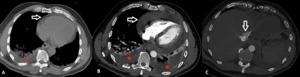
Fig. 10: Hombre de 24 años de edad. Hemopericardio traumático con signos de taponamiento cardíaco. (A) CTC torácico al ingreso en la sala de urgencias en paciente con politraumatismo secundario a accidente de coche. Se observa derrame pericárdico (flecha) y pleural. (B) 3 semanas después, el paciente presenta disnea progresiva y dolor en el pecho;. La TC muestra derrame pericárdico global de hasta 3 cm de espesor (flecha) con gran derrame pleural (asterisco). Inversión septo interventricular y (C) de reflujo de contraste en la vena cava inferior (flecha) como signos de taponamiento cardíaco. En la pericardiocentesis que se realizó posteriormente se obtuvo líquido de contenido hemático.
Las modalidades como la RMC,
que requieren tiempos de imagen relativamente prolongados,
pueden no ser apropiados para pacientes clínicamente inestables con sospecha de taponamiento cardíaco.
3 .
Pericarditis inflamatoria.
La pericarditis es la forma más común de enfermedad pericárdica en el ámbito clínico,
que representa aproximadamente el 5 % de las admisiones de los servicios de urgencias por dolor torácico no isquémico [10].
En América del Norte y Europa Occidental,
la mayoría de los casos (80-85 %) de pericarditis aguda son idiopáticos,
o de causa vírica (Fig. 4).
La alta prevalencia de la tuberculosis relacionada con pericarditis se reporta en los países en desarrollo; esta etiología representa el 70-80% de los casos de pericarditis en el África subsahariana y en hasta el 90 % de los casos la enfermedad también se asocia con la infección por el VIH [11].
En los países desarrollados,
otras causas de pericarditis incluyen pericarditis postraumática,
iatrogénica después de la radioterapia para el cáncer de mama y los tumores mediastinales,
cirugía cardiovascular,
implantación de marcapasos y procesos de ablación por catéter [10].
Aproximadamente el 10 % de los pacientes con infarto transmural desarrollan pericarditis inflamatoria .
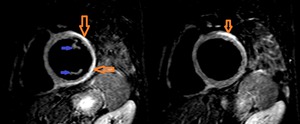
Fig. 11: Hombre de 19 años. Miopericarditis Aguda. Secuencia STIR eje corto basal/medioventricular. Hiperseñal lineal en cara lateral e inferior (flechas naranjas) que afecta a epicardio y miocardio subepicárdico y traduce edema en contexto de miopericarditis aguda
Los hallazgos de TCC y de RMC: imagenes de spin-echo ponderado en T2,
preferentemente realizado mediante el uso de una secuencia de recuperación de la inversión a corto tau (también llamado triple inversión de spin-echo ),
permite la representación de fluido y/o edema pericárdico de las capas del pericardio en pacientes con pericarditis inflamatorias [ 6 ].
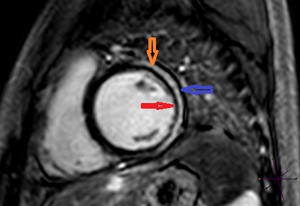
Fig. 12: Paciente de la figura 10. Secuencias de realce tardío post gadolinio IV con realce lineal subepicardico y pericardico en cara lateral de VI en contexto de miopericarditis aguda.
4 . Pericarditis Constrictiva.
La pericarditis constrictiva representa la etapa final de un proceso inflamatorio que implica el pericardio y que suele tardar años en desarrollarse,
aunque se puede resentar varias semanas después de una lesión determinada.
La tuberculosis,
la irradiación mediastínica y procedimientos quirúrgicos cardíacos previos son las causas más frecuentes de esta enfermedad.
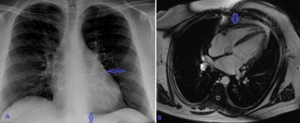
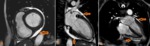
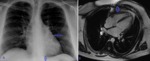
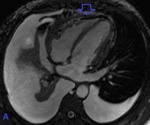
Fig. 13: Hombre de 35 años de edad. Pericarditis constrictiva tuberculosa en paciente con antecedentes de TBC pulmonar. (A) la radiografía PA de tórax simple muestra calcificaciones pericárdicas (flechas azules). (B)Corte en cuatro cámaras sangre blanca que muestra el engrosamiento irregular del pericardio (flecha azul). El engrosamiento fibrótico y el pericardio calcificado tiene una baja intensidad de señal en las secuencias T1, T2 Spin Eco y en las imágenes de secuencia de cine.
Este proceso da lugar a un engrosamiento irregular, fibrosis densa,
calcificaciones y adherencias del pericardio parietal y visceral. Dichas anomalías suelen ser más pronunciadas en el lado derecho del corazón.
La fibrosis pericárdica impide el llenado diastólico normal debido a la pérdida de la elasticidad.
por lo general el pericardio aumenta su grosor considerablemente ,
pero este grosor puede ser normal hasta en el 20% de los casos [2,6].
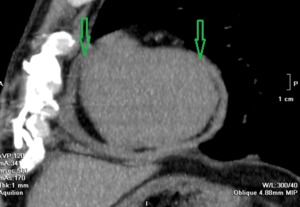
Fig. 14: Paciente con Pericarditis crónica constrictiva resistente a tratamiento médico y quirúrgico.
Pericardiectomía frénico-frénica. Se observa engrosamiento lineal del pericardio y defecto de hoja pericárdica anterior residual a cirugía (Flechas verdes).
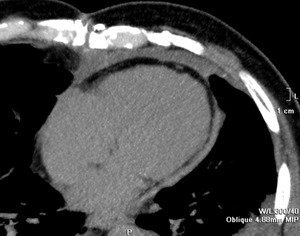
Fig. 15: Paciente con Pericarditis crónica constrictiva resistente a tratamiento médico y quirúrgico.
Pericardiectomía frénico-frénica. Se observa engrosamiento lineal del pericardio y defecto de hoja pericárdica anterior residual a cirugía.
Hallazgos en la TCC y la RMC: engrosamiento y/o pericardio calcificaciones pericárdicas ,
aplanamiento o adquisición de morfología de aspecto tubular en uno o ambos ventrículos,
agrandamiento de una o ambas aurículas,
estrechamiento de surcos aurículo-ventriculares,
dilatación de las venas cavas y suprahepáticas,
derrame pleural y ascitis. En secuencias cine podemos observar el movimiento pardójico del tabique interventricular (Fig. 16 y Fig. 17).
Algunos criterios útiles para evaluar el grosor del pericardio mediante RMC son: a) Espesor pericárdico de 2 mm o menos: normal.
b) Espesor pericárdico de 3-4 mm: sugestivos de constricción pericárdica dentro de un contexto clínico apropiado.
c) Espesor pericárdico superior a 5-6 mm: alta especificidad para el diagnóstico de constricción (Fig. 18) [14].
El engrosamiento fibrótico y/o el pericardio calcificado tienen una señal baja tanto en secuencias T1 como en secuencias spin-echo T2.
En la etapa final de las formas de fibrosis crónica en la pericarditis constrictiva,
no hay ninguna realce tras la administración de gadolinio.
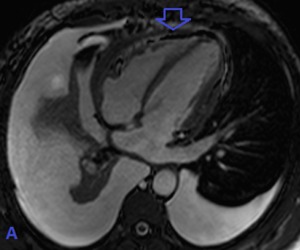
Fig. 18: RM en hombre de 50 años de edad con historia de disnea progresiva de años de evolución que se incrementa en la última semana. (A)cuatro cámaras sangre blanca que muestra extenso engrosamiento del pericardio en la región anterior (flecha). También se observó derrame pleural bilateral de predominio derecho asociado a atelectasia pasiva derecha.
5.
Varios.
Otras enfermedades de diversa etiología pueden afectar el pericardio,
entre los que son ejemplos las complicaciones post-quirúrgicas,
los traumatismos o la hidatidosis pericárdica.
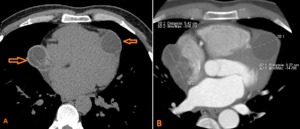
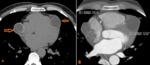
Fig. 19: Hombre de 34 años de edad. Hidatidosis Pericárdica. Paciente con características clínicas y electrocardiográficas que simulaban isquemia miocárdica aguda. CTC sin contraste en corte (A) Axial que muestra múltiples lesiones pericárdicas de aspecto quístico, septadas, hasta 5,4 cms de diámetro (flechas). Imagen de CTC con contraste en corte axial (B), que muestra realce de las paredes de las lesiones pericárdicas quísticas e infiltración del miocardio.
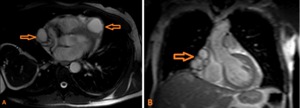
Fig. 20: Paciente de la figura 17. RM B-TFE en cortes axial y coronal. Múltiples lesiones quísticas multiloculados alrededor de las cavidades cardíacas y los grandes vasos (flechas). En las secuencias T2, la pared del quiste mostró la hipointensidad típica que confirma el diagnóstico de quiste pericárdico hidatídico.
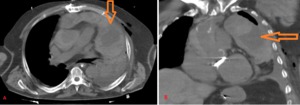
Fig. 21: Hombre de 62 años de edad con antecedentes de cirugía cardiaca. Imágenes de TC sin contraste que muestran derrame pericárdico masivo con áreas de densidad heterogénea y de alta densidad que indican el contenido de sangre en diversas etapas de desarrollo (flechas). Hemopericardio postoperatorio.
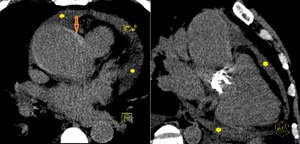
Fig. 22: Paciente con aorta bicúspide con dolor toracico brusco. En TC torácico simple se aprecia hiperdensidad lineal en contorno medial de aorta ascendente (Flecha naranja) compatible con hematoma intramural que asociaba derrame pericárdico (asteriscos).
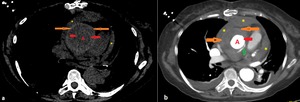
Fig. 23: Paciente intervenido de aneurisma de aorta ascendente en situación hemodinámica inestable que en ecocardiografía observan derrame pericárdico con signos de constricción pericárdica.
En TC simple observamos derrame pericárdico (asteriscos) y líquido periaórtico con elevada atenuación del contenido sugestivo de material hemático (La visualización de una doble pared (flechas rojas y flechas narajas) sugiere la existencia de un hematoma mural en pared de la aorta. En nuestro caso teniendo en cuenta el antecedente quirúrgico nos sugiere que se trate de un hematoma periprotésico).
En AngioTC se objetiva punto de sangrado (flecha verde).
El paciente fue intervenido de urgencia, se objetivó hematoma periprotésico y derrame pericárdico secundario a fuga periprotésica en aorta ascendente.