Introducción
La HHT o Sd.
Rendu Osler Weber (ROW) es una enfermedad autosómica dominante,
caracterizada por una displasia vascular.
Su manifestación es multisistémica,
principalmente mucocutánea y en menor proporción,
afectación visceral.
La lesión vascular característica son las telangiectasias.
El diagnóstico se basa fundamentalmente en los criterios de CURACAO (2000) con la triada típica de epistaxis,
telangiectasias mucocutaneas o viscerales y el antecedente familiar,
teniendo que estar presentes al menos dos de ellos para el diagnóstico de este síndrome.
(Tabla 1).
La afectación multivisceral,
es más frecuente a nivel pulmonar,
aunque la participación hepática en los últimos estudios ha progresado de un 8-31% a un 32-78%.
La mayoría de estos pacientes están asintomáticos,
determinando sus malformaciones vasculares hepáticas en estadios clínicos y radiológicos muy avanzados.
Manifestaciones Radiológicas de la HHT a nivel hepático:
La afectación hepática en la HHT depende del espectro de malformaciones vasculares,
desde pequeñas a grandes fistulas arteriovenosas (FAV),
siendo las responsables de las alteraciones en el parénquima,
vasos y en el árbol biliar.
Aunque no se ha publicado la historia natural de éstos hallazgos,
únicamente causan una elevación de la gamma glutamil transpeptidasa (GGT) y/o de la fosfatasa alcalina y solo una minoría de estos pacientes se encuentran sintomáticos,
como con: fallo cardiaco (síntomas como disnea,
edema,
ascitis),
hipertensión portal (sangrado por varices esofágicas,
ascitis),
necrosis biliar o encefalopatía.
Los estudios por imagen han sido de utilidad para el cribado y el diagnóstico de dichas malformaciones,
desde las formas menos invasivas hasta las más invasivas,
como la ecografía y el doppler-color,
estudios trifásicos con la tomografía computarizada,
la resonancia magnética (RM) y angiografía mesentérica.
Los hallazgos radiológicos más frecuentes en el parénquima hepático de la HHT,
se encuentran descritas en la (Tabla 2).
1. Fistulas Arteriovenosas.
Dentro de los shunts intrahepáticos se describen tres tipos: arterioportal,
arteriosistémica y portosistémica,
siendo las dos primeras las más frecuentes en el HHT.
a.
Fístula Arterioportal
Consiste en una comunicación anormal entre la arteria hepática y la vena porta.
Generalmente se identifica en pacientes que han tenido traumas/biopsias o con tumores (hepatocarcinoma).
En la HHT puede presentarse como una manifestación aislada,
encontrándose el paciente asintomático (en este caso se tendría que valorar con la clínica del paciente).
Hallazgos de imagen
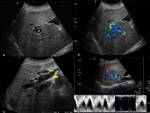
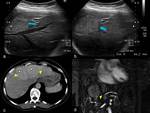
Ecografía: existe una hipervascularización intrahepática combinada con un curso tortuoso y una severa dilatación de la arteria hepática (mayor de 7 mm.) al igual que sus ramas,
visualizándose en ocasiones como múltiples estructuras tubulares de paredes ecogénicas dentro del parénquima hepático.
Con el Eco doppler-color se valora el patrón del flujo vascular (dirección,
turbulencia y velocidad),
en fístulas arteriovenosas (vena porta o venas sistémicas) la arteria hepática y sus ramas presentan un espectro de ondas con flujo de alta velocidad generando cierta turbulencia.
Las fistulas arterioportales causan pulsatilidad en el flujo portal en fase o una reversión continua.
Fig.
2.
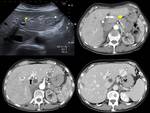
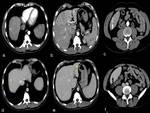
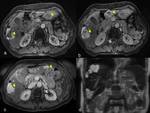
TC multifásico,
son indirectos al visualizar un realce precoz y prolongado de los vasos portales durante la fase arterial precoz.
Esta fase es esencial,
pues normalmente en una fase arterial precoz los vasos portales no están completamente rellenos de contraste,
por lo tanto no hay un realce o puede haber un ligero aumento de atenuación.
Siendo en la fase arterial tardía,
cuando las venas portales y algunas veces las venas suprahepáticas empiezan a realzar.
Fig.
3.
Fig.
4.
Fig.
5.
El aumento del diámetro de la arteria hepática es comúnmente causado por el incremento del flujo sanguíneo necesario para compensar la disminución del flujo portal (hepatópeto) y el descenso de la resistencia periférica.
Una vena porta dilatada (mayor de 13 mm.) frecuentemente se asocia a esplenomegalia y a la presencia de vasos colaterales,
debido a que en estos pacientes hay un incremento de la presión del flujo sanguíneo que proviene de la arteria hepática - vena porta.
Todo ello conlleva a un estado de hipertensión portal.
b. Fístula Arteriosistémica
Consiste en una comunicación anormal entre la arteria hepática y las venas suprahepáticas que típicamente están asociadas a patología benignas y a neoplasias.
Hallazgos de imagen
Eco doppler se visualiza un significado cambio en las ondas doppler de las venas hepáticas,
identificándose sólo en los estados muy severos de la enfermedad,
un flujo continuo y turbulento con una pérdida de las ondas trifásicas.
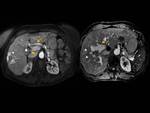
En TC multifásico/RM,
los hallazgos son indirectos,
se identifica un realce precoz de una o más venas suprahepáticas durante la fase arterial precoz.
Normalmente las venas hepáticas son evidentes en fase tardía,
pues empiezan a rellenarse de contraste observando una leve atenuación y se encuentran fuertemente realzadas solo en fase venosa,
hallazgos que pueden ser vistos también en estudios de resonancia magnética (RM).
Fig.
6.
Este tipo de fistulas promueven una comunicación vascular izquierda-derecha,
provocando un estado de hiperdinamia circulatoria y un fallo cardiaco congestivo.
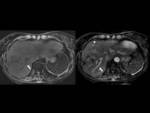
Estos hallazgos están muy frecuentemente asociados a otros signos de congestión hepática pasiva con un realce heterogéneo (patrón en mosaico) durante la fase arterial y un incremento de las dimensiones del hígado,
de predominio del lóbulo caudado e izquierdo.
Algunas veces puede acompañarse de ascitis y esplenomegalia,
pero no por hipertensión portal,
sino por estasis.
c. Fístula Portosistémica
Usualmente presentes en pacientes con cirrosis,
y solo en pocos casos de fístulas portosistémicas espontáneas intrahepáticas,
se han reportado en la literatura y son rara vez vistas en pacientes con HHT.
(Ver Fig.
de apartado de arteriografía).
2. HIPERPLASIA NODULAR FOCAL
Estos pacientes pueden presentar una actividad regenerativa hepatocelular difusa o parcial,
debido a la injuria tisular-isquémica,
conllevando a la hiperplasia nodular focal (HNF).
La prevalencia de HNF en pacientes con HTT es 100 veces mayor que el resto de la población.
La combinación de fibrosis,
nódulos de regeneración e hipertensión portal pueden dar como resultado la sospecha de un diagnostico erróneo de cirrosis (“Pseudocirrosis).
Fig.
7.
Es importante integrar la clínica y los hallazgos de imagen,
debido a que la biopsia o escisión no está indicada en estos pacientes por el riesgo de hemorragia.
3. LESIONES VASCULARES
Los desórdenes en los mecanismos de angiogénesis,
son muy frecuentes en esta entidad siendo los más comunes las telagiectasias y las grandes masas vasculares confluentes.
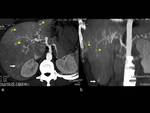
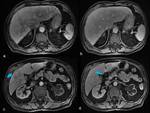
Telangiectasia: nódulos hipervasculares (menores de 1cms) localizadas en región subcapular en fase arterial y arterial tardía,
volviéndose isointesa con respecto al parénquima en fase venosa,
siendo más reconocidas en las reconstrucciones multiplanares y en imagen en proyección de máxima intensidad de pixeles (MIP).
Fig.
8.
Masas vasculares confluentes,
aparecen como grandes lagos vasculares con un realce precoz y persistente durante la fase arterial.
Se piensa que es debido a múltiples áreas de telangiectasias que coalescen o grandes fistulas visibles.
Fig.
9.
Debido al aspecto que esta lesión presenta en la TC,
es necesario realizar el diagnóstico diferencial con los hemangiomas.
El patrón de realce de las masas vasculares puede ser heterogéneo u homogéneo,
pero carece del patrón globular típico del hemangioma,
progresivo y centrípeto,
persistente en las fases portal y tardía.
Fig.
10.
Diferencia de atenuación transitoria: es un desorden en la perfusión hepática,
que se caracteriza por áreas de incremento de atenuación en fase arterial,
que en fase venosa portal son isodensas con respecto al parénquima.
Típicamente son periférica o subcapsular,
en forma de cuña con distribución lobar,
segmentaria o subsegmentaria.
La presencia de estas áreas nos deben sugerir fistulas arterioportales.
Fig.
11.
4. ÁRBOL BILIAR
La afección que produce es la colangitis necrotizante,
al estar los ductos biliares intrahepáticos suministrados por la arteria hepática, una malformación arteriovenosa puede conllevar a una isquemia en el ducto biliar y dar como resultado un daño biliar crónico y colestasis,
incrementando la fosfatasa alcalina y la GGT.
Una forma de evaluar la vía biliar es mediante ecografía,
observándose la dilatación de los conductos intrahepáticos como canales dilatados paralelos a una arteria hepática dilatada persistiendo el conducto biliar común normal o formación de biliomas.
Resonancia Magnética (RM)
Los hallazgos por RM son similares obtenidos por TC multifásico,
aunque existen pocos artículos publicados en la literatura,
a cerca de la afección hepática evidenciados en RM en esta enfermedad.
Usualmente utilizados en pacientes alérgicos a contrate iodado o evitar radiación.
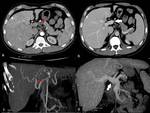
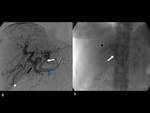
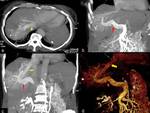
Angiografía
La angiografía debe realizarse tanto para evaluar con precisión las anormalidades de los vasos hepáticos y colaterales y,
si es necesario,
para determinar la necesidad de embolización transarterial (prevención de insuficiencia cardiaca/para disminuir la hipertensión portal) o previo al trasplante.
Fig.
12.
Fig.
13.