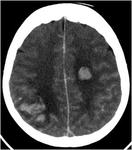
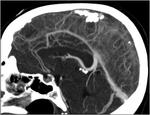
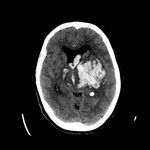
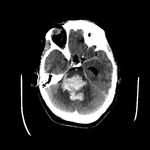
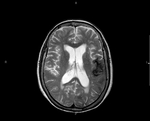
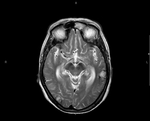
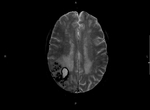
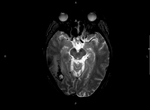
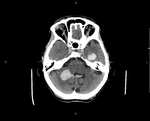
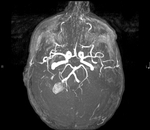
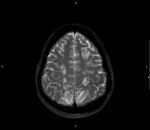
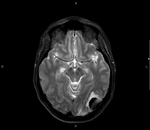
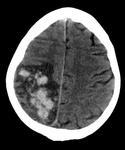
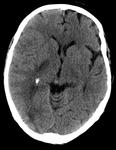
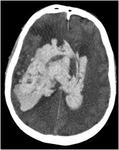
La existencia de hemorragias intracerebrales múltiples y simultáneas representan un 3% aproximadamente del total de hemorragias intracerebrales de origen no traumático.
Las entidades que debemos incluir en el diagnóstico diferencial producen este hallazgo por afectar bien la autorregulación cerebrovascular (debido a un aumento de presión como en las hemorragias hipertensivas,
trombosis venosa,
síndrome de encefalopatía reversible posterior… o debido a daño en los vasos tal y como sucede en la amiloidosis),
bien la coagulación sanguínea (ya sea iatrogénica o no).
La clínica típica,
común a todas las etiologías,
incluye: crisis,
déficit neurológico focal,
cefalea...
Se debe realizar un TC basal + angioTC en aquellos casos en los que se sospeche angiopatía subyacente.
En todo caso,
todos los pacientes deberían ser evaluados mediante RM,
incluyendo siempre secuencias potenciadas en susceptibilidad magnética como T2* o SWI.
Basándonos en los casos más representativos y originales vistos en nuestro hospital en los últimos 8 años,
en este trabajo hacemos un repaso a las causas de focos hemorrágicos múltiples y simultáneos intracerebrales:
TROMBOSIS VENOSA CEREBRAL
El 30-40% de los pacientes con trombosis venosa cerebral se presentan con hemorragia intracerebral.
* Localización típica de la hemorragia:
- Trombosis superficial: Hematomas lobares,
bilaterales y simétricos.
- Trombosis profunda: Tálamos bilaterales +/- hemorragia intraventricular.
* Otros hallazgos asociados en la imagen: Seno dural/vena adyacente trombosada (la RM potenciada en T2* y venografía-RM son las técnicas más sensibles para diagnosticar este hallazgo.
En TC: Seno hiperdenso o “signo del cordón” en el estudio sin contraste; “signo del delta vacío” en el estudio con contraste),
hipodensidad en el territorio venoso afectado (que no respeta los territorios arteriales) que se corresponde con edema o infarto.
* Etiología/factores predisponentes: Deshidratación,
gestación,
anticonceptivos,
procesos inflamatorios,
mutaciones en genes de la cascada de la coagulación…
HEMORRAGIA INTRACRANEAL HIPERTENSIVA
Es la causa más frecuente de hemorragia intracraneal única no traumática.
En un 1-5% de los casos su forma de presentación es en microsangrados subagudos/crónicos multifocales.
Si son múltiples hemorragias,
aunque menos frecuente,
pueden ser debido a cambios degenerativos por la hipertensión (lipohialinosis,
pseudoaneurismas…).
* Localización típica de la hemorragia: Territorio de las arterias perforantes (arterias que salen con un ángulo de 90º desde una arteria principal,
por lo que son más susceptibles a los efectos de la hipertensión): Estriadocapsular (60-65%,
arterias perforantes lenticuloestriadas del segmento M1 de la arteria cerebral media),
tálamos (15-25%,
perforantes talamoestriadas de los segmentos P1 y P2 de la arteria cerebral posterior),
puente-mesencéfalo (perforantes de la arteria basilar) y cerebelo (10%),
lobares (5%).
* Otros hallazgos asociados en la imagen: Extensión intraventricular,
efecto expansivo con herniación y/o hidrocefalia.
* Técnica de imagen: TC sin contraste.
Si se trata de hematomas atípicos o se acompaña de componente hemorrágico subaracnoideo completar estudio con angio-TC o angio-RM.
ANGIOPATÍA AMILOIDEA CEREBRAL
Es la causa más frecuente de hemorragia intracerebral no traumática en las personas ancianas y normotensas (15-20% de las hemorragias atraumáticas en mayores de 60 años).
* Localización típica de la hemorragia: Cortico-subcortical (unión sustancia gris-sustancia blanca).
Los lóbulos más frecuentemente afectados son los parietales y occipitales.
* Otros hallazgos asociados en la imagen: La hemorragia puede extenderse al espacio subaracnoideo o a ventrículos.
Atrofia panencefálica.
Edema vasogénico en las formas inflamatorias agudas (similar al encontrado en el síndrome de encefalopatía posterior reversible).
* Técnica por imagen: TC sin contraste como estudio inicial (sospecha de hemorragias).
Completar con RM potenciada en T2*,
donde la imagen típica son múltiples focos de hiposeñal que representan microsangrados (característicos de los casos de evolución crónica,
con demencia vascular).
El angio-TC es normal,
pero se usa para descartar otras causas.
* Etiología/factores predisponentes: Deposición extracelular de beta-amiloide,
que puede tener una predisposición genética,
o ser secundario (diálisis).
* Clínica: Similar a un infarto en las presentaciones agudas.
Demencia vascular en las formas crónicas.
NEOPLASIA (METÁSTASIS)
* Localización típica de la hemorragia: Unión cortico-subcortical (localización típica de las metástasis cerebrales),
más frecuentemente en los hemisferios,
en los territorios de “última pradera” arterial.
* Otros hallazgos asociados en la imagen: Lesiones que realzan con la administración de contraste y sin restricción en DWI
* Etiología/factores predisponentes: Neoplasia primaria de diseminación hematógena (pulmón,
mama,
melanoma,
riñón...),
neoplasia primaria de alto grado del SNC (GBM).
MALFORMACIONES ARTERIOVENOSAS
Suelen ser únicas,
pero en el caso de que sean múltiples hay que pensar en algún síndrome asociado (enfermedad Rendu-Osler-Weber,
síndrome CAMS…).
* Localización típica de la hemorragia: Supratentorial.
* Otros hallazgos asociados en la imagen: Vasos de morfología aberrante,
a veces calcificados,
con realce postcontraste.
* Etiología/factores predisponentes: Angiogénesis anormal,
se han encontrado algunos genes relacionados.
SÍNDROME DE ENCEFALOPATÍA POSTERIOR REVERSIBLE
* Localización típica de la hemorragia: Hemorragias petequiales corticosubcorticales o en ganglios basales.
* Otros hallazgos asociados en la imagen: Edema simétrico,
típico en territorio de la ACP (focos hipodensos no confluentes en lóbulos occipitales y parietales posteriores).
* Técnica por imagen: Si existe la sospecha clínica de esta entidad hay que realizar RM,
incluyendo secuencias con contraste y DWI.
* Etiología/factores predisponentes: Diversas etiologías que cursan con hipertensión como elemento común: HTA maligna,
preeclampsia/eclampsia,
toxicidad por drogas (quimioterapia),
inmunodeficiencias,
encefalopatías urémicas.
* Clínica: típicos síntomas visuales por afectación cortical bi-occipital.
VASCULITIS
Inflamación y necrosis no ateromatosa de los vasos cerebrales.
* Localización típica de la hemorragia: Variable.
* Otros hallazgos asociados en la imagen: Múltiples focos de isquemia en ganglios basales y subcorticales,
vasos cerebrales de morfología irregular con estenosis y dilataciones anormales.
* Técnica de imagen: Angio-TC/angio-MR útiles en el screening,
pero si son negativos se realizará arteriografía cerebral.
* Etiología/factores predisponentes: Primaria o secundaria a drogas,
agentes infecciosos (bacterias,
TBC,
Aspergillus…).
MICROANGIOPATÍAS TROMBÓTICAS (SHU/PTT)
Patología de obstrucción microvascular debido a agregación plaquetaria+trombocitopenia+CID.
* Infartos isquémicos y hemorrágicos multifocales (en corteza y sustancia blanca subcortical).
* Otros hallazgos asociados en la imagen: Hiperintensidades o hallazgos similares a los descritos en el PRES.
* Etiología/factores predisponentes: Puede relacionarse con antecedente de infecciones gastrointestinales,
neumonía...
ANTICOAGULANTES (Iatrogénico):
* Localización típica de la hemorragia: Cerebelo,
aunque estadísticas recientes dan una frecuencia similar a las de localización supratentorial.
* Otros hallazgos asociados en la imagen: Hematoma creciente,
con niveles líquido-líquido frecuentes.
Menos frecuentemente se pueden producir hematomas subdurales.
* Técnica de imagen: TC sin contraste.
* Etiología/factores predisponentes: Tratamiento anticoagulante.