El hilio hepático,
situado en la cara inferior del hígado,
es la zona de entrada de la vena porta y la arteria hepática y de salida del conducto biliar.
La vena porta es la estructura de mayor calibre y se sitúa de forma normal por detrás del conducto biliar común y colédoco (anterior,
a la derecha) y de la arteria hepática propia (anterior,
a la izquierda).
VENA PORTA:
Toda la sangre del tracto gastrointestinal abdominal (incluyendo la porción inferior esofágica y excluyendo el canal anal),
bazo,
páncreas y vesícula biliar,
se recoge en el hígado a través del sistema venoso porta.
La vena porta está formada por la unión de la vena mesentérica superior y la vena esplénica,
por detrás del cuello del páncreas.
Se dirige a la derecha,
cruza por detrás de la primera porción del duodeno y sigue por el borde libre del omento menor hacia el hilio hepático.
A nivel del hilio hepático,
la vena porta (principal) se divide en dos ramas: rama derecha portal (porta derecha),
corta y gruesa,
que se divide a su vez en una rama anterior y otra posterior; y rama izquierda portal (porta izquierda),
larga y delgada,
que termina unida al ligamento redondo y a su prolongación,
el ligamento venoso.
En el interior del hígado,
la porta se ramifica según la misma distribución que la arteria hepática.
Hay multitud de variantes de la normalidad en la vena porta,
algunas de las más frecuentes son: la trifurcación portal ( Fig. 1 la más común),
la salida de la rama anterior derecha de la vena portal izquierda,
y la salida de la rama posterior derecha de la porta principal.
Entre las anomalías congénitas,
la agenesia de las ramas portales principales (vena porta derecha o izquierda),
es lo más frecuente.
La vena porta prepancreática (asociada a situs inversus y otras malformaciones),
la doble vena porta,
y la agenesia de la vena porta principal,
son otras variantes anómalas congénitas con las que podemos encontrarnos.
Existen otras múltiples anomalías de la vena porta,
algunas de las cuales trataremos a continuación:
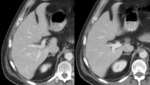
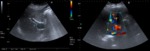
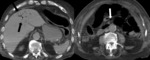
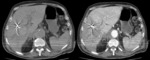
La transformación cavernomatosa de la vena porta Fig. 2 Fig. 3 consiste en la sustitución de la vena porta normal por una maraña de múltiples venas colaterales tortuosas en el hilio hepático que actúan como colaterales portoportales.
Ocurre en casos de estenosis u oclusión portal,
lo más frecuentemente por una trombosis Fig. 2 .
Ramas dilatadas biliares y gástricas de la vena porta,
y la recanalización parcial del trombo conforman la cavernomatosis portal.
Estas venas suelen ser insuficientes,
por lo que a menudo coexisten signos de hipertensión portal.
En el TC con contraste,
característicamente se identifica como una masa globulosa de venas en el hilio hepático Fig. 2 .
Durante la fase arterial,
es común ver en el hígado áreas parcheadas periféricas de alta atenuación (alteración de perfusión hepática) debido a que las regiones centrales del hígado se encuentran mejor irrigadas por la cavernomatosis portal que las regiones periféricas,
y por tanto,
de manera compensatoria,
se desarrolla un aumento de flujo arterial periférico.
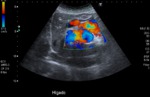
En la ecografía Doppler Fig. 3 ,
veremos un flujo hepatópeto pero sin las características de flujo ondulatorio portal normal en el Doppler espectral (no observaremos ondulación de la onda con la respiración).
Igualmente,
podremos detectar un flujo arterial prominente.
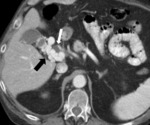
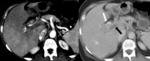
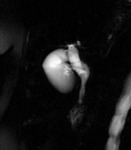
Los aneurismas de la vena porta Fig. 4 Fig. 5 son poco frecuentes,
representan aproximadamente el 3% de los aneurismas del sistema venoso.
La mayoría de los aneurismas de vena porta se detectan en pacientes con hígado sano,
aunque en algunas ocasiones la hipertensión portal podría favorecer el desarrollo de los mismos.
Por ello,
se han propuesto causas congénitas (p.e.
por debilidad inherente de la pared vascular portal) y adquiridas (en pacientes con hipertensión portal o antecedentes de pancreatitis necrotizante,
traumatismo o cirugía abdominal).
Durante el seguimiento radiológico a lo largo del tiempo,
los aneurismas portales suelen mostrar estabilidad.
Los lugares más comunes son la confluencia venosa esplenomesentérica,
la vena porta principal Fig. 4 ,
y las ramas de la vena porta intrahepática en los sitios de bifurcación.
Puede haber otras localizaciones de aneurismas en el sistema venoso portal,
menos frecuentes.
Un aneurisma de la vena porta se considera presente si el diámetro del vaso es significativamente mayor en ese punto que en el resto de la vena,
especialmente cuando la morfología es sacular Fig. 4 o fusiforme.
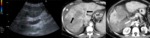
La mayoría de los aneurismas sistema venoso portal son asintomáticos y no demuestran un aumento significativo de tamaño durante el seguimiento Fig. 5 .
Las posibles complicaciones son numerosas: dolor abdominal; hipertensión portal; ruptura; trombosis (y a veces embolia distal); compresión de la vía biliar (ictericia,
colestasis,
colelitiasis),
y compresión del duodeno.
La ecografía Doppler color Fig. 5 es la técnica de diagnóstico más útil y pueden no ser necesarias otras técnicas de imagen.
Si el aneurisma se detecta de forma incidental,
la conducta a seguir es la vigilancia radiológica.
El tratamiento (cirugía profiláctica o aneurismorrafia) puede estar indicado en casos de crecimiento del aneurisma o de desarrollo de complicaciones.
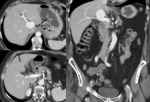
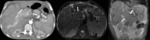
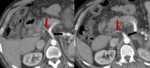
La trombosis de la vena porta puede ocurrir en diversos contextos clínicos,
siendo el más frecuente la cirrosis hepática Fig. 7 Fig. 8 .
Otras causas pueden ser infecciosas,
neoplásicas,
estados de hipercoagulabilidad Fig. 6 …
La ecografía Doppler color es la herramienta más útil para su diagnóstico Fig. 7 y también puede ser útil para diferenciar la trombosis benigna de la tumoral.
El TC sin contraste puede mostrar una hiperdensidad focal en la vena porta y dilatación de la misma cuando la trombosis es aguda.
Las trombosis crónicas pueden manifestarse con calcificaciones lineales dentro del trombo.
El TC con contraste demuestra un defecto de repleción parcial o total ocluyendo la luz del vaso Fig. 6 Fig. 7 .
También podremos ver en ocasiones signos indirectos de trombosis venosa portal,
como la transformación cavernomatosa o colaterales portosistémicas.
Hay que tener en cuenta que,
en condiciones normales,
durante la fase arterial,
en la vena porta principal hay una mezcla de flujo sanguíneo con contraste (desde la vena esplénica) y sin él (desde la vena mesentérica superior),
que puede dar lugar a una imagen de “pseudotrombo”.
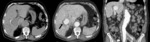
La distinción entre trombo benigno y trombo tumoral en pacientes con carcinoma hepatocelular es difícil. El realce “entreverado” (estriado) del trombo durante la fase arterial sugiere invasión de la vena porta y trombosis tumoral Fig. 7 Fig. 8 .
Además,
la trombosis neoplásica produce una dilatación expansiva de la vena porta,
y en la RM se manifiesta con una señal intermedia-alta en las secuencias potenciadas en T2 Fig. 8 .
Puede haber dos tipos de alteraciones de la perfusión hepática en las trombosis portales: hiperatenuación transitoria hepática (aumento de atenuación en los segmentos pobremente perfundidos por la vena porta debido a un aumento del flujo arterial Fig. 6 ) y disminución del realce durante la fase portal.
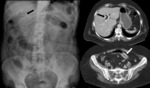
La presencia de gas en el sistema venoso portal clásicamente se relaciona con la isquemia mesentérica Fig. 9 en adultos o la enterocolitis necrotizante en niños,
ambas patologías con una elevada tasa de mortalidad.
Actualmente,
gracias al aumento de sensibilidad del TC,
están aceptadas otra multitud de causas de aire en porta: pancreatitis necrotizante,
abscesos abdominales,
obstrucción intestinal…
La radiografía simple de abdomen puede mostrar imágenes lineales de baja densidad en la periferia del hígado,
aunque con muy baja sensibilidad.
En el TC,
el gas en vena porta se manifiesta como imágenes lineales ramificadas con densidad aire que pueden llegar a alcanzar la cápsula en la periferia del hígado Fig. 9 .
El gas tiene mayor tendencia a acumularse en los radicales portales intrahepáticos izquierdos (debido a su localización más ventral).
Igualmente,
podremos ver aire en ramas de las venas mesentéricas Fig. 9 .
Se debe diferenciar el gas portal intrahepático de la aerobilia Fig. 17 .
Esta última,
por el contrario,
es aire de distribución central,
alrededor del hilio hepático,
y respeta los 2 cm más periféricos del hígado hasta la cápsula hepática.
ARTERIA HEPÁTICA:
La arteria hepática tiene una anatomía variable.
En su forma “clásica” (únicamente en el 55% de la población),
las arterias hepáticas derecha (AHD) e izquierda (AHI) se ramifican a partir de una verdadera arteria hepática común,
la cual se origina del tronco celíaco (la arteria hepática común pasa a llamarse arteria hepática propia tras la salida de la arteria gastroduodenal).
En el 11% de individuos,
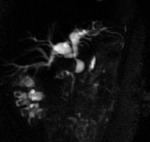
la AHD surge de la arteria mesentérica superior Fig. 10 .
En el 10%,
la AHI es rama de la arteria gástrica izquierda.
En cuanto a la patología de la arteria hepática,
podemos encontrar trombosis y estenosis (principalmente en hígados trasplantados) o aneurismas.
La trombosis de la arteria hepática es una importante causa de morbimortalidad en pacientes sometidos a un trasplante hepático (siendo la complicación vascular más común en estos pacientes).
El diagnóstico se realiza con la ecografía Doppler color,
que demostrará una ausencia de flujo en la arteria hepática.
En TC o RM,
veríamos una falta de realce arterial.
En consecuencia,
podemos tener infartos hepáticos y complicaciones biliares secundarias (necrosis biliar,
fugas…).
La estenosis de la arteria hepática suele ocurrir a nivel de la anastomosis en el paciente trasplantado.
Entre las complicaciones,
trombosis arterial,
isquemia biliar,
pérdida del injerto hepático… El diagnóstico se establece por la onda espectral en la ecografía Doppler,
que muestra una morfología parvus tardus en la arteria distal a la estenosis.
Los aneurismas de arteria hepática son el segundo tipo más frecuente de aneurismas arteriales viscerales no traumáticos (después de los aneurismas de arteria esplénica),
constituyendo un 20%.
Pueden afectar a la arteria hepática común,
arteria hepática propia,
o a las ramas arteriales intrahepáticas.
Es mucho más frecuente la afectación de arterias extrahepáticas,
fundamentalmente la arteria hepática común.
En menor frecuencia se afecta la AHD Fig. 11 ,
y más raramente la AHI.
Actualmente,
la principal causa de aneurismas hepáticos es la ateroesclerosis.
La mayoría de aneurismas de arteria hepática se descubren de forma incidental Fig. 11 .
Los pacientes suelen estar asintomáticos,
aunque en ocasiones pueden presentar dolor en cuadrante superior derecho del abdomen,
hemorragia gastrointestinal,
o ictericia obstructiva.
La ruptura del aneurisma puede dar hemobilia o hemoperitoneo,
y provocar la muerte.
Calcificaciones curvilíneas del aneurisma Fig. 11 pueden llegar a ser visibles en la radiografía simple de abdomen.
El TC con contraste es la técnica de elección para su identificación (evaginación arterial que se rellena de contraste Fig. 11 ).
La angiografía convencional se utiliza tanto para diagnóstico como para tratamiento Fig. 12 .
El tratamiento de estos aneurismas está indicado si el diámetro supera los 2 cm Fig. 11 Fig. 12 o si el paciente tiene síntomas.
Los aneurismas intrahepáticos se suelen tratar con embolización con coils Fig. 12 Fig. 13 (que suele ser bien tolerado debido al aporte sanguíneo dual del hígado también por la vena porta).
Los aneurismas extrahepáticos se pueden tratar con cirugía abierta (lo más frecuente),
o mediante tratamiento endovascular.
VÍA BILIAR:
La anatomía biliar clásica únicamente aparece en el 58% de la población.
Consiste en un conducto hepático derecho que drena el lóbulo derecho y un conducto hepático izquierdo que drena el lóbulo izquierdo del hígado.
La unión de éstos,
da lugar al conducto hepático común.
El conducto cístico drena en al conducto hepático común lateralmente.
Los quistes de colédoco Fig. 15 Fig. 16 son una anomalía congénita rara,
caracterizada por dilataciones quísticas del árbol biliar,
extra y/o intrahepático.
Son más frecuentes en mujeres.
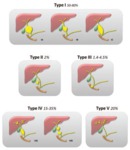
Todani describió cinco tipos de quistes de colédoco Fig. 14 .
El quiste tipo I,
dilatación del conducto biliar común sin dilatación biliar intrahepática Fig. 15 ,
es el más común.
La clínica es inespecífica,
lo más frecuente es el dolor abdominal.
La colangio-RM Fig. 15 Fig. 16 permite una mejor evaluación de la anatomía biliar.
Entre las complicaciones asociadas a los quistes de colédoco,
puede haber colangitis,
colecistitis,
estenosis biliar,
pancreatitis aguda y degeneración maligna.
El colangiocarcinoma hiliar o tumor de Klatskin se origina en la confluencia de los conductos hepáticos derecho e izquierdo,
a nivel del hilio hepático,
y es el la neoplasia maligna más frecuente de la vía biliar.
En cuanto a las estenosis benignas de la vía biliar,
la causa más frecuente es la iatrogenia relacionada con colecistectomía o trasplante hepático.
La presencia de aire en el árbol biliar (aerobilia) es un hallazgo anómalo,
cuya causa más frecuente es la iatrogenia (p.e.
por esfinterotomía).
Otras causas menos comunes,
puede ser una fístula colecistoduodenal como ocurre en el caso del ilio biliar Fig. 17 .