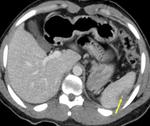
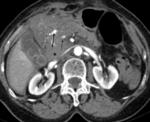
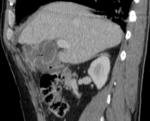
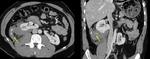
A principios del siglo XX,
el manejo quirúrgico de inicio era el estándar de referencia en el manejo del trauma penetrante por arma blanca en la región toracoabdominal.
En la segunda mitad del siglo XX, hubo un cambio en esta tendencia con una apuesta por el manejo conservador como manejo inicial en el trauma penetrante.
Un ejemplo de dicha tendencia fue Shaftan y colaboradores,
quienes en el año 1960 abogaron por el manejo basado en la observación y el tratamiento expectante en lugar de la laparotomía en el manejo del trauma penetrante.
Este entusiasmo fue en gran parte motivado por una alta incidencia de laparotomías negativas ó no terapéuticas que conllevaban riesgos para el paciente.
Aunque está establecido que las laparotomías innecesarias deben ser evitadas en la medida de lo posible,
hay que realizar un análisis del balance riesgo-beneficio para que las lesiones del paciente no pasen desapercibidas.
De acuerdo a la literatura,
hay 3 indicaciones claras para realizar una laparotomía terapéutica de entrada en el trauma penetrante abdominal:
A) Inestabilidad hemodinámica
B) Evisceración
C) Signos clínicos y exploratorios de peritonitis
Si bien la primera de ellas es una indicación claramente reafirmada; las otras dos entidades están más que discutidas,
dejando en manos del hospital y de los profesionales que en él trabajan la potestad de decidir el manejo de dichos pacientes.
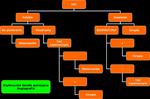
Figura 1
Al paciente con inestabilidad hemodinámica al ingreso,
debe realizársele una laparotomía exploradora de entrada como manejo inicial ó bien una ECOFAST.
Un valor positivo en la exploración ecográfica será suficiente para indicar la cirugía inmediata mientras que un valor negativo en dicha prueba de imagen,
deberá ser complementado con otras pruebas.
A los pacientes estables con heridas penetrantes,
se les realizará una prueba de imagen (TCMD) ó laparoscopia dependiendo de la sospecha diagnóstica.
La exploración de la herida quirúrgica está discutida en la literatura debido a su baja sensibilidad y especificidad.
La angiografía sólo se realizará en determinados casos.
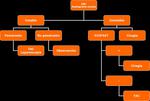
Figura 2
Las heridas penetrantes en región torácica en nuestro país son menos frecuentes pero no por ello menos importantes a la hora de decidir su manejo.
Los pacientes con signos clínicos de inestabilidad hemodinámica,
los pacientes con neumotórax masivo,
hemotórax masivo ó con taponamiento cardíaco son considerados como inestables y se les realiza una toratocomía de entrada ó bien una ECOFAST.
Un valor positivo en la exploración ecográfica será suficiente para indicar la cirugía inmediata mientras que un valor negativo en dicha prueba de imagen,
debe ser complementado con otras pruebas complementarias,
en este caso la TCMD.
A los pacientes estables con herida penetrante torácica,
se les realiza una prueba de imagen,
preferentemente TCMD,
dependiendo de la sospecha diagnóstica.
La angiografía sólo se realiza en determinados casos.
La exploración de la herida quirúrgica no está aprobada en región torácica.
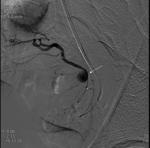
Pruebas de imagen disponibles
Angiografía por sustracción digital (DSA)
La angiografía por sustracción digital y la embolización son una técnica efectiva para el control del sangrado después del trauma contuso en el hígado o en la pelvis.
Sin embargo,
el papel en el trauma penetrante está controvertido en el momento actual.
Tiene un papel seguro y efectivo en un número pequeño de pacientes seleccionados con las siguientes características:
A) control del sangrado cuando la cirugía ha sido ineficaz
B) control de complicaciones vasculares tardías cuando la reoperación no es deseable
Sin embargo,
la mayoría de los estudios son antiguos y pertenecen a la era de los años 90 por lo que las recomendaciones de hoy en día parecen estar orientadas a controlar el sangrado activo,
los pseudoaneurismas ó la presencia de fístulas arteriovenosas.
En los últimos años,
Felipe Munera y colaboradores han enunciado la TC corporal total tanto en trauma penetrante como en trauma contuso como una alternativa no invasiva a la arteriografía.
La realización de una u otra prueba depende de indicaciones específicas y del protocolo del centro hospitalario.
Figura 3
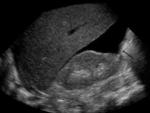
ECOFAST
La exploración ecográfica FAST supone una alternativa a la PLP en pacientes inestables.
Es una prueba accesible,
fácil de realizar,
no invasiva y que no supone radiación para el paciente.
Puede ser realizada por el radiólogo ó por el especialista de la UCI dependiendo del centro hospitalario.
En nuestro centro,
es el radiólogo quien lleva a cabo esta exploración.
El protocolo habitual incluye la exploración de los espacios pericárdico,
perihepático,
periesplénico,
Morrison ó hepatorrenal y pelvis.
Un resultado positivo (visualización de líquido libre en dichas localizaciones) es sugestivo de hemopericardio y/o hemoperitoneo (dependiendo de la localización) en pacientes inestables.
Un resultado negativo en el FAST no es del todo concluyente; debido a la baja especificidad de la prueba; por lo que debe ser confirmado con la realización de pruebas de imagen complementarias (TCMD).
Los datos actuales de recomendación general del uso del ECOFAST en la población general son controvertidos.
Se requieren más estudios prospectivos.
Lo que sí podemos decir es que el ECOFAST tiene menos precisión en el trauma penetrante que en el trauma contuso y que presenta unos valores aproximados de sensibilidad y especificidad del 46% y 90%.
y de valor predictivo positivo y valor predictivo negativo de 90% y 54% respectivamente. La sensibilidad de la exploración aumenta si la ecografía es repetida pasados 20-30 minutos desde la primera exploración.
Dicha técnica presenta importantes limitaciones en la evaluación del líquido libre retroperitoneal y en la evaluación de la perforación de víscera hueca.
De igual forma,
el ECOFAST tiene precisión limitada en la evaluación de lesiones de vísceras sólidas intraabdominales.
Figura 4
TCMD
Los continuos avances en la tecnología han hecho a la TCMD una herramienta indispensable en la evaluación de pacientes con trauma penetrante hemodinámicamente estables,
que no tienen indicación para laparotomía exploradora y que son candidatos a tratamiento conservador.
La TCMD es útil para conocer la trayectoria de la herida penetrante y planificar el tipo de intervención en caso de que fuera necesaria.
Los criterios de actuación,
de acuerdo a las guías protocolizadas internacionales,
se basan en la escala AAST,
que divide las lesiones de vísceras sólidas y huecas torácicas e intraabdominales en 5-6 estadíos.
Por ejemplo; el sangrado activo arterial,
la perforación de víscera hueca o el daño diafragmático suponen indicaciones quirúrgicas urgentes.
El protocolo más aceptado en la literatura incluye una exploración con triple contraste (IV,
oral y rectal).
Sin embargo,
otros estudios abogan por una exploración inicial únicamente con la administración de CIV,
reservando la adición de contraste oral para los casos en los que el cirujano sospeche perforación de víscera hueca.
En nuestro centro hospitalario,
realizamos una fase para la opacificación de los vasos mediastínicos a los 30 segundos de la inyección del contraste y una fase venosa portal abdominal a los 70 segundos,
reservando la adición de fases tardías a los 3-5 minutos dependiendo de los hallazgos visualizados en la exploración inicial.
Los valores de sensibilidad,
especificidad y precisión global descritos en la literatura para la TCMD son 94 %, 95 % y 95 % respectivamente.
Los problemas de la TCMD en la detección de la ruptura diafragmática descritos con anterioridad han sido parcialmente solucionados gracias a las reconstrucciones multiplanares y volumétricas de los equipos actuales.
Figura 5
Laparoscopia
Esta exploración tiene la ventaja de ser una prueba diagnóstica y terapéutica al mismo tiempo.
Sin embargo,
presenta grandes desventajas,
como la mala visualización de lesiones en hígado,
pancreas,
duodeno,
uréteres y vejiga.
Otros aspectos negativos de la utilización de esta técnica residen en su elevado coste,
su invasibilidad y la necesidad de utilización de anestesia general.
Su indicación principal reside en aquellos pacientes estables con trauma penetrante en región toracoabdominal izquierda en los que hay sospecha de ruptura diafragmática y la TCMD no es concluyente
Figura 6
Exploración de la herida quirúrgica
La exploración de la herida quirúrgica es un método fiable en la detección de daño significativo despuésde sufrir un trauma penetrante en el abdomen siempre y cuando sea realizado por personal experto y preferentemente por el mismo equipo.
Si la herida alcanza el peritoneo,
el paciente es dirigido a quirófano.
Si la herida no alcanza el peritoneo,
el paciente pasa a observación.
En nuestro centro hospitalario,
esta modalidad diagnóstica no se realiza de rutina y dicha información corresponder a literatura americana y anglosajona,
puesto que ahorra costes innecesarios.
La indicación de la exploración de la herida quirúrgica está desestimada en región torácica.
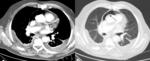
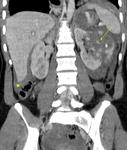
Hallazgos en TCMD en trauma penetrante.
Lo que el radiólogo debe reconocer
Lesiones torácicas
Las lesiones torácicas por trauma penetrante se presentan aproximadamente en un 88% de los casos.
La radiografía simple de tórax en proyección anteroposterior es la primera exploración a realizar.
La mayor sensibilidad de la radiografía se muestra cuando la exploración se realiza a las 4-6 horas del traumatismo.
El62% de los pacientes son asintomáticos.
Las complicaciones se producen aproximadamente a los 2-5 días del día de la lesión inicial,
en aproximadamente el 8-12% de los casos.
Una radiografía de tórax sin hallazgos específicos es indicación de scanner toracoabdominal,
en el que se pueden encontrar los siguientes hallazgos:
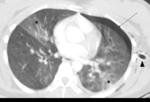
Neumotórax: supone el hallazgo más frecuente.
Su localización preferente es la cara apicolateral.
Se diagnostica mediante radiografía de tórax y TCMD. El manejo de esta patología depende del grado de neumotórax y del compromiso respiratorio del paciente.
Un neumotórax con ocupación de > 20-30% ó un neumotórax de < 20-30% con compromiso respiratorio es indicación de colocación de tubo de DET.
Un neumotórax a tensión ó un débito masivo por el DET son indicaciones de toracotomía urgente.
El radiólogo debe estar familiarizado con los signos radiológicos del neumotórax y aportar en el informe la localización y el porcentaje del mismo.
Figura 7
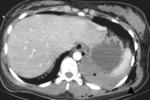
Hemotórax: supone el segundo hallazgo radiológico más frecuente en la TCMD torácica.
Radiológicamente se visualiza como líquido pleural de alta densidad (> 20 UH). Su tratamiento es el DET.
Las indicaciones de toracotomía urgente son:
- A) >1500 ml de sangre en cavidad pleural
- B) hemorragia continuada por el tubo de drenaje de 500 ml/h
- C) gran cantidad de sangre coagulada en el líquido pleural
Figura 8
Derrame pleural biliar: supone una forma rara de derrame pleural,
frecuentemente ocasionado por la formación de una fístula biliopleural.
Quilotórax: se produce por la interrupción del conducto torácico,
generalmente en mediastino superior.
Su detección es indicación de cirugía urgente.
Contusión pulmonar: supone un daño directo al intersticio y a los alvéolos que ocurre en el trayecto de la herida.
Se produce disrupción de los pequeños vasos y un daño a la membrana alveolar y capilar produciendo hemorragia que a las 1-2 horas deviene en edema intersticial que alcanza su máximo a las 24 horas después de la lesión.
Radiológicamente se observa un patrón alveolar unilateral o bilateral,
parcheado ó difuso,
periférico,
no segmentario y de distribución geográfica.
No es frecuente encontrar broncograma aéreo.
La lesión aparece en el momento del trauma,
comienza su resolución a las 48-72 horas del trauma y desaparece completamente a los 10-14 días después de la lesión (diagnóstico diferencial con neumonía,
que aparece a los 3-5 días después del traumatismo).
El tratamiento es conservador.
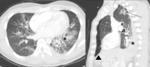
Laceración pulmonar: se originan por una ruptura del parénquima pulmonar con formación de una cavidad.
A pesar de que son lesiones lineales,
tienen una apariencia redondeada u oval,
por las fuerzas elásticas del parénquima pulmonar.
Pueden contener aire (neumatocele) ó aire y sangre (neumatohematocele).
Se resuelven lentamente en un periodo de 3-5 semanas,
a diferencia de las contusiones.
Suelen ser benignas pero se pueden abscesificar ó dar lugar a una fístula broncopleural como complicaciones.
El tratamiento es conservador.
Figura 9
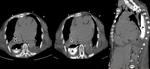
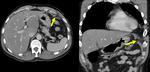
Lesiones cardíacas y paracardíacas: los pacientes con heridas penetrantes en localización yuxtacardíaca tienen más probabilidades de presentar este tipo de lesiones cuya mortalidad aproximada es del 60-80%.
Por orden de afectación,
el VD es el más comúnmente afectado seguido del VI,
la AD y la AI.
La clínica es de inestabilidad hemodinámica.
La ecocardiografía y en segunda instancia la TCMD son las modalidades diagnósticas de elección.
Los hallazgos en la TCMD de lesión cardíaca son el defecto miocárdico ó pericárdico,
el hemopericardio,
el neumopericardio ó el desgarro pericárdico.
El taponamiento cardíaco supone un concepto preferentemente clínico y hemodinámico que sólo se manifiesta en la TCMD por la presencia de derrame pericárdico de menor ó mayor cuantía.
El tratamiento es la toracotomía urgente.
Figura 10
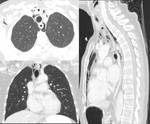
Lesiones traqueobronquiales:suponen un 2.8-5.4 % de las autopsias en pacientes fallecidos por trauma penetrante.
La localización más frecuente es la tráquea cervical anterior,
lesionando los anillos y la porción ligamentosa entre los cartílagos traqueales
Suelen pasar desapercibidas en la TCMD.
Los hallazgos incluyen diámetro traqueal >2.8 cm,
herniación de gas fuera de las paredes de la tráquea,
deformidad de anillos cartilaginosos,
discontinuidad de la pared de la vía respiratoria y fístula traqueo y broncopleural.
El hallazgo principal en la radiografía de tórax es el neumomediastino.
La técnica diagnóstica de elección es la broncoscopia.
El tratamiento es quirúrgico.
Figura 11
Lesiones esofágicas: 10-19% de las perforaciones esofágicas son debidas a herida penetrante por lo que cualquier traumatismo penetrante requiere la exclusión definitiva de una lesión esofágica.
Las perforaciones esofágicas se producen sobretodo en la región anterior del esófago cervical,
y al igual que las lesiones traqueales,
suelen pasar frecuentemente desapercibidas.
Los síntomas incluyen dolor torácico,
fiebre,
disnea y crepitantes.
Los hallazgos en TCMD incluyen burbujas de aire en el mediastino adyacente al esófago,
engrosamiento de la pared esofágica,
defecto de la pared esofágica y extravasación al mediastino de contraste.
En la radiografía de tórax,
el enfisema cervical,
el neumomediastino y el derrame pleural izquierdo son los hallazgos encontrados.
El tratamiento es quirúrgico.
Figuras 12 y 13
Lesiones abdominales
La región toracoabdominal es definida quirúrgicamente mediante 5 espacios: la región toracoabdominal,
el abdomen,
el flanco,
la espalda y la pelvis.
El 64% de las TCMD de los pacientes con herida por trauma penetrante no presentan signos de afectación peritoneal mientras que el 34% de dichos pacientes sí que los presentan.
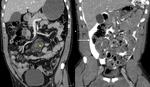
Los signos TCMD de irritación peritoneal son: perforación de víscera hueca,
afectación mesentérica,
hemoperitoneo,
neumoperitoneo,
afectación vascular ó daño de víscera sólida intraabdominal.
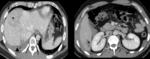
Lesiones de vísceras sólidas abdominales
El hígado es el órgano más afectado y después el bazo.
La escala AAST indica el manejo conservador o quirúrgico.
De acuerdo a esta clasificación,
las lesiones en vísceras sólidas en estadios I-III indican un manejo conservador.
Las lesiones grado IV son campo de controversia y la actuación depende del protocolo adquirido por cada centro hospitalario.
Las lesiones grado V y VI suponen laparotomía urgente.
Excede el objetivo de esta presentación electrónica y del radiólogo de urgencias la enumeración de los diferentes criterios para considerar los grados AAST en las diferentes vísceras sólidas intraabdominales lesionadas.
Sin embargo,
el radiólogo debe de estar familiarizado con ciertos hallazgos que sí pueden producir un cambio en el manejo conservador ó quirúrgico del paciente de entrada.
Las lesiones que el radiólogo debe saber diferenciar son las siguientes:
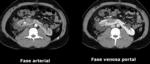
Laceración de órgano sólido: supone un daño hemorrágico de un órgano sólido por una lesión,
en este caso penetrante.
Radiológicamente se visualiza como una lesión hiperdensa con respecto al parénquima del órgano subyacente en TCMD sin CIV que se vuelve hipodensa con respecto al órgano en TCMD con CIV .
Presenta una morfología lineal.
La presencia de estas lesiones,
en ausencia de lesión vascular,
corresponden a un estadio I-III de la clasificación AAST y por tanto,
requieren manejo conservador del paciente.
La presencia de sangrado activo asociado indica un manejo inequívocamente quirúrgico del paciente.
Hematoma intraparenquimatoso ó contusión de órgano sólido: supone un daño hemorrágico de mayor cuantía en un órgano sólido.
Radiológicamente comparte semiología con la laceración.
Sin embargo,
la morfología es diferente.
La contusión tiene bordes mal delimitados y no tiene lineal.
En función de la extensión de la afectación parenquimatosa y del órgano al que afecte,
la clasificaremos en lesión grado II,
III,
IV ó V.
Figuras 14-19
Lesiones vasculares
La identificación de lesión vascular,
frecuentemente asociada a las lesiones descritas anteriormente,
además de suponer un reto para el radiólogo de urgencias,
es de capital importancia para decidir el manejo ulterior del paciente.
La visualización de lesión vascular clasifica al paciente en estadio IV-V-VI AAST y supone no sólo un manejo quirúrgico (urgente ó diferido) sino en muchos casos,
la necesidad de realización de una arteriografía previa.
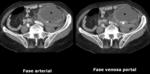
Existen 3 tipos principales de lesiones vasculares: el sangrado activo,
el sangrado contenido ó pseudoaneurisma y la laceración vascular.
A) Sangrado activo ó blush arterial: se visualiza como una extravasación de contraste en fase arterial de morfologia lineal con similar atenuación a los vasos cercanos y en fases tardías difunde a un área mal definida con densitometria similar.
El tratamiento es quirúrgico ó mediante embolización,
dependiendo del territorio vascular afectado y de la situación hemodinámica del paciente.
Figura 20
B) Pseudoaneurisma: área bien circunscrita con atenuación similar a la de las arterias.
Puede estar rodeada por parénquima del órgano adyacente ó por hematoma.
En fase tardía esta lesión disminuye su densidad y se hace isodensa ó levemente hipodensa con respecto al parénquima del órgano adyacente.
Fisiopatologicamente supone una lesión de la íntima con hemorragia contenida por la adventicia ó por los tejidos perivasculares.
El tratamiento es mediante embolización.
Figura 21
C) Laceración vascular: se visualiza como un defecto de repleción en el recorrido arterial.
El tratamiento es quirúrgico urgente.
Figura 22
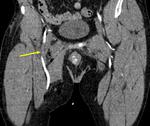
Lesiones intestinales y daño mesentérico.
Suponen respectivamente el 37 y el 29% de los casos de irritación peritoneal.
Las lesiones intestinales tienen predilección en su localización por el estómago y el intestino delgado.
El tratamiento es quirúrgico de entrada.
Los hallazgos radiológicos en TCMD sugerentes de lesión intestinal y/o mesentérica son: neumoperitoneo,
líquido libre intraperitoneal,
herida penetrante que se extiende hasta la pared intestinal,
engrosamiento focal ó discontinuidad de la pared intestinal,
hematoma mesentérico y presencia de contraste oral extraluminal.
La presencia de discontinuidad en la pared intestinal ó engrosamiento focal y la visualización de fuga de contraste oral son los hallazgos radiológicos más específicos pero también los más infrecuentes.
Figura 23
Rotura diafragmática
La perforación diafragmática es una patología mucho más prevalente en el trauma abdominal penetrante que en el trauma contuso.
A diferencia de éste,
las debidas a trauma penetrantre,
afectan más al lado izquierdo y el tamaño del defecto diafragmático es pequeño,
oscilando entre los 1-4 cm.
Las rupturas diafragmáticas penetrantes suelen pasar habitualmente desapercibidas en la TCMD.
Es por ello que el radiólogo debe estar familiarizado con los principales signos radiológicos de daño diafragmático y en caso de duda,
hacer uso de las herramientas avanzadas como las reconstrucciones multiplanares o volumétricas para su correcto diagnóstico.
Los hallazgos radiológicos de la ruptura diafragmática incluyen:
1.
Signo del collar: estrechamiento de la víscera en la zona de herniación diafragmática
2.
Herniación visceral del contenido abdominal en la cavidad torácica
3.
Discontinuidad del diafragma adyacente al tracto de la herida
4.
Lesión de vísceras intraabdominales en un hemiabdomen asociado a ruptura diafragmática ipsilateral.
El TCMD presenta unos valores de sensibilidad y especificidad para el diagnóstico de ruptura frénica del 90 y 68% respectivamente.
El tratamiento de la ruptura diafragmática es cirugía urgente.
Figura 24
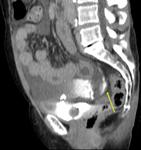
Rotura de la vejiga urinaria
La rotura vesical es una patología más frecuente en trauma contuso que en trauma penetrante.
Tiene una mortalidad de hasta el 44%.
El retraso en el diagnóstico incrementa la mortalidad de la patología.
El daño depende del grado de repleción vesical en el momento del trauma; a más repleción,
mayor gravedad del daño vesical.
Existen 5 tipos de lesiones vesicales,
todas ellas basadas en el grado de afectación de la pared y en la localización anatómica:
Grado I :
Hematoma intramural
Desgarro de espesor parcial
GradoII :
Desgarro extraperitoneal de la pared vesical menor de 2 cm
Grado III :
Desgarro extraperitoneal de la pared vesical mayor de 2 cm
Desgarro intraperitoneal de la pared vesical menor de 2 cm
Grado IV :
Desgarro intraperitoneal de la pared vesical mayor de 2 cm
Grado V :
Desgarro intraperitoneal ó extraperitoneal de la pared vesical hacia el cuello de la vejiga ó el orificio ureteral
La ruptura extraperitoneal conlleva la colocación de un catéter si el cuello no se encuentra dañado y la ruptura intraperitoneal implica la necesidad de intervención quirúrgica urgente y vesicostomía.
Es por tanto esencial para el radiólogo conocer los principales signos radiológicos diferenciadores de la ruptura intra y extraperitoneal.
El protocolo habitual incluye la realización de un Cisto-TAC con instilación de 250 ml de contraste al 5% a través de la uretra.
Las indicaciones de la realización de esta prueba adicional son la hematuria macroscópica y la fractura pélvica.
La vejiga debe estar suficientemente replecionada antes de la realización de la exploración.
Ruptura intraperitoneal:
Supone el 10-20% de los casos.
La causa más frecuente es el trauma directo sobre vejiga llena.
Los signos radiológicos que definen esta ruptura son la visualización de contraste vesical alrededor de las asas intestinales,
entre los pliegues mesentéricos y en las gotieras paracólicas y por delante de la fascia pararrenal anterior principalmente.
Figura 25
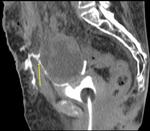
Ruptura extraperitoneal:
Supone el 80-90% de los casos.
La causa mas frecuente es el trauma penetrante ó los fragmentos óseos del trauma contuso.
Los signos radiológicos que definen esta ruptura es la extravasación de contraste de la vejiga al espacio de Retzius ó prevesical “ signo del diente” en el caso de ruptura simple ó a espacios extraperitoneales colindantes a la vejiga en el caso de ruptura compleja.
Figura 26
Informe radiológico
El informe radiológico en caso del trauma penetrante en región toracoabdominal debe incluir los siguientes apartados:
- Descripción del trayecto del arma blanca
- Identificar hallazgos en TCMD de irritación peritoneal
- Identificar los órganos lesionados y la gravedad de las lesiones y clasificarlos de acuerdo a la escala AAST en la medida de lo posible
- Identificar lesiones vasculares: sangrado activo,
pseudoaneurisma,
laceración vascular
- Determinar los estudios radiológicos adicionales a realizar