RESULTADOS:ANALISIS DE LOS RIESGOS
El tutorial de la página Web de Seguridad del Paciente del Ministerio de Sanidad,Servicios Sociales e Igualdad ofrece una descripción detallada del procedimiento AMFE y presenta entre otras herramientas, un formato en Excel para realizar dicho AMFE.
que es la que hemos utilizado ciñéndonos fundamentalmente a los siguientes modos de fallo:
1-Identificación de pacientes
2-Prescripción de la prueba.
3-Realización de la prueba:
-Técnica
-Traslado del paciente
-Consentimiento informado
-Comunicación con el paciente
-Casos especiales
4-Informe radiológico.
Se han identificado un total de 50 modos de fallo, de los que,
tras su priorización,31 han sido seleccionados para continuar el proceso de identificación,
realizar una ponderación de los mismos y un análisis de sus causas.
Se detectaron los siguiente
s modos de fallo:
1-Paciente desconocido.
2-Coincide NHC en 2 pacientes.
3- NUSSA/ AN0 asignado a otro nombre.
4- Error identificación médico que solicita.
5- Error identificación celador que traslada al paciente.
6- Error identificación TER o radiólogo que realiza el estudio.
7- Error humano en la prescripción del médico solicitante.
8- Omisión de la prescripción.
9- Rechazo del radiólogo a la prescripción.
10-Prescripción incompleta,
ilegible sin datos clínicos o no precisa.
11-Prescripción inadecuada.
12-Prescripción con error en lateralidad o localización.
13-Mala posición/ localización anatómica/ lateralidad en la realización.
14-Artefactos,
obstáculos en la realización.
15-Mala preparación del paciente.
16-Falta de colaboración del paciente en la realización.
17-No protocolos establecidos en la realización.
18-Caída en el traslado a la sala de radiología.
19-Retraso del traslado a la sala de radiología.
20-Movilización inadecuada del paciente en la sala de radiología.
21-Falta de comunicación con el paciente que impide obtener datos relevantes para el estudio.
22-Consentimiento informado ausente.
No realizado.
23-Consentimiento informado incorrecto.
24-Fallo en técnicas intervencionistas.
25-Fallo en técnicas portátiles.
26-Fallo en la administración de contraste
27-Informe radiológico extenso y sin claridad
28-Error de lectura en el informe radiológico.
29-Error de transcripción del informe radiológico.
30-Retraso en el informe radiológico .
31-No protocolos establecidos en el informe radiológico.
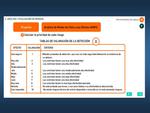
Al realizar el AMFE (fig.8 y 9) hemos establecido en cada modo de fallo un número de prioridad de riesgo (NPR) (fig 10) que nos ofrece la relación entre ocurrencia,
gravedad y detección del fallo (O x G x D = NPR).
Conceptualmente
-Gravedad se refiere all daño potencial para el paciente (G): Repercusión sobre el paciente del modo de fallo .(Escala 1 -leve- a 10 -muerte o daño permanente-).
-Probabilidad de aparición (P):Se refiere a la frecuencia con la que cada modo de fallo se presenta.
(Escala desde 1- excepcional- a 10 -habituales-).
-Capacidad de detección del fallo antes de su ocurrencia o de que provoque lesión (D): Se refiere a las barreras que permitan detectar un fallo.(Escala 1 -alta detectabilidad-y 10 -baja detectabilidad).
El NPR asignado a cada uno se estableció en principio utilizando las tablas de gravedad,
detectabilidad y probabilidad/ocurrencia que aporta el tutorial de la Web de Seguridad de Paciente de Ministerio de Sanidad y Política Social e Igualdad.
Fig 10,11 ,
12 y 13.
Para evitar sesgos se ha estableció NPR en cada modo de fallo mediante discusión en el grupo de seguridad.
Una vez calculado el NPR (los NPR figuran en los anexos AMFE) hemos establecido un nivel crítico de NPR fijado en 250 por encima del cual es necesaria la actuación y la puesta en práctica de medidas de mejora.
RESULTADOS:PROPUESTAS DE MEJORA
La implantación de medidas de mejora por su complejidad debida a factores de la organización y de la educación en seguridad de los profesionales de la UGCRX y del resto del Hospital se irá implantando progresivamente y supondrá tras su puesta en marcha una revaloración del NPR.
- Mejoras en el sistema de identificación de paciente:
-Implantar un procedimiento general de identificación de pacientes con instauración de pulseras de identificación en el área de urgencias y encamados y erradicar el uso de datos equívocos en la identificación de pacientes.
-Promover una labor administrativa en pro de la seguridad de pacientes con regulación y aplicación del NUSSA en todos los pacientes y la premisa de paciente siempre identificado.
-Uso de doble identificador en todos los pacientes.
-Comprobaciones repetidas del personal con doble identificador.
-Cumplimiento de la normativa por parte de todo el personal.
- Mejoras en la prescripción de la prueba:
-Impulsar la prescripción electrónica.
-Procedimiento normalizado para la solicitud de la prueba/protocolos.
-Informatización integral.
-Favorecer la comunicación recíproca clínico-radiólogo-TER.
-Control feed-back de TER/ radiólogo.
-Evitar sobrecarga de trabajo.
- Mejoras en la realización técnica del estudio :
-Control de calidad del trabajo del TER con chequeo continuado de estudios.
Control en la solicitud de las pruebas.
-Elaborar y actualizar protocolos de remisión de pacientes.
- Mejoras en el traslado de pacientes:
-Garantía de suficiente personal celador por parte de los supervisores.
-Controles periódicos de infraestructuras de traslado y solicitud de revisión de las mismas en caso de fallos.
-Reciclaje y docencia en el traslado de pacientes.
-Comunicación a celadores de las lesiones por traslado.
- Mejoras en el consentimiento informado:
-Chequeo previo de estudios obligatorio,
cuando éstos necesiten consentimiento informado.
-Control de calidad realizado por el personal de enfermería,
del consentimiento informado aportado.
-Acceso a la historia digital.
Comunicación con el clínico.
Reciclaje de clínicos para la elaboración de los consentimientos informados.
- Medidas globales de mejora en la sobrecarga de trabajo,
la saturación y la falta de descanso del personal:
-Adecuación de turnos.
-Personal de apoyo.
-Reparto de carga de trabajo.
-Garantía de personal mínimo.
- Mejora en la comunicación con el paciente:
-Establecer un plan de formación en habilidades de comunicación dirigido a los profesionales implicados.
-Elaborar una normativa actualizada sobre los procedimientos de información para garantizar una información homogénea y continua.
-Establecer mecanismos que favorezcan la accesibilidad y la comprensión de la información: disponibilidad de intérpretes,
comunicación con familiares.
- Mejoras en la elaboración del informe:
-Elaboración y actualización de protocolos estructurados en la realización del informe.
Chequeo de informes.
-Mejoras y mantenimiento de equipos informáticos.
-Control de intervalo tiempo prueba-informe
-Garantía de personal.
Reparto de la carga de trabajo.
- Mejoras relacionadas con la formación y sensibilización de los profesionales:
-Difusión de protocolos y normativas
-Sensibilización y formación de todos los profesionales en seguridad de pacientes.
- Mejoras relacionadas con pruebas en casos especiales:
-Formación/entrenamiento de personal.
-Dotación y mantenimiento de material e infra-estructura.
-Dotación y mantenimiento de equipos portátiles adecuados.
-Protocolos/chequeos obligatorios de dichas pruebas.
Control de las peticiones de dichas pruebas.
-Personal de apoyo cuando se desplaza el TER de su puesto de trabajo.
- Mejoras relacionadas con la administración de contraste durante la realización del estudio:
-Personal de enfermería entrenado.
-Normas de asepsia en la inyección.
-Protocolos de administración del contraste.
-Cifras de función renal y consentimiento informado obligatorios previo al estudio.
-Mantenimiento / recambio de bomba de inyección.
-Control por supervisores de enfermería.
Cabe destacar que no hemos puesto en marcha todas las medidas de mejora y que otras ya están implantadas desde hace tiempo.