Revisión del tema
El tratamiento de los pacientes con neoplasias de cabeza incluye la cirugía,
la radioterapia y la quimioterapia.
Cada vez,
los tratamientos con preservación de órgano están más extendidos y la supervivencia de los pacientes es mayor.
Así,
los cambios que genera la radioterapia son una fuente de problemas y un reto para el radiólogo al interpretar los estudios de seguimiento de estos pacientes.
Los efectos de la radioterapia los podemos clasificar en cambios esperables y complicaciones.
Los efectos “esperables” pueden ser precoces y tardíos.
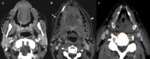
Los precoces se producen durante el tratamiento o dentro del primer trimestre tras el mismo y la mayoría de ellos son reversibles.
Constan de edema de las estructuras incluidas en el volumen anatómico incluido en el tratamiento,
colecciones asépticas e incremento de captación de las mucosas y las glándulas salivares Fig. 1 .
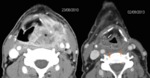
Estos cambios son más pronunciados durante el primer mes del tratamiento y tienden a disminuir al finalizar el primer trimestre aunque algunos,
como el edema laríngeo puede,
pueden persistir mucho más tiempo Fig. 2.
Los hallazgos en imagen se caracterizan por ser simétricos.
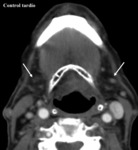
Los tardíos están relacionados con la sustitución grasa de los tejidos afectos y la denervación Fig. 3.
Complicaciones
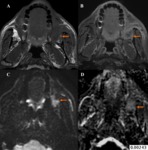
Las complicaciones suelen aparecer meses o años tras el tratamiento,
coincidiendo con la recurrencia con la que plantean el diagnóstico diferencial.
A parte de las características específicas de cada una ellas,
es muy importante recordarlas y relacionarlas con el campo de irradiación y los tratamientos que ha recibido el paciente para establecer el diagnóstico correcto Fig. 4.
Son complicaciones óseas,
cartilaginosas,
vasculares,
en sistema nervioso central y pulmonares.
Osteonecrosis
Es una complicación poco frecuente del tratamiento con radioterapia de las neoplasias de la cabeza y cuello pero problemática,
tanto en el diagnóstico como en su tratamiento.
Se trata de un hueso que ha quedado desvitalizado tras la irradiación y que no cura tras tres meses.
No hay un acuerdo en la definición de la osteoradionecrosis,
esta falta de consenso explica la variabilidad de la incidencia en la bibliografía,
oscilando según las series entre el 0,4 y el 22%.
Suele presentarse entre el primer y tercer año tras haber finalizado el tratamiento. Puede afectar a cualquier hueso que haya quedado incluido en el volumen de irradiación pero la mandíbula es el hueso que más se afecta.
Se ha especulado con varios factores como desencadenantes de la osteoradionecrosis.
Entre ellos se encuentran la técnica de irradiación,
el estado del hueso previamente a la irradiación,
la cirugía realizada y su relación con el hueso afecto,
la proximidad al hueso de la neoplasia y su estadio.
En el caso de la mandíbula,
también se han involucrado otros factores como la enfermedad periodontal y la xerostomía.
La sintomatología depende de la localización del hueso afectado pero,
generalmente,
se acompaña de dolor crónico.
En el caso de la mandíbula se asocia con disfagia y fistulización a la mucosa o a la piel.
En TC se aprecia una pérdida del patrón de trabeculación del hueso con lesiones líticas,
destrucción de la cortical ósea y secuestros óseos.
En RM se observa una alteración de la señal de la médula ósea normal con destrucción de la cortical.
En ambas técnicas,
se acompaña de un incremento de atenuación en los tejidos blandos de alrededor sin o con burbujas de gas y trayectos fistulosos Fig. 5 Fig. 6 Fig. 7.
En conjunto,
estos hallazgos mimetizan los esperables en la recurrencia tumoral y el diagnóstico diferencial es difícil.
La clave diagnóstica estriba en tener en cuenta esta posibilidad cuando tenemos un hueso con destrucción de la cortical que está incluido en el campo de irradiación y no estaba en contacto con la localización primaria del tumor.
Necrosis cartilaginosa
Los cartílagos resisten de manera aceptable la irradiación.
La incidencia es baja,
entorno al 1%.
El pico de incidencia de esta complicación se sitúa en el primer año tras el tratamiento por lo que coincide con el momento esperable de las recurrencia.
Los hallazgos en imagen se caracterizan por la presencia de edema en las partes blandas endolaríngeas; esclerosis de los cartílagos,
más frecuente en el cricoides; fragmentación del cartílago con formación de colecciones o de trayectos fistulosos endolaríngeos o hacia la musculatura infrahioidea Fig. 8.
Complicaciones vasculares
El desarrollo de arteriosesclerosis y la trombosis de los vasos incluidos en el campo de irradiación son complicaciones conocidas en los pacientes tratados con radioterapia.
El periodo de latencia es muy variable y la mayoría de los pacientes tienen factores de riesgo cardiovascular asociados Fig. 9 Fig. 10.
Los hallazgos son similares a los producidos por la arterioesclerosis,
tanto histológica como radiológicamente,
pero limitados al campo de irradiación.
Las técnicas de imagen (ecografía Doppler,
TC o RM) juegan un papel importante en la vigilancia de esta posible complicación.
Muchos de los pacientes tratados sufren hemoptisis o epistaxis que suele ser leves.
En estos casos la causa suele ser las telangiectasis que genera la RDT.
Estas son identificables en la exploración clínica Fig. 11.
En ocasiones,
afortunadamente muy raras,
los sangrados son masivos Fig. 12.
En estas situaciones debemos descartar los pseudoaneurismas y las roturas vasculares como etiologías responsables.
Ambas son complicaciones raras.
También podemos encontrarlos como hallazgos incidentales en los estudios de imagen en el seguimiento de los pacientes.
La radioterapia condiciona la obliteración de los vasa vasorum de la pared de los vasos y esta obstrucción conduce a la necrosis de la pared con rotura o condiciona la formación de los pseudoaneurismas Fig. 13.
El pronóstico de estas dos complicaciones es muy malo.
Neumonitis radiógena
El campo de irradiación de los pacientes con neoplasias de cabeza y cuello incluye con frecuencia los vértices pulmonares lo que provoca que se desencadenen secuelas sobre el parénquima pulmonar.
Los efectos que se producen son agudos y crónicos.
La neumonitis radiógena Fig. 14 se produce dentro de los tres primeros meses tras el tratamiento.
Es una complicación aguda.
Suele ser bilateral,
con opacidades con patrón en vidrio deslustrado que gradualmente se resuelven,
estabilizándose al año.
En ocasiones,
pueden progresar a focos de fibrosis lineales con pérdida de volumen y bronquiectasias por tracción Fig. 15.
Estos hallazgos pueden simular la presencia de una sobreinfección pulmonar como la tuberculosis.
La ausencia de un patrón en árbol en brote asociado a las lesiones va a favor de la neumonitis radiógena.
Otro patrón que también se ha descrito es el de opacidades o consolidaciones focales nodulares Fig. 16 que,
habitualmente,
están incluidas en el campo de irradiación pero,
ocasionalmente,
pueden encontrarse por fuera del campo.
Estas plantean el diagnóstico diferencial con la existencia de segundas neoplasias.
La correlación con el tratamiento recibido,
el tiempo transcurrido y la sospecha pueden sugerir el diagnóstico.
Radionecrosis cerebral
El tratamiento de los tumores de la base de cráneo,
especialmente de la nasofaringe,
incluye la irradiación.
La neurotoxicidad es una complicación reconocida de este tratamiento.
Debido a que los carcinomas de nasofaringe son los tumores más frecuentes en esta localización los lóbulos temporales son los más afectados.
La sustancia blanca suele afectarse más que la sustancia gris.
La radionecrosis cerebral se produce entre los 2-5 años tras el tratamiento y la incidencia está alrededor del 3%,
aunque con las nuevas técnicas con modulación de la intensidad ha disminuido drásticamente.
Tanto en TC como en RM,
se trata de lesiones focales con edema vasogénico y con realce,
habitualmente en anillo,
tras la administración de contraste intravenoso.
El diagnóstico diferencial se plantea con la metástasis y el absceso cerebral.
En RM,
en las secuencias gradiente de eco T2*,
se aprecian áreas periféricas de hemosiderina; en la secuencia de difusión,
el coeficiente de difusión está elevado; y en los estudios de perfusión los parámetros que se obtienen están disminuidos Fig. 17.
Estos hallazgos permiten acotar el diagnóstico,
especialmente con el absceso cerebral.
Clave: lesión focal en el campo de irradiación con restos de hemosiderina,
valores de perfusión bajos y ADC elevado.