Las partes blandas derivan del mesénquima,
el cual se diferencia durante el desarrollo en grasa,
músculo,
nervios periféricos,
vasos sanguíneos y tejido fibroso.
Los tumores de partes blandas se clasifican según el componente preferente que constituye la lesión.
A las neoplasias malignas de partes blandas se les denomina sarcomas de partes blandas (SPB) y suponen menos del 1% de todas las neoplasias malignas.
DIAGNÓSTICO
TAC
- No se realiza sistemáticamente en el estudio de masas de partes blandas.
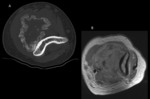
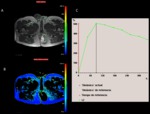
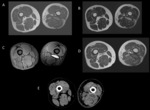
- Ayuda a valorar las calcificaciones (fig.
1) y la afectación ósea en algunas localizaciones de anatomía complicada,
como la pelvis,
el hombro o la zona paravertebral.
- Se usará el TAC en aquellos pacientes en los que no se pueda hacer una RM por estar contraindicada.
RM
La RM es de elección para el diagnóstico y caracterización de los SPB.
La RM es ideal debido al excelente contraste de los tejidos blandos, su capacidad multiplanar y la ausencia de radiación ionizante.
La formación de imágenes debe incluir siempre secuencias axiales y planos coronales y/o sagitales dependiendo de la localización de la lesión.
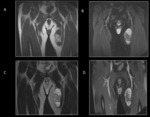
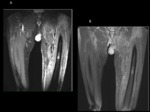
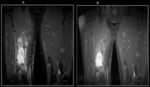
En el protocolo de un estudio de RM se colocan marcadores cutáneos para delimitar la lesión y facilitar el estudio (fig.2).
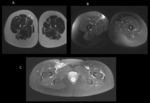
Las secuencias rutinarias son el empleo de SE T1,
SE T2 y STIR o SE T2 con supresión grasa y SE T1 con supresión grasa y gadolinio (fig.3).
De manera opcional según el caso valorar el uso de secuencias eco de gradiente T2,
SE T1 con supresión grasa,
etc.
La evaluación local con RM de los SPB debe incidir en la ubicación de la lesión,
el tamaño, la cantidad de edema peritumoral,
la afectación neurovascular y la extensión al hueso o la articulación adyacente.
Debido a que las imágenes predicen mal las características histológicas de los sarcomas,
el diagnóstico final depende del análisis de los tejidos mediante BAG (guiada por Eco / TC) o biopsia incisional.
NUEVAS TÉCNICAS DE RM
La RM convencional tiene una capacidad limitada para distinguir las lesiones benignas de las malignas,
determinar la histología,
valorar tumor susceptible de biopsia y diferenciar entre tumor recurrente y fibrosis residual post-tto.
Se han desarrollado técnicas de RM avanzada (RM perfusión,
RM difusión y espectroscopia) que mejoran la exactitud diagnóstica y la valoración de respuesta al tratamiento aunque no son de uso clínico rutinario.
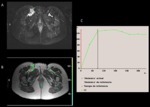
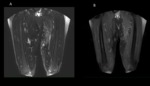
La RM de perfusión es una imagen fisiológica que monitoriza el realce tumoral en función del tiempo.
Utiliza una secuencia EGT1 repetida varias veces desde la inyección de contraste durante varios minutos y se obtienen curvas que valoran la intensidad de señal del tejido tras inyectar contraste en función del tiempo (fig.4).
En general,
los tumores malignos tienen mayor realce y rapidez de captación del contraste (fig.
5 y 6).
Sin embargo,
existe una superposición entre las curvas de tumores benignos muy vascularizados (absceso,
miositis osificante,
neurinoma,
fibromatosis agresiva y angioma) y tumores malignos poco vascularizados (tumor necrótico y recurrencias tardías tras tratamiento).
Los cambios postquirúrgicos realzan más tardía y lentamente.
La RM de perfusión es el método de elección para monitorizar la respuesta prequirúrgica a la quimioterapia.
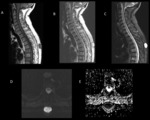
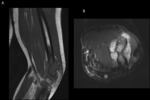
La RM de difusión (fig.
7) valora el movimiento de las moléculas de agua libre en los tejidos.
Este movimiento está limitado en tejidos con elevada celularidad,
membranas celulares intactas y con espacio extracelular reducido.
La mayoría de los tumores malignos tienen una difusión restringida.
Los tumores mixoides (benignos y malignos) contienen mucha agua,
por lo que tienen una menor restricción de la difusión.
La espectroscopia caracteriza las lesiones basada en sus constituyentes metabólicos.
Valora la colina,
un fosfolípido de la membrana celular,
que es un marcador de alto recambio celular y malignidad,
así como el aumento de la concentración de lípidos que hay en la pared de los abscesos,
en la parte sólida de los tumores malignos y en los tumores durante la respuesta al tratamiento.
ESTADIFICACIÓN
La estadificación local de los SPB se logra principalmente con la RM.
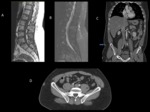
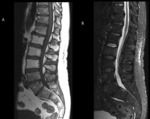
La RM también se utiliza en la detección de metástasis vertebrales (fig.8).
El TC es una herramienta diagnóstica muy útil para la estadificación a distancia:
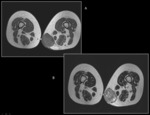
- La TC abdominal está indicada en caso de liposarcoma mixoide por el alto riesgo de metastatizar en cavidad abdominal y en otras localizaciones (partes blandas/hueso) (fig.8).
Debe valorarse individualmente su uso en casos de sarcoma epitelioide,
sarcoma sinovial,
angiosarcoma y leiomiosarcoma.
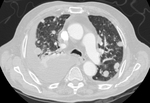
- La realización del TC de tórax está indicada en todos los casos de SPB para descartar diseminación tumoral metastásica pulmonar (fig.9).
La PET-TC tiene una utilidad limitada en el diagnóstico o el cribado de las masas de partes blandas,
pero es útil en la evaluación local y a distancia postratamiento.
Es muy sensible y poco específica,
siendo poco útil en la detección de nódulos pulmonares < 8-10 mm.
SEGUIMIENTO
Para la valoración correcta de las imágenes postratamiento se debe valorar el tratamiento recibido (a menudo agresivo con RT,
QT y cirugía) y revisar los estudios de imagen previos,
ya que la apariencia en la imagen de la recidiva local casi siempre es similar a la lesión inicial.
Las pautas de seguimiento deben estar orientadas a detectar precozmente posibles recidivas locales y metástasis a distancia.
La RM es la herramienta de imagen de elección en el seguimiento.
Cambios inducidos por radioterapia:
- Aumento progresivo de la intensidad deseñal en la médula hematopoyética del esqueleto axial,
hallazgo indicativo de la sustitución de la médula por grasa (fig.
10).
- Anomalías medulares focales --> osteítis post-radiación (fig.11).
Es un hallazgo común y se ve en más de un tercio de los pacientes.
- Los cambios inducidos por la radiación en el músculo son más difusos,
con una mayor intensidad de la señal T2 y leve captación de contraste (fig.12).
- El desarrollo de pseudotumores inflamatorios es muy infrecuente.
- Los sarcomas inducidos por la radiación son la complicación más temiday ocurre más frecuentemente en las partes blandas con respecto a otros órganos.
El más común es el sarcoma pleomórfico indiferenciado.
El osteosarcoma es el tumor maligno más frecuente en el hueso inducido por RT (fig.
13).
Cambios inducidos por quimioterapia:
- La necrosis tumoral es el factor de predicción más precisa de la respuesta biológica del tumor al tratamiento.
- Las secuencias con CIV ayudan a mejorar la determinación del grado de necrosis intralesional y,
por lo tanto,
de la eficacia de la quimioterapia.
- También se pueden observar aumentos sustanciales en el tamaño del tumor resultado de hemorragia inducida por ella.
Cambios post cirugía:
- Colecciones postquirúrgicas (fig 14).
- Alteraciones difusasdelaseñal.
Por tanto la detección de recidivas locales se realizará mediante RM con contraste.
Las tumoraciones recidivantes tendrán características similares a las observadas previamente a la cirugía,
con una buena definición mediante el uso del material de contraste (fig 15 y 16).
Las metástasis a distancia más frecuentes son a nivel pulmonar,
por lo que en el seguimiento se realizará TAC pulmonar en todos los casos.
En casos de liposarcoma mixoide recordar que se realizará un TAC tóracoabdominopélvico,
pues presentan una frecuencia alta de lesiones en retroperitoneo y otras localizaciones (partes blandas/hueso).
Los pacientes se dividen en dos grandes grupos para realizar el seguimiento:
1. Pacientes con tumores con alto riesgo de metástasis,
tamaño > 5 cm y alto grado histológico.
Se debe hacer un seguimiento durante toda la vida con RM local y TC de tórax
· Cada 3 meses durante 2 años,
· Los siguientes 3 años cada 6 meses.
· Posteriormente anual de por vida.
2. Pacientes de bajo riesgo: se les debe realizar RM local y TC de tórax
· Cada 6 meses durante 2 años.
· Posteriormente anual hasta los 10 años.