La pancreatitis autoinmune es una forma poco frecuente de pancreatitis crónica.
Se le puede llamar de muchas maneras: pancreatitis esclerosante linfoplasmocitaria; pancreatitis esclerosante,
colangitis esclerosante pancreática...
La característica anatomopatológica principal es el abundante infiltrado linfoplasmocitario acompañado de fibrosis,
lo que caracteriza a esta entidad.
La pancreatitis autoinmune representa el 5-11 % de todos los casos de pancreatitis crónica.
La edad de presentación es variable,
y tiende a haber una predilección por el género masculino.
La presentación clínica también es variable,
e incluye ictericia,
pérdida de peso y dolor abdominal.
También es frecuente en muchos pacientes su asociación a diabetes melliitus.
Al ser una entidad autoinmune,
se asocia a muchas otras entidades: colangitis esclerosante,
cirrosis biliar primaria,
Síndrome de Sjörgen,
colitis ulcerosa,
tiroiditis o fibrosis retroperitoneal.
La pancreatitis autoinmune se incluye por muchos autores en las enfermedades autoinmunes esclerosantes ligadas a IgG-4.
La pancreatitis autoinmune tiene tres patrones básicos de presentación:
a) Forma difusa,
en la que existe un aumento de tamaño de todo el páncreas,
un estrechamiento del conducto pancreático y de la vía biliar intrapancreática,
así como un halo periférico que rodea al páncreas.
b) Forma focal,
que suele afectar a la cabeza con estrechamiento del conducto pancreatico y biliar,
y dilatación a nivel de cuerpo y cola.
c) Forma multifocal.
La forma focal es la más importante de reconocer,
ya que puede simular un adenocarcinoma pancreático.
En nuestra revisión se incluyen 3 pacientes de nuestro hospital diagnosticados de pancreatitis autoinmune.
Se trata de 2 hombres y una mujer,
de edades entre los 5 años y los 58.
Se repasan los hallazgos en ecografía,
TC y RM.
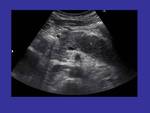
ULTRASONIDOS:
En el estudio ecográfico,
las zonas del páncreas afectadas suelen aparecer como áreas hipoecoicas y de tamaño aumentado.
Estos hallazgos se muestran en la figura 1.
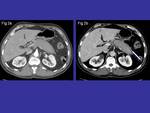
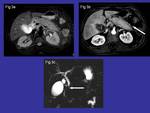
TC:
Aumento de tamaño de la glándula pancreática,
con pérdida de su estructura normal,
e hipodensidad de las áreas afectadas.
Como se ha dicho antes,
a veces la zona afectada es un área focal del páncreas,
y su diferenciación con un proceso neoplásico puede ser dificultoso.
Un TC con contraste en varias fases (dinámico) puede ayudar,
ya que el realce progresivo de la masa focal debido a la pancreatitis autoinmune es diferente del adenocarcinoma pancreático.
Muchas veces se puede ver un anillo periférico hipodenso,
formando la típica imagen de páncreas en salchicha.
Éste es un hallazgo característico de la pancreatitis autoinmune,
ayudándonos a orientar el diagnóstico.
En la figura 2 se muestra este hallazgo.
Otra de las características es que la afectación extrapancreática se limita a la grasa peripancreática,
con poca afectación mesentérica y muchas veces poca cantidad de líquido.
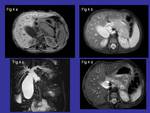
RESONANCIA MAGNETICA.
Las imágenes de Resonancia Magnética muestran un aumento difuso de la glándula pancreática,
con hipointensidad de señal en las secuencias potenciadas en T1,
e hiperintensidad de señal en las potenciadas en T2 (figuras 3 y 4).
En las imágenes post-contraste,
el páncreas afectado muestra un realce tardío.
También es frecuente en la RM dinámica el observar el típico anillo periférico de hipointensidad.
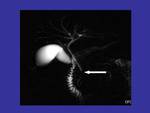
Otro de los hallazgos importantes que se observa en la RM es el estrechamiento difuso,
focal o segmentario del conducto pancreático y del conducto biliar intrapancreático.
Estos hallazgos son visibles en las imágenes de RM-colangiopancreatografía (Figura 5).
La pancreatitis aut0inmune presenta una respuesta parcial o completa al tratamiento con corticoides.
Después del tratamiento,
la función pancreática y la morfología glandular vuelven a la normalidad en unas 4-6 semanas (imagen D en la figura 4).