La duodenopancreatectomía cefálica (DPC) constituye la técnica de elección en el tratamiento quirúrgico de distintas patologías,
tanto benignas como malignas,
de la cabeza del páncreas y proceso uncinado,
así como de la región periampular,
popularizada por Whipple y colaboradores en 1935.
Aunque la tasa de mortalidad ha mejorado a lo largo de los años,
la tasa de morbilidad persiste en un 30-50%.
En un primer lugar repasaremos la técnica quirúrgica,
para posteriormente revisar los hallazgos radiológicos normales y de las complicaciones más frecuentes tras una DPC.
Técnica quirúrgica:
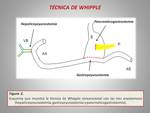
La técnica de Whipple convencional conlleva la resección de la cabeza pancreática,
el duodeno,
el yeyuno proximal,
el antro gástrico y la porción distal del colédoco (Figura 1). Habitualmente también incluye la resección de la vesícula biliar.
La posterior reconstrucción del tránsito se realiza mediante tres anastomosis:
1. Anastomosis pancreática:
- Pancreaticoyeyunostomía, en la cual el páncreas se anastomosa con el asa aferente.
- En los últimos años se ha popularizado una alternativa para dicha anastomosis: la pancreaticogastrostomía,
que está asociada a una menor incidencia de dehiscencia de la anastomosis,
así como una menor morbi-mortalidad relacionada con la cirugía.
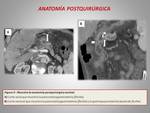
En nuestra revisión,
se hizo una DPC con pancreaticogastrostomía a todos los pacientes (Figuras 2,
3 y 4).
2. Anastomosis gastroyeyunal:
- Gastroyeyunostomía,
en la que el remanente gástrico se anastomosa con el asa eferente.
3. Anastomosis biliar:
- Hepaticoyeyunostomía.
La vía biliar se anastomosa con el asa aferente.
La técnica de elección en el seguimiento de estos pacientes es la TC.
El protocolo que seguimos en nuestro centro es el siguiente:
- TCMD (Phillips Brillance 64 coronas) abdomino-pélvico en fase venosa (60 segundos) tras la administración de 120cc de contraste intravenoso a 3cc/segundo.
- Si la sospecha es de complicación vascular realizamos: una fase sin contraste,
una fase arterial y otra tardía (a los 70 segundos).
Tras la cirugía se producen una serie de cambios postquirúrgicos considerados como normales (figura 5), que el radiólogo debería conocer así como mencionar en sus informes.
- Material quirúrgico como suturas,
clips,
catéteres de drenaje...
- Alteración en la atenuación de la grasa peripancreática y subcutánea.
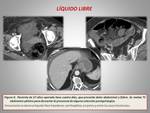
- Contenido líquido en el lecho quirúrgico,
que puede extenderse hacia las zonas de anastomosis,
el espacio de Morrison o la gotiera paracólica derecha; estas colecciones de líquido libre no se realzan tras la administración de contraste intravenoso y suelen ser mal definidas.
Es un hallazgo que habitualmente lo vemos en el periodo postquirúrgico inmediato (figura 6).
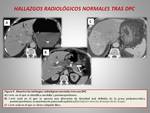
- Pneumoperitoneo: es un hallazgo frecuente y es normal en el periodo postoperatorio precoz,
sin embargo,
debe ir reduciéndose de forma progresiva,
debiendo desaparecer a los 3-7 días posteriores a la cirugía.
- Aerobilia: Se debe al reflujo normal de aire desde el asa aferente a la vía biliar (hepaticoyeyunostomía).
Se aprecia aproximadamente en un 48-80% de los pacientes,
sobre todo en el lóbulo hepático izquierdo.
- Dilatación de la vía biliar intrahepática.
- Adenopatías reactivas.
Su estabilidad o regresión en los estudios de control confirmaran la etiología inflamatoria de las mismas.
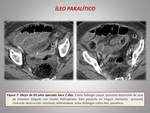
- Íleo paralítico. Se define como la disminución de la motilidad del tracto gastrointestinal debido a causas no mecánicas,
como son la inflamación del peritoneo tras una cirugía o los fármacos que se administran para disminuir el dolor (opiáceos).
Normalmente se resuelve a las 48-72 horas posteriores a la cirugía y se muestra como una distensión de asas intestinales,
con múltiples niveles hidroaéreos y presencia de gas en recto (figura 7).
Existen una serie de complicaciones más o menos frecuentes tras una DPC.
Éstas pueden dividirse en precoces y tardías:
1. Complicaciones precoces:
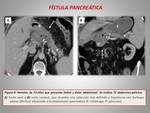
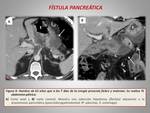
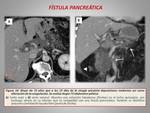
Representa un fallo en la anastomosis pancreática o una fuga parenquimatosa no relacionada directamente con la anastomosis.
Los criterios que definen una fístula pancreática son: un volumen de líquido recogido en un drenaje intraabdominal el día 3 del postoperatorio o a partir de ese día con un contenido de amilasa 3 veces superior al valor normal de amilasa en suero.
Constituye la complicación más frecuente,
con una incidencia entre 4-14%.
Los hallazgos radiológicos más importantes son (figuras 8,
9 y 10):
- Colección perianastomótica a partir del séptimo día postoperatorio.
Es fundamental su correlación con la clínica para establecer el diagnóstico.
- Presencia de burbujas aéreas en la colección,
que provienen de la luz intestinal.
- RETRASO EN EL VACIAMIENTO GÁSTRICO (RVG).
El RVG se trata de una complicación bastante frecuente asociada a la DPC,
que altera el curso normal del postoperatorio a expensas de alargar la estancia hospitalaria.
Su incidencia es variable y tiene un origen multifactorial,
involucrándose múltiples factores tanto intraoperatorios como postoperatorios (extirpación del duodeno,
tipo de reconstrucción gastrointestinal o pancreática,
sección de la arteria gástrica derecha,
complicaciones postquirúrgicas...).
La definición consensuada de RVG comprende la necesidad de sonda nasogástrica durante más de 3 días o su colocación a partir del tercer día del postoperatorio,
así como la intolerancia a la dieta oral al terminar la primera semana postoperatoria.
Está descrita una marcada distensión gástrica en estos pacientes,
sin embargo,
este hallazgo ha demostrado una pobre correlación clínica; por lo tanto el objetivo de las pruebas radiológicas no es diagnosticar esta complicación,
sino descartar otras complicaciones que sean la causa de RVG.
Representa un fallo en la anastomosis biliodigestiva y característicamente se identifica una colección voluminosa e hipodensa en contacto con la anastomosis biliar (figuras 11 y 12).
Puede requerir el reposicionamiento de los drenajes o la colocación de nuevos dispositivos,
los cuáles no deberán retirarse hasta que se confirme el cierre de la fuga.
- COMPLICACIONES VASCULARES.
La hemorragia tras una DPC se aprecia en aproximadamente un 10% de los pacientes y tiene una mortalidad de 11-38%.
En función del tiempo de instauración,
la hemorragia podrá ser precoz o tardía.
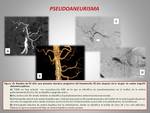
La hemorragia precoz es aquella que se produce durante las 24 primeras horas tras la cirugía y suele ser debida a un fallo en el muñón de la arteria gastroduodenal (la cuál se secciona y liga desde su origen en la arteria hepática).
La hemorragia tardía se produce a partir de las primeras 24 horas y puede ser debida a una úlcera,
erosión vascular (por fallo en la anastomosis pancreática),
fístula,
pseudoaneurisma (figuras 13 y 14) o dehiscencia de la anastomosis.
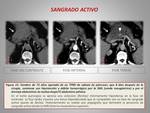
El protocolo de actuación que se realiza en nuestro centro ante la sospecha de un sangrado activo consiste en la realización de un angioTC en tres fases: sin contraste,
arterial y tardía (a los 70 segundos).
La existencia de un sangrado activo se mostrará como una hiperdensidad en la fase arterial,
que no se identifica en la fase sin contraste y aumenta en la fase tardía (figura 15).
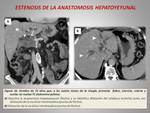
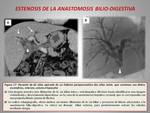
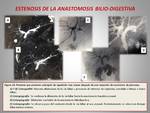
- ESTENOSIS DE LA ANASTOMOSIS BILIODIGESTIVA (figuras 16,
17 y 18).
La estenosis de la anastomosis hepaticoyeyunal puede producirse por varias causas: debido a cambios inflamatorios y/o fibróticos en el lecho quirúrgico,
presencia de litiasis y/o barro biliar o secundario a una recidiva tumoral adyacente a la anstomosis biliodigestiva.
Los principales hallazgos radiológicos son:
- Dilatación de la vía biliar intra y extrahepática.
- Presencia de litiasis o contenido hiperdenso más (barro biliar y/o contenido tumoral) en el interior de la vía biliar.
- Alteración de la densidad de la grasa perianastomótica.
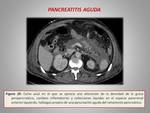
El diagnóstico de la pancreatitis aguda es principalmente clínico (presencia de niveles elevados de amilasa y lipasa en suero días después de la cirugía),
sin embargo,
existen una serie de hallazgos radiológicos que confirman nuestra sospecha clínica (figura 19):
- Aumento de tamaño del remanente pancreático,
con bordes mal delimitados.
- Disminución del realce de la glándula pancreática.
- Presencia de colecciones adyacentes.
- Aumento de densidad de la grasa peripancreática.
A diferencia del íleo paralítico,
la causa de la obstrucción intestinal sí que suele ser mecánica,
generalmente debido a las adherencias o al tejido cicatricial.
El hallazgo principal es la dilatación de las asas proximales al punto de obstrucción,
con colapso de las mismas a nivel distal.
- COMPLICACIONES RELACIONADAS CON LA HERIDA QUIRÚRGICA.
La complicación más frecuente de la herida quirúrgica es el seroma; generalmente no será necesaria la realización de un estudio radiológico salvo que se sospeche la presencia de un absceso subyacente que pueda tener afectación intraperitoneal.
En la TC identificaremos:
- Seroma: una colección hipodensa sin relace periférico.
- Absceso: una colección hipodensa con realce periférico adyacente a la herida quirúrgica.
Puede acompañarse o no de burbujas aéreas en el tejido subcutáneo e incluso en el interior de la colección.
- Además se observa también un aumento de densidad de la grasa subcutánea.
Otra complicación que nos podemos encontrar es el hematoma de pared (colección heterogénea),
ya sea con o sin sangrado activo.
2. Complicaciones tardías:
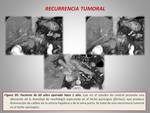
Es un hallazgo bastante común,
que puede hallarse aproximadamente en un 47% de los pacientes.
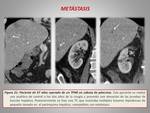
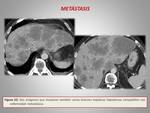
La recurrencia tumoral puede localizarse en el lecho quirúrgico o en forma de metástasis,
generalmente en el hígado o pulmón.
La recurrencia tumoral en el lecho quirúrgico se presenta habitualmente como un tejido de partes blandas que rodea las estructuras vasculares (figura 20); también suele acompañarse de dilatación de la vía biliar.
Las metástasis hepáticas se muestran como lesiones redondeadas e hipodensas en la fase venosa (figuras 21 y 22).