1.
ANATOMÍA
El bazo es un órgano abdominal intraperitoneal a excepción del ligamento espleno-renal y localizado en el hipocondrio izquierdo.
Existen multiples variaciones morfológicas con hendiduras frecuentes,
aunque generalmente se visualiza una cara posterior convexa y el hilio cóncavo.
Las dimensiones varían en función de la edad y la morfología aunque las dimensiones habituales son de 12 cm de longitud,
7 cm de diámetro anteroposterior y 4 cm de espesor.
Otra forma de valorar el tamaño es hacer un cálculo aproximado de su volumen que en condiciones normales es de 250 (120-480) cc y que es el producto de la longitud,
profundidad y espesor.
Figura 1.
2.
TÉCNICAS DE IMAGEN:
• Ecografía (US): Ecogenicidad homogénea,
similar al hígado y ligeramente superior al riñón.
• Tomografía computerizada (TC): En las imágenes obtenidas sin contraste intravenoso (CIV) el bazo se visualiza homogéneo y valores de atenuación ligeramente inferiores al hígado normal.
Con la administración del CIV aumenta su atenuación de forma heterogénea en fase arterial y homogénea en fase portal y tardías.
• Resonacia magnética (RM): Tiene tiempos de relajación relativamente largos.
En secuent¡cias T1 tiene una intensidad similar al hígado mientras que en seciencias T2 es hiperintenso respecto al hígado debido a un mayor contenido de agua.
Figura 2.
3.
PATOLOGÍA ESPLÉNICA:
Anomalías congénitas
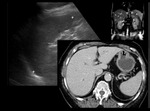
• BAZO ACCESORIO: Foco único o múltiple de tejido esplénico de tamaño variable normal separado del cuerpo principal espléncio.
Prevalencia del 10-30%,
más frecuentes en el hilio y sin significación patológica.
Tras un esplenectomía un bazo ectópico puede desarrollarse y ocupar el hipocondrio izquierdo.
En TC mantiene la misma atenuación que el bazo normal.
Figura 3.
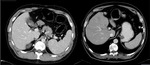
• POLIESPLENIA Y ASPLENIA: La poliesplenia es rara aparece en el contexto del situs ambiguous de lateralidad izquierda y más frecuente en mujeres.
La asplenia ocurre en el contexto del situs ambiguous con lateralidad derecha siendo más frecuente en varones.
Ambas anomalías se asociana a otras alteraciones congénitas incluyendo malrotación intestinal,
anomalías cardiacas,
medialización hepática,
ausencia o hipoplasia de la vena cava inferior y desarrollo del sistema ácigos y hemiácigos.
La poliesplenia aparece en el contexto de múltiples alteraciones como en el caso del Sd de Kartagener; poliesplenia,
bronquiectasias y poliposis sinusal. Figura 4-5.
• BAZO ECTOPICO: Bazo normalemente desarrollado con falta de fusión del mesogastrio dorsal con el peritoneo parietal siendo muy móvil,
con un pedículo largo y peligro de torsión.
• FUSION ESPLENOGONADAL: tejido esplénico unido a la gónada izquierda en varones.
Dos variaciones: fusión continua a través de un bazo accesorio.
Y que asocia.anomalías de la extremidad inferior izquierda; y fusión discontinua a través de una banda de tejido esplénico y asocia criptorquidia.
• BAZO INVERTIDO: El hilio esplénico está dirigido hacia arriba.
• ESPLENOSIS: Siembra de tejido esplénico tras un traumatismo toraco-abdominal.
Anomalías adquiridas
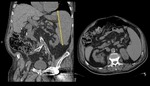
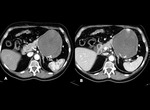
- TRAUMATISMOS: El bazo es la víscera abdominal más frecuentemente afectada por un traumatismo cerrado abdominal.
Figura 6-7. Contusión (área pobremente definida e hipodensa),
laceración (área lineal,
mal definida,
hipodensa en el parénquima),
hematoma (el más frecuente es el hematoma subcapsular) infarto postraumático (infrecuentes y aparecen como áreas triangulares,
mal definidas e hipodensas),
lesiones vasculares.
La TC es altamente sensible para la detección de lesiones traumáticas siendo muy útil realizar una fase retardada para la demostración de sangrados acticvos.
- INFECCIONES: la mayor parte de los abscesos esplénicos se relacionan con siembra hematógena,
traumatismos previos (15%) o infartos esplénicos (10%).
- PATOLOGÍA QUÍSTICA: Congenitos: (20%) recubiertos por endotelio.
US: lesiones anecoicas,
bien delimitadas ocasionalmente con finos septos o con nivel,
TC: imágenes redondeadas de baja atenuación de paredes imperceptibles finas y sin realce tras la administración de CIV.
RMN: lesiones redondeadas,
bien delimitadas.
Hiperintensas en T2 y de intensidad variable en T1.
Adquiridos:(80%) parasitarios (hidatidosis): RM 75% señal heterogénea hipointensa en T1 siendo las vesículas hijas de menor intensidad e hiperintenso en T2; no parasitarios: Postraumáticos (80%),
colecciones secundarias a pancreatitis… Figura 8.
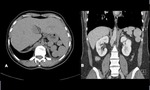
- PATOLOGÍA VASCULAR: Infarto arterial arterial: Oclusión de la arteria esplénica o sus ramas; venoso:por oclusión de los sinusoides.Por lo general son áreas bien circunscritas y localizadas periféricamente aunque también pueden ser de morfología irregular,
únicas o múltiples.
La imagen depende del tiempo de evolución.
Se definen cuatro fases: hiperaguda (primeras 24h) en la cual se identifica área de hipoatenuación en el TC sin realce tras la administración de contraste (a veces en la fase hiperaguda puede visualizarse un área hiperdensa en el estudio basal sin CIV.
En la fase aguda (2-4 días) y subaguda (4-8 días) se visualizan áreas focales bien delimitadas de hipoatenuación que progresivamente mejor definidas y que no se realzan tras la administración de CIV.
Puede desaparecer completamente con el paso del tiempo o dejar una cicatriz o retracción en el controno esplénico.
Los infartos crónicos pueden llegar a calcificarse. Figura 9. Aneurisma de la arteria esplénica: es el aneurisma visceral más frecuente en el abdomen,
suelen aparecer en el tercio distal de forma sacular y frecuentemente asocian calcificaciones.
Figura 10.
Potencialmente graves por hemorragia.
Figura 11. Trombosis de la v.
esplenica: la causa más frecuente por pancretitis aguda y se visualiza como defectos de replección intraluminal siendo causa de varices gástrica,
esofágicas o colónicas.
Malformaciones arteriovenosas: son raras y se identifican como estructurasl serpiginosas intraparenquimatosas; en US: son hipoecoicas y con señal doppler,
en TC son estructuras tubulares que se realzan con la administración de CIV,
RM se identifican múltiples vacíos de señal sin CIV y realce tras la administración de contraste paramagnético.
- TUMORES BENIGNOS: Hemangioma: Neoplasia primaria más frecuente.
Son de origen congénito salvo el angioma cavernoso Gralmente son de pequeño tamaño y únicos aunque también pueden ser grandes y múltiples (Sdr.de Kipple-Trenaunay-Weber).
En los controles pueden tener un crecimiento lento.
Suelen ser asintomáticos pero en los de gran tamaño puede haber complicaciones por sangrado,
HPT portal,
rotura esplénica o Sdr de Kassabach-Merrit.
US: Masas ecogénicas bien delimitadas,
que pueden tener calcificaciones internas y areas quísticas con calcio periférico,
en TC: pueden tener un aspecto variable,
sin CIV suelen ser masas hipodensas homogeneas o multiquísticas en ocasiones con presencia de calcio con morfología en copos de nieve o curvilinea.
RMN: mínima hipointensidad o isointenso en T1 e hiperintenso en T2.
Tras la administración de CIV se observa realce precoz periférico con progresión centrípeta que en los de pequeño tamaño se realza de forma precoz uniforme y persistente.
No suelen tener el realce nodular periférico de los angiomas hepáticos.
Figura 12-13. Hamartoma o hiperplasia nodular esplenica: suele ser un hallazgo incidental o asociado a esclerosis tuberosa o sdr.
De Wiscott Aldrich.
No son verdaderas neoplasias.
US: lesiones sólidas,
homogéneas y generalmente ecogénicas.
Raramente heterogeneas con áreas quísticas,
hipervasculares.
Pueden contener calcio.
TC: Sin CIV suelen ser lesiones hipo o isodensas,
a veces hiperdensos por depósitos de hemosiderina.
Tras CIV presentan realce heterogeneo en fase arterial e isodenso en fase tardía.
RM: lesiones hiperintensas heterogéneas en T2 con realce heterogeneo de contraste en fase precoz.
En fase tardía el realce es homogéneo y superior al bazo.
Linfangioma: Son lesiones vasculares únicas o múltiples y pueden ser capilares,
cavernosos o quísticos.
US: Masas quísticas con septos internos,
subcapsulares que pueden tener detritus y calcificaciones curvilineas.
TC: múltiples imágenes quísticas de pared fina sin realce tras la administración de CIV.
RM: lesiones hiperintensas en T2 que también pueden serlo en T1 por su contenido proteinaceo o hemorrágico.
Pseudotumor inflamatorio; Raro.
La etiología es desconocida (infeccioso- autoinmune).
Es una lesión solitaria que puede ser de gran tamaño.
TC: Masa con realce heterogéneo con áreas hipodensas de fibrosis y puede tener calcio en su interior.
La imagen es muy sugestiva cuando se visualiza un area central hipodensa con cicatriz central.
RM: levemente hipointensa en T1 e hiperintensa en T2 con realce leve –moderado tras CIV.
Hematopoyesis extramedular: Se produce como respuesta compensadora a una deficiente producción de cels sanguíneas por la médula ósea.
Es un proceso raro en adultos y suele ser secundario a anemia crónica.
Suele coexistir afectación microscópica de hígado y bazo.
En caso de lesión focal: US: masa ecogénica con o sin centro necrótico.
TC: Lesión hipodensa bien definida,
con realce homogeneo o heterogeneo con el CIV que no cambia la densidad o tamaño con el tiempo,
a diferencia del infarto o hematoma.
RM: en la fase crónica presenta depósitos de grasa y hemosiderina.
Cuando predomina el hierro se visualiza hipointenso en T1 y T2 y cuando predomina la grasa es hiperintenso en T1 y T2 no presenta realce de contraste.
- TUMORES MALIGNOS:Linfoma: Es el tumor esplénico más frecuente.
El linfoma primario esplénico supone un 1-2% de los linfomas.
Generalmente se trata de afectación esplénica secundaria por linfomas de células B.
Existen 4 formas de presentación: Esplenomegalia homogenea (bajo grado) Nódulos miliares (células pequeñas,
linfocíticos y mixtos),
masas de 2-10cm,
masa única de gran tamaño (linfoma de células grandes).
Los primarios,
salvo en la infección avanzada por VIH,
es raro que aparezcan sin adenopatias retroperitoneales.
US: masas hipoecoicas bien delimitadas a veces nódulos ecogénicos.
TC: lesiones hipodensas con parénquima normal.
RM: Sin contraste son similares al tejido normal por lo que la intensidad varía en función del grado de necrosis,
hemorragia o edema.
Con contrastes basados en partículas de hierro mejora la detección ya que el parénquima se hace hipointenso y las lesiones se realzan en T2.
Figura 14. Angioma de células litorales: clásicamente considerado benigno tiene características de malignidad.
Suele cursar con esplenomegalia.
US: aspecto variable como nódulos hipoecogénicos,
heterogéneos o ecogénicos.
TC: en el estudio sin CIV y en la fase arterial precoz suelen ser hipodensos y se hacen isodensos en fase tardía.
RM: lesiones hipointensas en T1 y T2 por presencia de hemosiderina.
Metastática: Poco frecuente por diseminación hematógena en pacientes con enfermedad.
Los implantes en la superficie del bazo dan una apariencia típica de festoneado.
Puede existir invasión directa del tumor en los tumores de cola páncreas,
estómago o riñón.
US/TC: generalmente nódulos hipodensos-hipoecoicos quísticos complejos con tabiques (Mama,
ovario,
melanoma ) o con calcio (mucinosos) que captan de forma periférica y en los tabiques.
RM: Mejora su detección con los contrastes de partículas de hierro Leucemia: esplenomegalia homogenea con adenopatías diseminadas.
Riesgo de rotura espontanea.
Otros tumores: hemangiopericitoma,
leiomiosarcoma,
histiocitoma fibroso maligno,
teratoma maligno.
Raros y de apariencia radiológica inespecífica.
- INFECCIONES: la mayor parte de los abscesos esplénicos se relacionan con siembra hematógena,
traumatismos previos (15%) o infartos esplénicos (10%).
Abscesos bacterianos.
Si hay gas es diagnóstico.
US: masas hipoecoicas que pueden presentar tabiques o detritus internos.
TC: masas únicas hipodensas,
de bordes irregulares con centro líquido-necrótico.
Puede realzar la cápsula mínimamente y tener tabiques entre 1-10mm Abscesos fungicos: Generalmente en inmunodeprimidos.
Esplenomegalia y enfermedad hepática o renal concomitante.
TC: 3 patrones: Microabscesos (nódulos hipodensoss de <0,5cm),
lesiones en diana (centro hiperdenso y halo hipodenso –anillo dentro de anillo),
focos hiperdensos (calcio histológico),
RM: hipointenso en T1 e hiper intenso en T2.
Abscesos granulomatosos: TBC; microabscesos con esplenomegalia moderada.Cuando se visualizan nódulos hipodensos/hipoecoicos asociados o no a infartos sépticos periféricos pueden tener realce anular.
Puede asociar:Ascitis de alta densidad, engrosamiento nodular del peritoneo de baja atenuación,
hepatomegalia, lesiones focales hepáticasy engrosamiento parietal segmentario del area ileocecal.
- MISCELÁNEA: Hipertension portal con visualización de cuerpos de gamma gandi (múltiples nódulos sideróticos en el arénquima esplénico) Figura 15,
sarcoidosis,
amiloidosis,
peliosis,
enf.
de gaucher,
hemocromatosis,
enf de cels falciformes,
calcificaciones.