Material y Métodos:
- Estudiamos retrospectivamente 8 pacientes de nuestro hospital con sospecha de ECJ a los que se les realizó RM,
estudio de la proteína 14.3.3 en LCR,
electroencefalograma y evaluación clínica.
En todos los casos utilizamos un equipo de 1.5 TESLA de GE (SIGNA LX) y analizamos los hallazgos visualmente en las secuencias FLAIR,
T2 y difusión (factor b1000),
calculando el mapa ADC en algunos pacientes.
Discusion:
Las enfermedades priónicas son patologías neurodegenerativas.
Se conocen cinco tipos de enfermedades priónicas: Kuru,
ECJ,
ECJ variante,
síndrome de Gerstmann-Straussler-Scheinker (GGS) y el insomnio familiar fatal (IFF).
La más prevalente es la enfermedad de Creutzfedlt-Jacob esporádica,
la cual nos centraremos en este poster.
La ECJ es una degeneración espongiforme rápidamente progresiva del cerebro secundaria al acumulo de proteínas priónicas.
La fisiopatología de la enfermedad se da por una replicación descontrolada de la proteína priónica,
que se introduce en la célula del huesped generando una isoforma anormal (PrPSc) de la proteína codificada por el huesped normal (PrPc) ocasionando un acumulo de esta.
Se presenta habitualmente entre la quinta y séptima década de la vida. A nivel mundial,
la ECJ tiene una incidencia de uno por cada millón de personas.
La clínica puede diferir dependiendo del subtipo molecular.
La presentación más común (clásica) es una tríada de demencia subaguda ,
mioclononias y alteraciones motoras (extrapiramidales o cerebelosas) con un patrón característico en el EEG (ondas trifásicas) y anormalidades del LCR (aumento de CSF tau y/o la proteína 14-3-3,
siendo el primero más sensible).
No todas estas características deben estar presentes,
y la ECJ deben considerarse en todos los pacientes presentación con una demencia rápidamente progresiva .
Formas de ECJ:
Existen varias formas de la enfermedad.
La más común es la forma esporádica (85-90%),
el resto de formas son poco frecuentes: hereditaria (10-15%),
iatrogénica ( 5%) y variante.
En las primeras etapas de la ECJ esporádica,
los síntomas son a menudo ambiguos,
con fatiga,
insomnio,
inquietud y anorexia leve.
En varias semanas o meses,
la segunda etapa sigue con deterioro cognitivo,
cerebellar,
del comportamiento y alteraciónes visuales.
En la etapa final es el mutismo acinético.
La mediana de supervivencia es de sólo 4 meses y la mayoría de los pacientes mueren a de los 2 años del diagnóstico.
El diagnóstico definitivo sólo puede obtenerse mediante biopsia,
pero un diagnóstico probable de acuerdo a los criterios de la OMS Fig. 1 se podrá realizar en la combinación de al menos dos características clínicas y los hallazgos típicos del EEG o LCR.
Representa el 10-15% de las enfermedades priónicas,
debido a mutaciones puntuales.
La edad de inicio varía ampliamente; duración de la enfermedad es por lo general más tiempo que en la ECJ esporádica.
Su incidencia ha disminuido y los casos existentes son debido a periodos de incubación larga (40 años),
aunque se ha visto que existe una nueva variante secundaria a trasfusiones de sangre,
donaciones de tejidos.
Puede ocurrir a través de la transferencia de tejido,
instrumentos contaminados utilizados en intervenciones quirúrgicas intracerebrales o colocación de dispositivos.
Es una nueva forma de ECJ que se asocia con la encefalopatía espongiforme bovina (EEB),
con una presentación muy diferente e histopatología diferentes.
La presentación clínica incluye características psiquiátricas seguida por demencia pero que carecen de signos cerebelosos y se presentan en una edad joven (edad media 29 años),
con una mayor supervivencia.
Diagnóstico:
La única prueba definitiva de ECJ es la biopsia cerebral y la autopsia acompañado de una clínica compatible.
La ECJ deben considerarse en todos los pacientes presentación con una demencia rápidamente progresiva
- Estudio anatomopatológico :
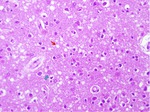
Degeneración espongiforme de las neuronas,
gliosis astrocitica grave amiloide,
formación de placas de amiloide y ausencia de reacción inflamatoria.
Estos cambios se encuentran principalmente en la corteza cerebral,
ganglios basales y capa molecular del cerebelo.
Un sello patológico de las enfermedades producidas por priones es la formación de grandes vacuolas o espongiosis en el tejido cerebral afectado. Fig. 2.
La tríada histopatológica es:
- Cambios espongiformes,
pérdida neuronal y gliosis que afecta tanto a astrocitos como a la microglia.
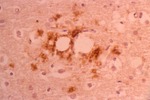
- Además de los cambios histológicos tienen inmunoreactividad inequívoca para PrP Fig. 3 Esto permite un diagnóstico de certeza ,
aunque podría no ser suficiente para el diagnóstico del subtipo de la enfermedad.
Electroencefalograma :
El EEG es patológico en el 70% de los pacientes.
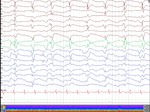
El EEG puede apoyar al diagnóstico pero sus hallazgos no son definitivos de ECJ.
Los hallazgos típicos en el EEG son complejos de ondas agudas periódicas bi o trifásicas que pueden ir precedidos de actividad delta rítmica.
El diagnóstico se hace con los de Criterios de Steinhoff que son: complejos con una duración 100-600 ms con un intervalo de 500- 2000 ms,
durante de 10 segundos,
generalizados o lateralizados.
Fig. 4
Este patrón en el EEG también se puede encontrar en multiples enfermedades.
- Enfermedad de alzheimer
- DC Lewy
- E.Binswanger
- SIDA
- Abscesos cerebrales
- LMP
- MELAS
- Encefalopatia post- anóxica
- Encefalopatias metabolicas
- Encefalopatias tóxicas.
Detección de la proteina 14-3-3 en el LCR :
En el LCR puede observarse pleocitocis y leve aumento de proteínas.
La proteína 14-3-3 en el LCR tiene una alta sensibilidad pero baja especificidad para la ECJ.
No es una prueba patognomónica (es indicativa de destrucción neuronal).
– AVC,
HSA
– Encefalitis de diversos tipos (víral,
Hashimoto,
paraneoplasica,
etc..)
– Encefalopatía metabólica,
hipóxica
– ELA,
Glioblastoma
– Otras demencias rápidas (EA,
DMI,
DCL..)
– Contaminación de sangre en LCR
- Falsos negativos: Fase de la enfermedad (muy pronto o muy tarde
Pruebas de imagen : Valor inicial como técnica de exclusión.
TC de cráneo :
Normal en el 80 % de los casos. En TC seriados se puede ver la atrofia progresiva con dilatación ventricular.
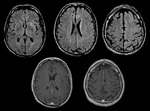
Resonancia magnética:
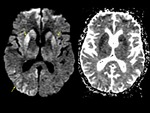
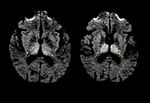
Clave diagnóstica: hiperintensidad progresiva en secuencias FLAIR T2 y DW en los ganglios de la base,
tálamo y corteza cerebral.
Tiene predilección por algunas estructuras cerebrales,
incluye la afectación:
- Ganglios de la base (caudado y putámen) Fig. 5 ,
tálamos ( más frecuentemente en la forma variante de ECJ) Fig. 6
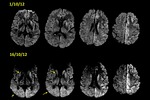
- Afectación difusa e irregular de la corteza cerebral con un patrón giriforme Fig. 7 , más frecuente en los lóbulos frontales,
parietales y temporales.
- La variante de Heidenhain: lóbulo occipital
- Brownell-Oppenheimer: cerebelo
- Usualmente la afectación es bilateral,
pero puede ser unilateral en estadios iniciales. Fig. 8
- La sustancia blanca por lo general no se afecta.
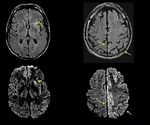
2 signos característicos de la variante EJC:
El signo del pulvinar es mas frecuente en la ECJ variable pero en algunos casos de la esporádica se puede dar.
Consiste en hiperintensidad simétrica de ganglios de la base y núcleo pulvinar (parte posterior del talamo)
Signo del palo de Hockey es la presencia de hiperintensidad simétrica del núcleo talámico pulvinar y dorsomedial.
Se hacen secuencias habituales y con gadolinio con el fin de descartar otros diagnósticos.
T2 FLAIR :
Aumento de la señal en el cuerpo estriado especialmente en el putámen o en el neocortex.
Sin embargo mas del 20 % se puede ver normal,
por ello se deben realizar otras secuencias como la difusión. Fig. 9
Difusión:
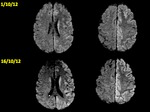
Alteración de la señal cortical y/o del cuerpo estriado.
La alteración es prominente en los estadios tempranos cuando las vacuolas son pequeñas lo que lleva a una restricción de la difusión (también puede verse en fases más tardías) Fig. 9
T1+C :
No da información adicional de esta entidad,
pero descarta otras patologías.
Fig. 10
Si la resonancia es negativa en el cuadro inicial esta indicado repetirla pasadas unas semanas haciendo énfasis en los hallazgos en la difusión que se va haciendo progresivamente patológica.
Recordar que existen multiples enfermedades que comparten patrones similares en la resonancia magnética que deben tenerse en cuenta a la hora del diagnóstico. Fig. 11
Espectroscopia por RM:
No es específica y sólo en las fases avanzadas se muestra el patrón de daño cerebral,
con una disminución de de los metabolitos,
especialmente N-Acetilaspartato,
y elevación mio-inositol a veces.
SPECT :
Puede revelar áreas no específicas de menor captación del trazador en regiones neocorticales,
con una especificidad limitada.
Sensible para el diagnóstico en fase precoz de la ECJ.
Diagnostico diferencial :
Caracteristicas neuropatológicas: La rápida progresión de la ECJ es un dato caracteristico de esta entidad que la diferencia de otras otras patologias como demencias.
Entre sus diagnósticos diferenciales están:
- Enfermedades autoinmunes: síndromes paraneoplasicos,
enfermedades desmielinizantes,
vasculitis del SNC,
sarcoidosis,
encefalopatía de Hashimoto.
- Infecciones: encefalitis virales,
VIH,
meningitis.
- Causas tumorales: linfoma,
gliomatosis cerebro y síndromes paraneoplasicos.
- Tóxicos: encefalitis metabólicas.
- Enfermedades cerebrovasculares: angiopatia amiloide,
MELAS y CADASIL.
- Enfermedades psiquiátricas.