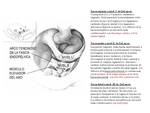
El tabique rectovaginal es la capa de fascia entre la vagina y la parte inferior del recto.
En las mujeres normales el tabique rectovaginal se fusiona con el cuerpo perineal en su extremo inferior. Su longitud varía en función de la paridad (más corto en las nulíparas,
más largo en las multíparas).
Corresponde a la fascia rectoprostática (también llamada fascia de Denonvilliers) en el hombre.
Un amplio espectro de patologías pueden afectar a esta estructura: endometriosis profunda,
fístulas rectovaginales,
tumores (adenocarcinomas primarios,
neoplasias de vagina que invaden el recto o neoplasia rectales que invaden vagina),
rectoceles (la gran mayoría se producen debido a un desgarro entre el tabique rectovaginal y el cuerpo perineal),
rotura durante el parto (un accidente obstétrico muy raro),
entre otros.
Antes de adentrarnos en este aspecto revisaremos la anatomía de los elementos de fijación de la pelvis femenina y suelo pélvico.
ANATOMÍA DE LOS ELEMENTOS DE FIJACIÓN DE LAS VÍSCERAS EN LA PELVIS FEMENINA
La pelvis femenina está constituida por un anillo óseo cerrado que contiene diferentes vísceras (vejiga urinaria y uretra,
aparato genital,
asas intestinales-recto-ano). Su cierre inferior,
el suelo pélvico,
está formado por un diafragma de naturaleza músculo-aponeurótica,
que describiremos más adelante.
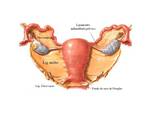
Dichas vísceras están cubiertas por el peritoneo,
a excepción de los ovarios que son intraperitoneales.
Este peritoneo reflejado a nivel del eje genital (útero,
anejos) se conoce como ligamento ancho,
el cual a nivel del ovario cubre toda su vascularización denominándose a esta porción ligamento infundíbulo pélvico,
y algo semejante sucede a nivel de las trompas,
donde se denomina mesosalpinx. Fig. 1
La reflexión peritoneal entre el útero y la vejiga deja un espacio entre ellos que se conoce como plica vesicouterina.
Entre la pared posterior del útero y el recto forma una concavidad,
relativamente profunda,
conocida como fondo de saco de Douglas,
en contacto directo con la porción posterosuperior vaginal.
Los elementos de fijación permiten una estática pélvica adecuada,
manteniendo a los órganos fijados en su posición fisiológica. De arriba a abajo serían:
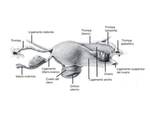
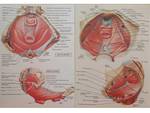
a) En el fundus uterino Fig. 2 :
- Ligamento redondo,
desde la cara anterior de cada uno de los cuernos uterinos se dirige a la pared abdominal para,
a través del conducto inguinal,
acabar difuminándose en el seno de los labios mayores.
- Ligamento útero-ovárico,
posterior respecto a la trompa,
une la porción posterior del cuerno uterino con el ovario.
- Ligamento ancho.
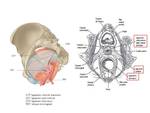
b) En el istmo uterino se forman unos ligamentos de fijación del útero a las paredes pélvicas,
constituyendo el denominado retináculo de Martin,
constituido por cuatro porciones:
- Lateralmente,
los llamados ligamentos cardinales de Mackenrodt o parametrios,
a través de los cuales alcanzan el útero los vasos uterinos.
- En la cara anterior los ligamentos pubo-vesico-uterinos o pilares vesicales.
- En la cara posterior los ligamentos útero-sacros. Fig. 3
En cuanto al SUELO PÉLVICO constituye una unidad anatómica y funcional de múltiples capas.
Lo componen de craneal a caudal la fascia endopélvica y ligamentos,
el diafragma pélvico y la membrana perineal.
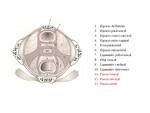
Fascia endopélvica y ligamentos
La fascia endopélvica es la hoja de tejido conectivo que rodea a las vísceras pélvicas y las inserta a la pared lateral de la pelvis.
La porción de la fascia entre la vejiga urinaria y la vagina se conoce como la fascia pubocervical.
Cranealmente,
la fascia forma los ligamentos úterosacros y cardinales.
Posteriormente,
la fascia entre la vagina y el recto se conoce como la fascia rectovaginal Fig. 4 . De esta manera,
la vagina está completamente rodeada por la fascia endopélvica,
dividiéndose funcionalmente en tres tercios (niveles de DeLancey) Fig. 5 .
Los ligamentos uretrales (parauretrales,
periuretrales y pubouretrales) son finas estructuras que fijan la uretra al suelo pélvico.
Los más importantes son los ligamentos pubouretrales,
que corresponden a la inserción púbica de la fascia pubocervical.
Diafragma pélvico
Separa la cavidad pélvica del periné y queda suspendido a modo de hamaca entre el pubis,
anteriormente,
y el cóccix,
posteriormente.
Constituye un verdadero diafragma con un foramen que permite el paso de la uretra,
vagina y recto.
En reposo está tónicamente contraído,
lo que permite mantener la continencia,
especialmente durante el aumento de la presión intraabdominal mediante el cierre del hiato y la compresión de la uretra,
vagina y unión anorrectal en dirección al hueso púbico.
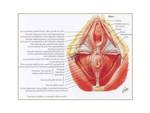
Se compone de los siguientes músculos: isquiococcígeo,
elevador del ano,
pubococcígeo,
puborrectal e iliococcígeo (siendo estos dos últimos los que proporcionan más soporte).
La placa elevadora es un rafe medio formado por la fusión de las fibras iliococcígeas por delante del cóccix. Fig. 6
Membrana perineal
Anteriormente se denominaba diafragma urogenital.
Está penetrada por la uretra y la vagina.
Se compone de tejido conectivo, músculo transverso profundo del periné y esfínter uretrovaginal.
Consiste en una combinación en forma de diamante de dos triángulos,
el urogenital (anterior) y el anal (posterior),
cuya base común es el músculo transverso profundo del periné.
El punto central entre estos dos triángulos es el cuerpo perineal.
El cuerpo perineal se sitúa directamente anterior al esfínter anal y ancla estructuras básicas circundantes: músculos transverso profundo y superficial del periné,
esfínter uretral externo,
esfínter anal externo,
músculo elevador del ano.
Permite anclar la vagina y el ano y prevenir la expansión del hiato pélvico. Fig. 7
PATOLOGÍA DEL TABIQUE RECTOVAGINAL.
HALLAZGOS POR RM.
El tabique rectovaginal es la capa fascial subperitoneal entre la vagina y el aspecto inferior del recto. Puede estar afecta por las siguientes patologías:
1) ENDOMETRIOSIS PROFUNDA
La endometriosis pélvica profunda se define como la infiltración subperitoneal de los implantes endometriósicos en los ligamentos úterosacros,
recto,
tabique rectovaginal,
vagina o vejiga urinaria.
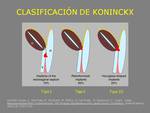
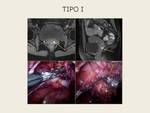
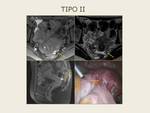
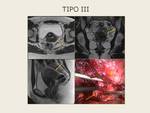
La endometriosis del tabique rectovaginal se clasifica según los tipos de Koninckx Fig. 8 :
- Tipo I corresponde a las lesiones del tabique rectovaginal propiamente dicho,
caudales al fórnix (10%)
- Tipo II corresponde a las lesiones de la pared posterior del fórnix vaginal (tipo más frecuente,
65%)
- Tipo III se describe como lesiones “en reloj de arena” o “en abanico” y se deben a la extensión posterior de implantes retroforniciales hacia la capa muscular anterior rectal (25%) .
Las lesiones tipo I suelen ser de pequeño tamaño y se extienden desde la mucosa de la pared posterior vaginal hasta la capa muscular de la pared anterior rectal.
Las lesiones no están adheridas al cérvix y se sitúan por debajo del fondo de saco de Douglas.
Las lesiones tipo II se extienden desde la pared posterior del fórnix hasta el tabique rectovaginal.
El fórnix posterior es retrocervical,
por lo que también pueden localizarse lesiones entre la pared vaginal y la superficie posterior del labio posterior del cérvix.
Las lesiones suelen ser pequeñas y no infiltran el tabique rectovaginal distalmente ni la pared rectal.
Las lesiones tipo III,
típicamente en forma de reloj de arena o abanico,
ocurren cuando las lesiones tipo II se extienden cranealmente a la pared rectal anterior e infiltran la capa muscular.
Se sitúan por debajo de la capa peritoneal del fondo de saco de Douglas.
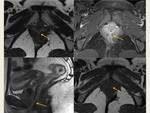
Para valorar esta patología son de suma importancia las secuencias potenciadas en T1 con supresión grasa con el fin de detectar focos de sangrado.
Los implantes endometriósicos profundos de pequeño tamaño suelen ser nodulares (en algunos casos,
laminares) y múltiples.
Debido a su contenido hemorrágico se muestran hiperintensos en las secuencias potenciadas en T1.
Su señal de resonancia en las secuencias potenciadas en T2 es variable,
desde hipointensos (sangrado subagudo) a hiperintensos (sangrado agudo). Fig. 9, Fig. 10
Las lesiones tipo III,
suelen ser de gran tamaño (en general,
más de 3 cm).
Se muestran heterogéneamente hipointensas en la secuencias potenciadas en T2 y suelen presentar focos puntiformes hiperintensos en las secuencias potenciadas en T1 y T2 (focos hemorrágicos) Fig. 11
Además de su morfología característica,
es posible valorar mediante RM la infiltración de la capa muscular de la pared anterior rectal. En este caso,
la parte externa de la pared es hipointensa o isointensa con el músculo en las secuencias potenciadas en T2 y se diferencia claramente de la parte interna (cara luminal),
que se muestra hiperintensa.
Dicha hiperseñal es variable,
desde ligeramente a mayores grados,
en función de la presencia de menor a mayor edema.
Es de gran importancia un correcto diagnóstico de estas lesiones endometriósicas profundas,
puesto que las de tipo III requieren resección intestinal.
2) FÍSTULAS RECTOVAGINALES
Las fístulas rectovaginales son comunicaciones revestidas de epitelio entre el recto y la vagina.
Son relativamente raras y suponen aproximadamente un 5% de las fístulas anorectales.
Las causas más frecuentes son traumatismos obstétricos o quirúrgicos,
inflamatorias (enfermedad de Crohn o infección postoperatoria) y radioterapia.
La clínica consiste en neumaturia,
fecaluria y vaginitis recurrentes.
El diagnóstico por imagen incluye la fistulografía convencional,
ecografía endoanal y la resonancia magnética.
La RM es una excelente modalidad para la detección y clasificación de las fístulas perianales en general,
y las rectovaginales,
en particular.
Las fístulas rectovaginales tienen una pared fibrosa delgada y una leve cantidad de líquido o aire presente en el tracto fistuloso.
En las secuencias potenciadas en T2 aparecen como imágenes lineales hiperintensas,
a menudo,
con burbujas aéreas marcadamente hipointensas Fig. 12 .
La pared fibrosa se visualiza a modo de fino halo hipointenso alrededor del tracto fistuloso.
Las fístulas menos activas,
al contener menos líquido y más tejido fibroso cicatricial,
aparecen como imágenes lineales predominantemente hipointensas.
Si se define un trayecto único hablamos de fístula simple.
Si existen varios trayectos multidireccionales o abscesos,
se denominan fístulas complejas.
La administración de contraste endovenoso permite valorar su actividad y delimitan con mayor claridad tanto los trayectos fistulosos como los abscesos.
Otros hallazgos que pueden estar presentes son:
- Presencia de aire y/o material fecaloideo intravaginal.
- Edema de paredes vaginales por cambios reactivos/ inflamatorios de la fístula.
Se hallarían engrosadas e hiperintensas.
- Edema del TRV circundante a la fístula,
a modo de área mal definida de señal de resonacia intermedia o hiperintensa.
- Absceso del TRV.
Se observaría una dilatación u ocupación del mismo por una colección circunscrita hiperintensa con realce periférico post-contraste endovenso.
Hay estudios que demuestran que el uso de bobinas endorrectales ofrecen una mayor resolución espacial en comparación con las bobinas de superficie externa y permiten una descripción más detallada de la pared rectal (Blomqvist et al).
Sin embargo,
las imágenes ofrecidas por las bobinas de superficie son más que suficientes para valorar presencia y características de las fístulas perineales y la anatomía circundante.
Además,
la RM endoluminal es incómoda para el paciente debido a la introducción de la sonda endorrectal y más costosa.
3) TUMORES
Los tumores del tabique rectovaginal pueden ser primarios o,
más frecuentemente,
secundarios por extensión por contigüidad de cánceres vaginales o rectales.
1.1. TUMORES PRIMARIOS
Son extremadamente raros,
tanto benignos (leiomioma) como malignos.
Los tumores malignos más frecuentes son los adenocarcinomas (que se originan en su mayoría a partir de implantes endometriósicos),
tumores estromales extragastrointestinales (GIST) y leiomiosarcomas.
1.2. CÁNCER DE VAGINA
Son más frecuentes los tumores secundarios (metástasis por extensión directa de cánceres de cérvix,
útero o recto) que los tumores primarios (carcinoma de células escamosas (85%),
adenocarcinoma,
melanoma o sarcomas (15%,
los restantes)).
En el estadiaje del cáncer vaginal mediante el sistema FIGO la infiltración de tabique rectovaginal,
generalmente extendida a la pared rectal anterior,
supone un estadío IVa. Fig. 13
La mejor secuencia para valorar los tumores vaginales son las Fast Spin-Echo potenciadas en T2,
en los tres planos del espacio,
preferiblemente en el plano axial y coronal oblicuos siguiendo los ejes de la vagina.
Permiten valorar su extensión local,
especialmente,
la infiltración de los paracolpos.
Por este motivo,
no se administra contraste endovenoso de manera rutinaria,
ya que los tejidos paravaginales se realzan intensamente y se reduce la diferenciación marginal del tumor respecto a la estructuras adyacentes.
Morfológicamente pueden presentarse como masas tipo Bulky (irregulares,
mal definidas en general,
o lobuladas bien definidas) o como un engrosamiento difuso circunferencial de las paredes vaginales.
La señal de resonancia tumoral se correlaciona con los subtipos histológicos.
Los carcinomas de células escamosas por RM tienen una señal de resonancia intermedia homogénea en las secuencias potenciadas en T2 e isointensa en las secuencias potenciadas en T1.
Suelen localizarse en la pared posterior del tercio superior de vagina en mujeres postmenopaúsicas.
La presencia de focos hiperintensos intratumorales representan necrosis tumoral,
por lo que debe considerarse que se trate de un carcinoma de células escamosas pobremente diferenciado,
adenocarcinoma mucinoso o metástasis de cáncer de cérvix o endometrial.
Los adenocarcinomas primarios suelen afectar a la pared anterior del tercio superior de vagina en mujeres jóvenes (14-21 años).
En las secuencias potenciadas en T2 suelen ser homogéneamente hiperintensos e isointensos con el músculo en las secuencias potenciadas en T1.
Los melanomas suelen localizarse en el tercio inferior de la pared anterior o lateral de la vagina en mujeres postmenopáusicas.
Son hiperintensos en las secuencias potenciadas en T1 e hipointensos en las secuencias potenciadas T2,
debido al efecto paramagnético de la melanina y la metahemoglobina de la necrosis intratumoral o hemorragia.
En este caso,
las secuencias T1-FATSAT resultan muy útiles para diferenciarse del resto de tejidos. La ausencia de hiperseñal en las secuencias potenciadas en T1 no excluye el diagnóstico de melanoma.
Los melanomas amelanocíticos son hipointensos en las secuencias potenciadas en T1 y de señal de resonancia intermedia o hiperintensos en las secuencias potenciadas en T2.
Los leiomiosarcomas suelen ocurrir tras la radioterapia en el aparato genital,
en el tercio superior vaginal.
Suelen ser masas muy heterogéneas con áreas hiperintensas en las secuencias potenciadas en T2 que corresponder a necrosis quística y focos hiperintensos en las secuencias potenciadas en T1 correspondientes a hemorragia aguda.
Su patrón de realce es muy heterogéneo tras administrar contraste endovenoso.
1.3. CÁNCER DE RECTO
El cáncer colorrectal es la segunda neoplasia más frecuente tanto en hombres como en mujeres (después del de pulmón y mama,
respectivamente).
La clasificación TNM (7ª edición,
descrita por la AJCC y UIAC) es la utilizada internacionalmente para estadificar el cáncer rectal.
La invasión de estructuras adyacentes,
incluyendo tabique recto-vaginal y vagina contiguos,
supone un estadío IVa,
disminuyendo considerablemente la supervivencia a los 5 años (37%). Fig. 14
Presentan una señal de resonancia intermedia en las secuencias potenciadas en T2 y se identifican fácilmente aquellos componentes de partes blandas que infiltran la grasa o órganos perirrectales (disrupción de la capa muscular periférica,
que es hipointensa).
Los tumores mucinosos cursan con grados variables de hiperseñal en función del contenido coloide.
4) RECTOCELES / ENTEROCELES
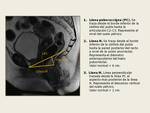
Las estructuras anatómicas del suelo pélvico se dividen en tres compartimentos: anterior (vejiga y uretra), medio (vagina y útero) y posterior (recto).
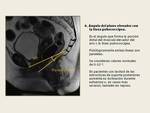
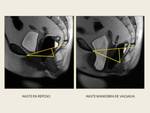
Para interpretar una RM de suelo pélvico existen unas líneas establecidas que cuantifican el descenso del suelo pélvico,
el prolapso de órganos pélvicos y el ensanchamiento del anillo puborrectal. Fig. 15, Fig. 16
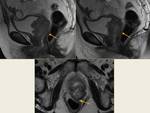
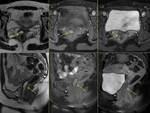
Los rectoceles se producen por lesión de los músculos posteriores del elevador del ano o de la fascia recto-vaginal.
Por RM se identifican los siguientes hallazgos Fig. 17,
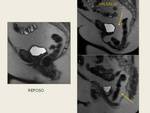
- Verticalización del plano elevador.
- Ángulo del plano elevador con la línea pubococcígea mayor de 10º.
- Descenso del recto a través del hiato puborrectal (prolapso rectal).
Se clasifica en leve (0-2 cm),
moderado (2-4 cm) y severo (>4 cm).
- Protrusión anterior de la pared rectal (rectocele).
El estudio cine-RM permite además visualizar de manera global y rápida qué estructuras de soporte del suelo pélvico están dañadas durante la realización de maniobras de Valsalva.
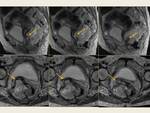
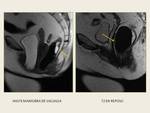
Los enteroceles son hernias de la cavidad peritoneal pélvica en el tabique recto-vaginal,
situándose por debajo del tercio proximal de la vagina.
La presencia de grasa (peritoneocele),
intestino delgado y colon sigmoide en el tabique rectovaginal es un signo indirecto de rotura de la fascia rectovaginal y se identifican fácilmente por RM.
Otros criterios incluyen:
- Presencia de asas intestinales por debajo de la línea pubococcígea.
- Ensanchamiento del espacio rectovaginal.
- Profundización del fondo de saco de Douglas. Fig. 19
Se clasifican en leves,
moderados o severos,
si se extienden de 0-2 cm,
2-4cm,
o más de 4 cm,
respectivamente,
por debajo de la línea pubococcígea.
Las pacientes sometidas a histerectomía son las que tienen mayor riesgo de desarrollar un enterocele puesto que durante la intervención se rompe la continuidad de los ligamentos pubocervical,
fascia rectovaginal y fascia endopélvica.
5) OTROS
5.1. QUISTES
Los quistes paravaginales son extremadamente raros,
especialmente en el tabique rectovaginal.
Cumplen los mismos criterios típicos de quiste por RM que los de cualquier otra localización Fig. 20.
Suelen ser lesiones nodulares de paredes finas,
generalmente uniloculadas,
hiperintensas en las secuencias potenciadas en T2 e hipointensas en las secuencias potenciadas en T1.
Si su señal de resonancia es elevada en las secuencias potenciadas en T1 debe considerarse que contenga material proteináceo o hemorrágico,
según el grado de hiperseñal.
Tras administrar contraste endovenoso,
son avasculares.
El diagnóstico diferencial incluye:
- Quistes dermoides.
Histológicamente son tumores benignos de células germinales que contienen distintos componentes internos originados de las tres capas embrionarias.
Su aspecto es variable dependiendo de su composición,
desde lesiones uniloculadas totalmente quísticas (en aquellos revestidos por neuroectodermo) hasta lesiones mixtas con componente sólido en cantidad variable (grasa,
piel,
dientes o pelo).
- Quistes epidermoides de inclusión.
Generalmente secundarios a traumatismos locales como una episiotomía mediolateral.
- Quistes del conducto de Gartner.
Derivan de los remanentes vaginales de los conductos mesonéfricos de Wolff.
Se localizan en la cara anterolateral del segmento proximal de la vagina.
5.2 ROTURA DURANTE EL PARTO
El desgarro perineal es un accidente relativamente frecuente durante el parto,
si bien suele afectar a la horquilla perineal siendo una complicación leve.
Es más frecuente en mujeres que paren la primera vez en edades avanzadas.
Las causas más frecuentes de desgarros perineales son: estrechez de la vulva,
gran volumen de la cabeza del feto,
parto muy rápido y uso mal dirigido de fórceps.
Los desgarros perineales se clasifican según su extensión en tres grados:
- Primer grado: Afectan a piel,
tejido graso subcutáneo,
músculos bulbocavernosos y transversos superficiales y profundos.
- Segundo grado: Afectan al músculo elevador del ano.
- Tercer grado: Afectan al esfínter anal y tabique rectovaginal.
Los desgarros perineales de tercer grado son muy infrecuentes y requieren tratamiento quirúrgico inmediatamente después del parto si se detectan.
En el caso que se detecten más tarde,
la cirugía debe diferirse mínimo de 4 a 6 meses,
para optimizar la viabilidad de los tejidos perineales.