La cardiopatía isquémica es la primera causa de mortalidad en el mundo desarrollado.
Las manifestaciones de la enfermedad son la consecuencia de las alteraciones ocurridas en el músculo cardíaco cuando está sometido a un déficit en el aporte de oxígeno.
Fig. 1
La etiología más frecuente es la enfermedad arterioesclerótica coronaria que disminuye,
en mayor o menor grado,
el calibre de la luz arterial.
La cuantificación de la estenosis coronaria,
siendo fundamental, no indica de manera absoluta la existencia de isquemia miocárdica.
Fig. 2
Para confirmar la existencia de isquemia es necesario demostrar que una estenosis arterial está produciendo déficits de perfusión en el músculo cardíaco.
Por otra parte,
la existencia de un realce cardiaco normal en reposo no excluye la existencia de isquemia durante el ejercicio físico.
Por tanto,
a la información anatómica del árbol arterial debe ir seguida por la demostración de la isquemia del miocardio que,
para descartarla,
debe ser estudiada en reposo y en situación de estrés.
Fig. 3
Para conseguir este objetivo existen técnicas avanzadas de imagen cardíaca con TC y RM en las que se puede valorar de forma fiable la perfusión del miocardio,
tanto en reposo como con estrés. Estas exploraciones tienen unas peculiaridades diferentes a los estudios habituales de imagen cardíaca con las que el técnico y/o enfermero deben estar familiarizados.
En este trabajo enseñaremos como debe ser la actuación del técnico en este tipo de estudios destacando la preparación del paciente y como se realizan estas pruebas.
*Protocolo de actuación en resonancia cardíaca de estrés.
PREPARACIÓN DEL PACIENTE
1.
Explicación de la prueba:
Lo primero que debemos hacer es hablar con el paciente para explicarle la prueba que se le va a hacer.
Este aspecto es muy importante porque va a condicionar la colaboración del enfermo,
por ello es fundamental empatizar con él y conseguir que nos entienda.
El objetivo es tratar de rebajar su nivel de ansiedad y ganarnos su confianza.
La información suministrada debe ser rigurosa y,
en el caso de la RM, hay que advertir al paciente que se trata de una prueba larga y ruidosa en la que es fundamental que permanezca tranquilo colaborando con nosotros en todo lo que le vayamos pidiendo,
ya que a lo largo de la prueba tendrá que hacer apneas.
2.
Canalización de dos vías
Le informaremos que va a ser necesario inyectarle dos fármacos diferentes simultáneamente,
contraste y adenosina, y que estos no se pueden mezclar,
por esta razón,
vamos a necesitar canalizarle dos vías.
a-El contraste
El contraste de la RM puede ser cualquiera de los existentes en el mercado,
nosotros utilizamos gadobutrol a una dosis de 0,1 ml/Kg peso.
Tenemos que asegurarnos por medio del filtrado glomerular y la creatinina que el paciente no tiene insuficiencia renal.
Este contraste es generalmente bien tolerado pero hay que advertir al enfermo de posibles efectos adversos como naúseas y cefaleas.
Lo administraremos mediante inyectora a 4ml/seg en dos bolos.

Fig. 4
b-La Adenosina
Es el fármaco más utilizado para conseguir estrés miocárdico.
Provoca vasodilatación aumentando el calibre de las arterias coronarias y por ello el flujo al miocardio de forma similar a lo que ocurre durante el ejercicio.
La arteria enferma no tiene la capacidad de dilatarse y la cantidad de contraste que llega al miocardio,
en esa zona,
será mucho menor que la del resto del músculo cardiaco y lo veremos como una zona de menor realce.
La adenosina tiene la ventaja de presentar una vida media muy corta,
unos pocos segundos,
por lo que la suspensión de su administración hace recobrar al paciente su situación basal de forma inmediata.
Esto es importante en un fármaco que provoca síntomas alarmantes como son: opresión torácica,
cefalea,
disnea,
palpitaciones,
náuseas y sofocos que nos pueden obligar a suspender su administración por la posibilidad de desencadenar una crisis anginosa.
Para la administración del fármaco cargaremos la bomba de perfusión con suero fisiológico y adenosina en relación 1/1.
La dosis a administrar y la velocidad de inyección se ajustan en relación al peso corporal.
Por ejemplo si un paciente pesa 75kg,
inyectaremos a 420ml/h,
según la tabla (1):

Fig. 5
References: Clinical cardiac MRI
También haremos saber al paciente que cuando administremos la medicación cardiotrópica,
vamos a estar con él en la sala para tranquilizarlo cuando note los síntomas que la adenosina le va a provocar.
3.
Monitorizar al paciente.
Debido a la medicación cardiotrópica utilizada a pacientes con sospecha de enfermedad isquémica,
estos deben estar monitorizados durante toda la prueba.
Colocaremos:
- Medidor de tensión en el brazo donde no canalizamos las vías.
- Un pulsioxímetro en el brazo contrario al que le estamos tomando la tensión para que este no falsee los resultados por la acción del manguito de presión.
- Dos electrodos,
uno va al carro de monitorización de las constantes y otro asociado a la máquina.
Es muy importante una buena colocación ya que un mal registro hace que nos resulte imposible unas buenas imágenes.
- Sincronismo respiratorio colocado a nivel del diafrágma.
Fig. 6
4.
Antes de comenzar la adquisición.
Cuando ya tenemos al paciente preparado,
colocamos la antena,
le ofrecemos el timbre,
al que puede llamar en cualquier momento que nos necesite,
y le ponemos los cascos para atenuar el ruido.
El paciente ya está listo para empezar.
Fig. 7
PROTOCOLO DE ESTUDIO EN RM.
Antes de comenzar el estudio debemos comprobar que tenemos un buen electro,
fundamental para la adquisición de las imágenes.
Fig. 8
Una vez comprobado empezamos con el protocolo de adquisición.
En este esquema vemos las diferentes secuencias que realizamos en nuestro hospital.
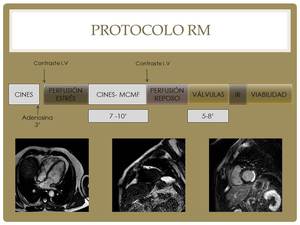
Fig. 9
1-Secuencias cine: empezamos la exploración haciendo lo que llamamos secuencias cine (Eco de gradiente-sangre blanca) en todos los planos cardíacos: coronal,
eje corto (EC),
eje largo (EL),
cuatro cámaras (4C),
tracto de entrada y salida del ventrículo izquierdo (LVOT).
2-Perfusión en estrés: antes de empezarla,
debemos asegurarnos de estar preparados para una posible complicación,
ya que vamos a administrar la adenosina,
debemos tener preparado el carro de paro así como eufilina y atropina (para tratar una crisis de broncoespasmo,
un bloqueo AV o,
incluso,
una parada).
Sacamos al paciente del gantry para recordarle lo que va a sentir y tranquilizarlo.
Empezamos a administrar la adenosina y anotamos el tiempo,
ya que debemos avisar al radiólogo y al cardiólogo en los minutos 1,
2 y 3,
para la toma de tensión.
En el minuto 3 debemos tener al paciente dentro del gantry para comenzar la “perfusión de estrés” y procedemos a administrar la mitad del contraste (la otra mitad la administraremos en la perfusión de reposo).
En el minuto 4 se interrumpe la administración de adenosina y el paciente dejará de notar los efectos casi inmediatamente (la vida media de la adenosina en sangre es de 3 segundos).
Entre la perfusión de estrés y la de reposo deben pasar entre 7 y 10 minutos,
para que desaparezca del miocardio el contraste que hemos administrado.
3-Secuencia MCMF (multicorte multifase): mientras esperamos para hacer la siguiente perfusión lanzamos esta secuencia, que es la que se utiliza luego para el postproceso,
donde se calculan los parámetros de función cardíaca.
4-Perfusión de reposo: una vez transcurrido el tiempo necesario,
procedemos a lanzar esta perfusión donde administramos la otra mitad del contraste.
Al terminarla,
debemos esperar entre 5-8 minutos antes de poder adquirir las secuencias de realce tardío,
ese tiempo lo usamos en obtener la siguiente secuencia.
5-Válvulas: estudiaremos las válvulas aórtica y mitral.
6-Secuencia IR: cuando hayan pasado de 5 a 8 minutos obtenemos esta secuencia con varios tiempos de inversión (TI) para seleccionar aquel en el que el miocardio aparece totalmente negro.
7-Viabilidad: por último seleccionamos el TI adecuado y hacemos en los planos EC,
EL y 4C el realce tardío.
Fig. 10
*Protocolo de actuación en TC
PREPARACION DEL PACIENTE
1.
Explicación de la prueba.
Con respecto a los pacientes del TC,
como en el resto de los estudios,
deberán estar en ayunas y traer firmado el consentimiento informado para la utilización del contraste.
Al igual que en la RM debemos explicarle al paciente en que consiste la prueba tratando de aportarle tranquilidad que será esencial para la realización de la exploración y,
de esa forma,
obtener un estudio de buena calidad.
2.
Canalización de dos vías
A continuación debemos canalizar dos vías,
una para el contraste y otra para la medicación cardiotrópica.
a.
El contraste
En la TC utilizamos un contraste iodado (dosis de 1 ml x kg con un flujo de 6ml/seg),
por la cantidad y el flujo es conveniente utilizar un catéter de calibre grueso,
número 18,
a ser posible.
Al igual que en la RM antes de administrarlo debemos saber que el paciente no tiene insuficiencia renal.
Debemos advertir al paciente de los efectos secundarios del contraste (náuseas,
vómitos,
sensación de calor,
etc.) y estar muy atentos por posibles señales de un inicio de shock.
b.
La adenosina
La otra vía para la adenosina,
avisando al paciente de los síntomas que puede sentir (ya mencionados previamente).
3.
Monitorización del paciente.
Al igual que en la RM debemos monitorizar al paciente por motivo de la administración de la adenosina.
- Medidor de tensión en el brazo contralateral al de las vías.
- Un pulsioxímetro en el lado contrario al que le estamos tomando la tensión para que no falsee los resultados por la acción del manguito de presión.
- Los electrodos tienen que estar bien colocados para obtener una señal perfecta y,
de esa forma,
poder obtener una buena imagen.
Fig. 11
Con esto el paciente esta preparado para comenzar el estudio,
lo centramos y lo introducimos en el gantry.
PROTOCOLO DE ESTUDIO EN TC
Cuando lleguemos a la consola después de haber colocado al paciente comprobamos la señal del electro.
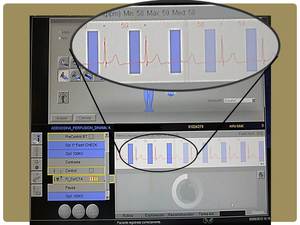
Fig. 12
El equipo del que disponemos es una TC de doble fuente con 128 detectores que presenta unas características técnicas que hacen idóneo el estudio de esta patología.
Brevemente comentar que se pueden realizar adquisiciones con doble energía que son muy útiles para valorar los defectos de perfusión ya que con esta adquisición se puede realizar una mejor caracterización del contraste (mapa de yodo) que se encuentra en el miocardio,
definiendo mejor los defectos de perfusión cuando estos existen.
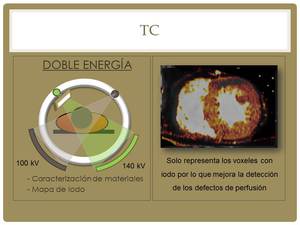
Fig. 14
Además,
otra característica propia de este equipo es la realización de una adquisición con alto pitch,
que en esencia lo que permite es realizar estudios del corazón con muy baja dosis de radiación (aproximadamente 1 mSv)
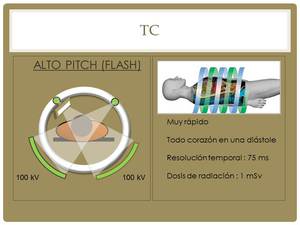
Fig. 15
A continuación en este esquema se representa cual es el protocolo para valorar la isquemia cardíaca que seguimos en nuestro hospital:
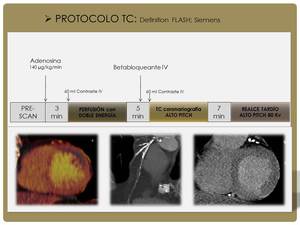
Fig. 13
Comenzamos el estudio,
después del centraje en el topograma,
administrando al paciente una perfusión de adenosina durante 3 minutos,
a continuación se realiza una adquisición con doble energía (perfusión en estrés),
5 minutos después se efectúa la coronariografía TC con alto pitch,
en donde vamos a ver la anatomía y 7 minutos más tarde se adquiere una última hélice sin contraste,
con alto pitch y con bajo kV ,
para ver la viabilidad.
¿QUÉ INFORMACIÓN APORTAN ESTOS ESTUDIOS?
Con estos estudios podemos diferenciar si una lesión en la arteria coronaria está produciendo una isquemia miocárdica (patología potencialmente reversible si se trata la estenosis) o un infarto de miocardio (patología en la que ya se ha producido una muerte celular y necosis del miocardio y que es irreversible aunque se trate la estenosis).
La isquemia miocárdica presenta defectos de perfusión en el estrés que no se ven en el reposo y no hay realce tardío.
El infarto miocárdico presenta defectos de perfusión en estrés y reposo y además realce tardío.
Esto queda representado en el siguiente esquema:
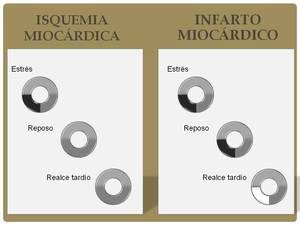
Fig. 18
Cada una de estas técnicas presenta unas peculiaridades: la RM es considerada la técnica de referencia para la valoración de los defectos de perfusión miocárdicos y del realce tardío.
La TC también valora correctamente los defectos de perfusión miocárdicos,
aunque es una técnica más reciente y por ahora menos validada.
Presenta el valor añadido de poder valorar las lesiones de las arterias coronarias y sin embargo valora peor que la RM el realce tardío.
Todo esto queda reflejado en la siguiente tabla:
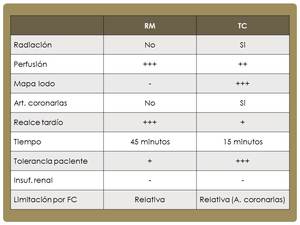
Fig. 17
Por último exponemos un ejemplo de un infarto miocárdico en la pared lateral del ventrículo izquierdo.
En estas imágenes podemos ver el defecto de perfusión y realce tardío en TC (B,C) y resonancia (D,E),
respectivamente.
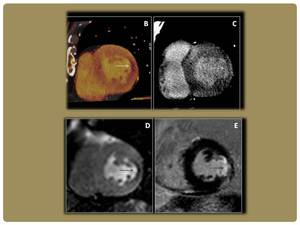
Fig. 16