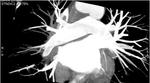
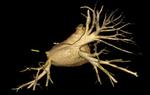
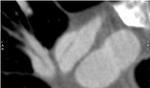
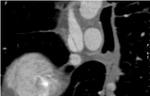
La ablación de las venas pulmonares (VP) es una técnica quirúrgica que es cada vez más utilizada para el tratamiento de pacientes con fibrilación auricular sintomática resistente a los medicamentos o con contraindicaciones o importantes efectos secundarios.
Tiene una alta tasa de éxito en el primer procedimiento (87%) y en el segundo procedimiento (> 95%).
Los puntos de ablación son las venas pulmonares distales,
ostium venoso pulmonar,
infundíbulo auricular y pared atrial posterior.
La fibrilación auricular (FA) es la forma más común de arritmia cardiaca.
la aurícula izquierda y los recubrimientos musculares distales de las venas pulmonares son responsables de más del 90% de los focos eléctricos ectópicos.
La vena pulmonar superior izquierda (VPSI) representa el 45-50% de todos los focos ectópicos,
la vena pulmonar superior derecha (VPSD) el 35%,
la vena pulmonar inferior derecha (VPID) el 8% y la vena pulmonar inferior izquierda (VPII) el 5%.
Hay múltiples focos eléctricos ectópicos en la misma vena o en otras venas hasta en el 69% de los pacientes.
El objetivo del tratamiento es aislar eléctricamente los puntos focales de reentrada.
De forma quirúrgica mediante el procedimiento de Maze modificado,
en el cual se realizan pequeñas insiciones en la pared auricular posterior.
O de forma endovascular medianta la ablación con radiofrecuencia o crioablación de las venas pulmonares distales y pared auricular posterior.
ABLACIÓN POR RADIOFRECUENCIA
La ablación por radiofrecuencia es una técnica quirúrgica que se realiza de forma endovascular,
accediendo a través de la vena femoral por la vena cava inferior hasta la aurícula derecha.
Una vez en la aurícula derecha se realiza una punción trans-septal hacia la aurícula izquierda.
Las venas son canuladas selectivamente y se realiza un mapeo eléctrico para decidir las venas pulmonares u ostium venoso pulmonar a ablacionar.
El procedimiento es técnicamente difícil y largo.
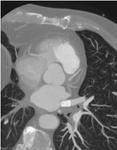
TÉCNICAS DE IMAGEN
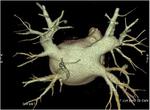
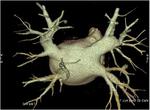
Las técnicas de imagen son esenciales en la evaluación de la anatomía de la aurícula izquierda y venas pulmonares,
tanto para la selección de los pacientes candidatos al procedimiento como para la detección de las complicaciones después de la ablación.
(Figura 1).
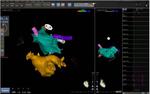
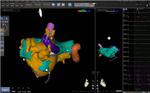
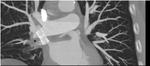
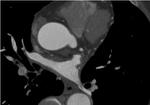
La ecografía transesofágica ha sido utilizada tradicionalmente,
pero la introducción de la TCMD ha permitido una mejor valoración de la anatómica de la aurícula izquierda y estructuras vecinas,
además permite la integración de la información con los sistemas de navegación de datos anatómicos y electrofisiológicos utilizados en la cirugía.
(Figuras 2 y 3).
TCMD
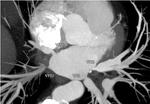
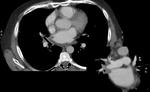
La TCMD nos permite estudiar el número y la ubicación de las venas pulmonares,
la presencia de venas accesorias,
permitiendo definir el lóbulo pulmonar drenado (ventana pulmonar).
Se realizan mediaciones del diámetro y circunferencia de las venas pulmonares a 1 cm de la Unión atriopulmonar,
del ostium pulmonar y de la distancia intervenosa ("intervenous saddle").
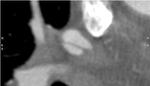
Es imprescindible identificar la presencia de trombos en la aurícula y en la orejuela izquierdas,
ya que indicarían anticoagulación previa al procedimiento (Figura 4).
Además,
la TCMD nos permite evaluar el resto de las estructuras cardiacas y torácicas vecinas.
ANATOMÍA DE LAS VENAS PULMONARES
El conocimiento de la anatomía de las venas pulmonares es imprescindible para la correcta valoración y planificación de la terapia de ablación en la fibrilación auricular.
En el 70% de la población hay 4 venas pulmonares,
2 superiores y 2 inferiores derecha e izquierda respectivamente.
(Figura 5).
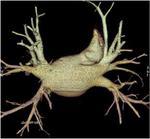
Existen múltiples variantes anatómicas,
las más frecuences son:
Vena pulmonar común,
con una unión única atriopulmonar amplia,
la cual se presenta entre el 12 y 25% de la población.
Es más común en el lado izquierdo.
(Figura 6).
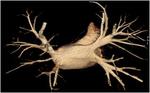
Venas pulmonares supernumerarias o accesorias,
las cuales se observan entre el 17 y 23% de los pacientes y son más comunes en el lado derecho.
(Figura 7).
TÉCNICA DEL ESTUDIO
Los estudios fueron realizados con un TC helicoidal de 64 detectores,
General Electric LightSpeed,
con sincronización cardíaca y técnicas angiográficas.
A los pacientes les fueron administrados betabloqueantes intravenosos en la sala de estudio si eran requeridos para obtener una frecuencia cardíaca < 65 LPM.
En todos los casos se selecciono la exposición a la radiación más baja posible.
Se programo un campo cardiaco de adquisición,
con un grosor de corte mm 0,625.
(Figura 8).
Se administró contraste yodado (Omnipaque ® 350 mg/ml; 60 a 85 ml ajustado de acuerdo a la función renal del paciente) a una velocidad de 5 ml/seg.
El análisis y postprocesado de las imágenes fue se realizó en una estación de trabajo (Advantage Work Station 2.7 ®,
General Electric Medical System; Milwaukee,
Wisconsin,
United States) con un software específico para el estudio cardiovascular (Volume Viewer ® 7.6.29).
COMPLICACIONES POST – ABLACIÓN
La tasa global de complicaciones es de aproximadamente 1.67 a 5.1%.
Las principal complicación intraprocedimiento son las bradiarritmias,
con el riesgo de una posible asistolia secundaria a la estimulación de las fibras del nervio vago.
Las complicaciones menores y más frecuentes son:
- Pequeñas efusiones pleurales y pericárdicas.
- Defectos septales auriculares transitorios.
- Estenosis leve de las venas pulmonares.
Complicaciones serias son menos frecuentes:
- Infarto de miocardio.
- Hemopericardio - hemotórax.
- Rotura cardiaca.
- Estenosis severa de las venas pulmonares.
- Trombosis y disección de las venas pulmonares.
- Embolias sistémicas.
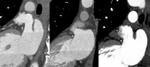
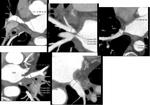
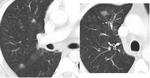
ESTENOSIS DE LAS VENAS PULMONARES
La estenosis de las venas pulmonares es la complicación más frecuente tras la ablación con radiofrecuencia para el tratamiento de la fibrilación auricular.
Se produce hasta en el 1 a 10% de los pacientes que se someten a este tratamiento.
Aunque la incidencia de estenosis moderada a severa es mucho menor,
alrededor de 1,4% (Figuras 9 y 10).
La estenosis inicialmente puede ser debida a edema de las paredes venosas,
progresando posteriormente a la fibrosis,
produciendo contracción de la pared venosa.
La sintomatología es muy variada,
desde ausencia de síntomas en pacientes con estenosis leves,
hasta pacientes con disnea progresiva,
ortopnea,
tos no productiva,
dolor torácico,
infecciones pulmonares recurrentes y hemoptisis.
En nuestra experiencia,
todos los pacientes sometidos a ablación de las venas pulmonares,
síntomaticos presentaron estenosis de las venas pulmonares en mayor o menor grado (Figuras 11 y 12).
TRATAMIENTO
El tratamiento de la estenosis de venas pulmonares es polémico.
La angioplastia con balón es el primer tratamiento recomendado,
pero presenta una incidencia de re-estenosis muy elevada (> 50%).
La colocación de stents es otra opción con mejor resultado,
con una tasa de re-estenosis del 30 al 50% aproximadamente (Figuras 13,
14 y 15).
TROMBOSIS DE LAS VENAS PULMONARES
La trombosis puede producirse en las venas pulmonares o extenderse a la cavidad atrial con el riesgo de embolia (Figuras 16 y 17).
En la TCMD se observa la oclusión venosa con infiltración perivenosa,
fibrosis y cambios inflamatorios en el mediastino (Figuras 18 y 19).
También pueden observarse infartos venosos en el lóbulo pulmonar drenado,
los cuales se presentan como imagenes nodulares,
areas de aumento de densidad en vidrio deslustrado o consolidaciones pulmonares (Figura 20).
Adicionalmente se pueden ver signos de hipertensión pulmonar,
como engrosamientos septales y zonas de vidrio esmerilado.
DISECCIÓN DE LAS VENAS PULMONARES
Se producen principalmente durante la introducción de catéteres,
particularmente del catéter de mapeo auricular.
Es una complicación rara (Fig 21,
22 y 23).
RESULTADOS
Desde enero de 2011 a junio de 2013,
realizamos en nuestro hospital 90 estudios en 80 pacientes.
70 de ellos fueron realizados previo a los procedimientos de ablación y 22 después de la ablación de las venas pulmonares.
14 de ellos fueron indicados antes de la realización de un segundo procedimiento de ablación.
Otros 8 estudios de TCMD fueron realizados en pacientes sintomáticos,
5 en pacientes con,
tos y hemoptisis,
para descartar estenosis severa de venas pulmonares.
Algún grado de estenosis de venas pulmonares se detectó en todos los pacientes sintomáticos,
en 4 de ellos era significativo o severo.