INTRODUCCIÓN:
La primera prioridad de la evaluación diagnóstica del síndrome de demencia es la identificación de las causas potencialmente tratables.
La angiopatía amiloide cerebral,
es decir.
el depósito de proteína Beta-amiloide,
en la pared de las pequeñas arterias cerebrales y leptomeníngeas,
constituye un hallazgo muy frecuente en la enfermedad de Alzheimer y en sujetos cognitivamente sanos de edad avanzada. La angiopatía amiloide con reacción inflamatoria es una entidad de diagnóstico descrito recientemente que se caracteriza por un síndrome de demencia rápidamente progresiva y con un alta sensibilidad al tratamiento precoz.
Es una forma infrecuente de presentación que se caracteriza por la existencia de un infiltrado inflamatorio perivascular asociado a la angiopatía amiloide clásica.
Suele cursar con un cuadro clínico singular que combina un deterioro cognitivo rápidamente progresivo con crisis epilépticas y cefalea.
Es una entidad que si bien comenzó a ser descrita en los años 80 y que fue definida en su momento como una vasculitis aislada del sistema nervioso central,
no fue hasta la década pasada cuando se comenzó a considerar como una entidad propia al verse reforzada por los casos de meningoencefalitis inducidos por la vacuna AB.
Actualmente se cree que la proteína B-amiloide depositada en la pared de los vasos actúa como antígeno,
hipótesis que se ha visto reforzada tras la identificación de anticuerpos específicos contra el AB-42 en LCR y en parénquima cerebral de pacientes con biopsia.
Es por ello ello que se le dio el nombre de "angiopatia amiloide con reacción inflamatoria".
Otros autores la denominan "leucoencefalopatia reversible asociada a angiopatia amiloide cerebral" o "angiopatía amiloide inflamatoria con vasculitis granulomatosa asociada".
En el metaanálisis realizado durante este trabajo,
se ha objetivado un cambio importante en la manera de enfrentarse a esta patología,
pues en las primeras revisiones literarias se ponía de manifiesto como criterio diagnóstico indispensable la biopsia cerebral.
En las últimas series bibliográficas desde 2011 se sugiere que se puede realizar el diagnóstico de forma no invasiva.
Este diagnóstico se realizaría sobre la base de una combinación característica del binomio exploración clínica y los no menos singulares hallazgos por imagen.
El diagnóstico precoz es clave en el pronóstico de estos pacientes.
Existe evidencia científica que demuestra una mayor respuesta al tratamiento en aquellos pacientes que presentan un diagnóstico precoz,
con remisión en algunas ocasiones completa de la clínica,
mientras que en los casos de demora diagnóstica la recuperación es parcial y menos satisfactoria.
Las pautas del tratamiento son variables,
aunque la más usada se basa en bolos de corticoides en altas dosis en la fase aguda con pauta descendente.
Entre un 20-30 % presentan mala respuesta al tratamiento con esteroides o clínica recidivante.
En este último grupo se ha sopesado la posibilidad de realizar un tratamiento con inmunosupresores.
En la realización de dicho trabajo se han revisado los casos diagnosticados en los últimos tres años en nuestro centro,
presentando en varios pacientes tanto las pruebas por imagen realizadas en el momento del diagnóstico como las del seguimiento tras el tratamiento.
En todos ellos el diagnóstico ha sido clínico-radiológico con buena relación
diagnóstico-respuesta al tratamiento lo que sugiere buena correlación con la literatura.
SERIE DE CASOS:
CASO 1
Mujer de 81 años que acude al servicio de urgencias por alteración brusca del lenguaje de predominio expresivo de unos 30 minutos de duración.
Presenta un nuevo episodio a la llegada a urgencias acompañada de una desviación de la comisura bucal que cedió espontáneamente.
Es independiente para las tareas habituales.
Como AP presentaba únicamente un síndrome metabolico con HTA,
Diabetes Mellitus tipo II y dislipemia,
así como cirugías menores.
En el ingreso el hemograma,
la bioquímica y los marcadores tumorales realizados fueron normal.
La paciente se mantuvo afebril.
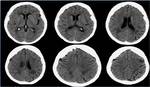
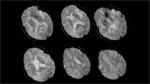
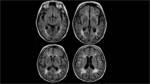
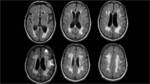
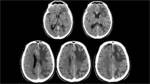
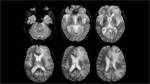
Dada la clínica inespecífica se solicitó un TC craneal para descartar una posible organicidad de la semiología. Se objetivó una alteración de la sustancia blanca periventricular,
así como de corona radiata y centro semioval en ambos hemisferios,
aunque no existían otros signos de atrofia.
Fig. 1
Por la rareza del cuadro y al no existir un diagnóstico preciso días más tarde se completó el estudio con una RM craneal.
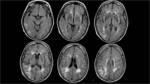
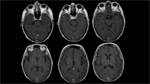
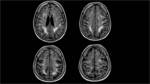
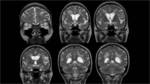
Confirmó una afectación parcheada y difusa de la sustancia blanca adyacente a astas ventriculares,
afectando en mayor medida al lóbulo frontal y parietal,
donde incluso alcanzaba la corteza,
condicionando aumento de volumen y borramiento parcial de los surcos frontoparietales.
Fig. 2 Fig. 10
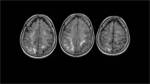
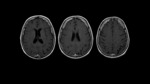
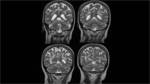
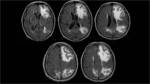
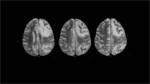
En la secuencia de eco-gradiente se visualizaron focos de sangrado petequial,
lo que sugería la existencia de una angiopatía amiloide.
Fig. 4
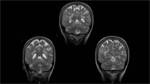
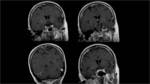
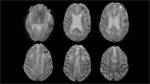
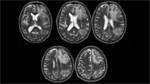
La administración de gadolinio desenmascaró una captación leptomeningea bilateral y difusa de toda la región supraselar,
sin realce parenquimatoso.
Fig. 5 Fig. 6 Fig. 7
El diagnóstico fue de angiopatía amiloide con proceso inflamatorio con meningoencefalitis.
El LCR no se objetivó pleocitosis,
aunque si una hiperproteinorráquea.
La paciente se mantuvo ingresada ante la rareza del cuadro y dado el proceso inflamatorio se instauró tratamiento corticoideo.
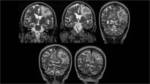
A los 15 días de la pauta terapéutica se repitió el estudio de RM donde se certificó una ligera mejoría de las alteraciones de la sustancia blanca y del efecto de masa asociado.Fig. 8 Fig. 11
Con la mejoría de la clínica la paciente fue dada de alta citándola para una nueva resonancia dos meses después,
que no mostró cambios significativos. Fig. 11
El test cognitivo realizado a la paciente en el momento del alta mejoró los sustancialmente respectoo a los del ingreso,
pasando de un Mini-Mental de 19 a 27.
CASO 2
Mujer de 82 años que ingresa por déficit neurológico.
Refiere cuadro de disartria,
de instauración brusca y progresión posterior,
desde el día previo al ingreso sin otra clínica neurológica ni sistémica asociada.
AP: HTA.
Dislipemia.
Era además conocida por un deterioro cognitivo y parkinsonismo de etiología mixta con componente vascular y degenerativo.
A tratamiento con Sintrom.
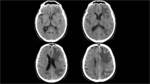
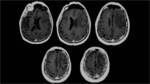
En el ingreso en urgencias se realiza un TC de cráneo. Se observaron dos áreas hemorrágicas en región frontal izquierda,
de localización cortico-subcortical,
sin condicionar efecto masa,
desplazamiento de línea media ni vertido ventricular.
Existía además una alteración de la sustancia blanca que sugería signos de isquemia crónica de pequeño vaso.
Ya ingresada se le citó para la realización de una RM en el que se confirmaron las lesiones hemorrágicas subagudas frontales izquierdas,
asociadas a focos de sangrado petequial adyacentes.
Fig. 12
Presentaba además una importante alteración de la sustancia blanca periventricular,
que si bien podía ir en el curso de una isquemia de pequeño vaso por lo que no descartamos la posibilidad de una probable reacción inflamatoria asociada a la angiopatía amiloidea.
Fig. 13 Fig. 14 Fig. 15
La paciente fue dada de alta asintomática.
En esta paciente el servicio de neurología decidió retirar los anticoagulantes orales y dado el deterioro cognitivo previo no instauraron tratamiento corticoideo.
CASO 3
Paciente hombre de 78 años.
AP: Independiente.
No deterioro cognitivo.
HTA.
No otras metabolopatías.
Fibrilación auricular.
Insuficiencia aórtica severa con prótesis biológica.
Temblor esencial.
Tratamiento crónico con Sintrom.
Historia clínica:
3 meses antes del ingreso,
la familia comienza a percibir desorientación y conductas confusas,
además de bradipsiquia y enlentecimiento global para las actividades habituales.
Por ello acuden a un neurólogo privado.
En ese periodo el paciente había padecido un TCE por lo que se le realizó un TC craneal que evidenció la presencia de un edema supratentorial sin hemorragias cerebrales que se relacionó con el TCE previo.
No obstante dada la clínica manifiesta y progresiva del paciente se le recomendó ingreso para la realización de estudios complementarios por lo que acude a nuestro hospital.
En nuestro centro se le realizó un nuevo TC craneal.
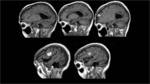
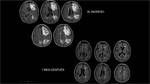
Fig. 16 Fig. 17 Se observó un extenso edema vasogénico frontoparietal izquierdo y parietal derecho,
que condicionaba un severo efecto de masa sobre el parénquima circundante,
identificándose un borramiento difuso de los surcos del hemisferio cerebral izquierdo y un moderado efecto de masa sobre el VL homolateral.
Tras la administración de contraste endovenoso no se objetivaron captaciones. Los hallazgos hacían sugerir un proceso infiltrativo tipo gliomatosis cerebri por lo que se realizó a continuación la RM.
El estudio de RM confirmó que esas lesiones parcheadas hipodensas de aspecto vasogénico visibles en el TAC correspondían con áreas de marcada hiperseñal de la sustancia blanca corticosubcortical que afectaban a los lóbulos frontal y parietal izquierdos,
así como la región parasagital superior del lóbulo parietal derecho.
Todas estas lesiones con alta señal en T2 y efecto de masa asociado en mayor medida en región frontal.
Fig. 18 Fig. 19 Fig. 20
La secuencia de eco gradiente mostró la existencia de múltiples focos de hemosiderina con predominio en la periferia,
tanto a nivel supra como infrantentorial,
pero que mostraban un mayor área de acúmulo en las regiones con alta señal en secuencias largas.
Fig. 21 Fig. 22
Tras la administración de gadolinio intravenoso se observó un realce lineal irregular,
de aspecto leptomeningeo en mayor medida en las regiones afectas.
Fig. 23
Los hallazgos descritos y el aspecto de las lesiones llevaron a que nuestra impresión diagnóstica fuera la de una angiopatía amiloide con reacción inflamatoria secundaria,
descartando procesos neoplásicos y/o secuela traumática.
Ante la sospecha diagnóstico comenzó un tratamiento con esteroides orales y se le repitió el estudio de RM un mes después en el que se observó una notable mejoría del proceso inflamatorio y del efecto de masa asociado.
El paciente además clínicamente mostró una importante mejoría en el estado cognitivo con una recuperación completa,
manteniéndose en su estado basal previo.
Fig. 24 Fig. 25
SIGNOS RADIOLÓGICOS COMUNES EN LOS CASOS:
En los tres casos presentados existen signos radiológicos que se repiten de manera uniforme,
aunque por el tiempo de evolución y/o del diagnóstico,
estos signos pueden ser más o menos floridos.
No obstante el cuadro radiológico se repite como una alteración de la señal de la sustancia blanca hiperintensas en secuencias FLAIR/T2 e hipointensas en T1.
Todo ello en mayor o menor medida condiciona efecto de masa y coexiste con la presencia de focos de sangrado petequial.
Suele existir además un realce leptomeníngeno que varía según la gravedad del proceso inflamatorio asociado.
Las secuencias que más información pueden aportar son el FLAIR,
el T2,
y las secuencias postcontraste.
La secuencia de difusión y la espectroscopía pueden ser útiles en los casos donde existe sospecha de lesión de índole tumoral,
aunque está última no es imprescindible.Es probable que en los próximos años tengan mayor protagonismo pruebas funcionales como el PET.
DIAGNÓSTICO DIFERENCIAL:
Dada la leucoencefalopatía presente en dicha entidad,
el diagnóstico diferencial puede ser muy amplio y por ello es de vital importancia la información clínica.
Es cierto que la angiopatía amiloide asociada ayuda al diagnóstico,
aunque no hemos de olvidar que en pacientes de edad avanzada es una patología común.
No obstante siempre se debe intentar descartar la posibilidad de una meningoencefalitis,
una vasculitis aislada,
un linfoma primario de SNC,
gliomatosis cerebri,
la leucoencefalopatia multifocal progresiva o la radionecrosis.