Introducción
Existen muchas enfermedades que afectan el parénquima cerebral y que pueden presentarse como lesiones únicas con realce periférico en anillo,
tras la administración de contraste paramagnético en imágenes de Resonancia Magnética (RM).
( Fig. 2 )
Las distintas etiologías (tumoral,
inflamatoria,
infecciosa y vascular) requieren un abordaje diferente por lo que es de suma importancia tratar de precisar en su diagnóstico.
Estas entidades no dejan de ser un reto diagnóstico para el radiólogo,
por lo que el conocimiento de las características radiológicas en las diferentes secuencias de pulso de la RM,
nos ayuda y aproxima a establecer un diagnóstico más fiable y certero.
Por lo tanto,
las secuencias convencionales en RM combinadas con secuencias potenciadas en difusión y perfusión son herramientas de gran valor y utilidad para el diagnóstico diferencial de estas lesiones.
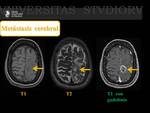
Metástasis Cerebral ( Fig. 3 Fig. 4 )
Son los tumores más frecuentes del Sistema nervioso central (SNC) en los adultos.
Su origen puede ser de tumores primarios.
El cáncer de pulmón es el cáncer primario que metastatiza con mayor frecuencia al cerebro,
seguido por el cáncer de mama,
colorrectal y melanoma.
Aproximadamente en un 50% de los casos se presentan como lesiones solitarias al diagnóstico.
Un 80-85% son de localización supratentorial,
localizándose de forma típica entre la unión de la sustancia gris y de la sustancia blanca.
Hallazgos radiológicos en RM: ( Fig. 5 )
La apariencia radiológica de las metástasis en RM dependerá del tumor primario de origen,
pudiendo contener sangre y zonas de necrosis,
etc.
Por lo tanto pueden presentarse como lesiones homogéneas o heterogéneas.
No obstante,
suelen ser lesiones iso o hipointensas en secuencias potenciadas en T1 e hiperintensas en secuencias potenciadas en T2.
Son lesiones que se caracterizan por formación de gran cantidad de edema vasogénico alrededor,
pudiendo ocasionar desplazamiento de estructuras adyacentes.
Tras la administración de contraste paramagnético se puede observar que la captación puede ser sólida o en realce en anillo.
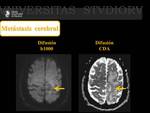
En secuencias potenciadas en difusión la mayoría de las metástasis no muestran restricción al movimiento del agua libre,
con excepción de neoplasias de alto contenido celular como pueden ser las metástasis originadas de un linfoma o un meduloblastoma.
Por otra parte,
en las secuencias de perfusión son lesiones altamente vascularizadas aunque no son infiltrativas y por tanto no se observa aumento de la vascularización más allá del realce,
lo que puede ayudar a diferenciarlas de algunos tumores cerebrales como el glioblastoma multiforme.
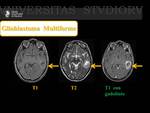
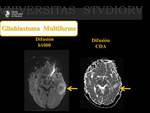
Glioblastoma Multiforme (GBM) ( Fig. 6 Fig. 7 )
Es la neoplasia primaria intracraneal más frecuente,
caracterizada por necrosis y neovascularización.
Tiene un pobre pronóstico con una supervivencia media de unos 15 meses.
El pronóstico sombrío que presenta esta neoplasia es atribuido a su crecimiento e infiltración.
Existen dos formas de GBM : Primario “de novo” y "secundario" a partir de un astrocitoma de bajo grado.
Se presenta con más frecuencia entre los 45-75 años y predomina en el sexo masculino.
La localización más común es la sustancia blanca supratentorial.
Preferentemente compromete la región subcortical y la sustancia blanca periventricular.
Los ganglios basales y el tálamo son otras localizaciones frecuentes.
El tamaño de estas neoplasias varía,
siendo los primarios generalmente de gran tamaño.
Hallazgos radiológicos en RM: ( Fig. 8 )
Son lesiones de apariencia heterogénea,
hiperintensos en secuencias potenciadas en T2 con edema vasogénico moderado rodeando la lesión.
Tras la administración de contraste paramagnético cerca del 90-95% de los GBM presentan un realce grueso e irregular que rodea un centro necrótico. Su parte central necrótica no es restrictiva en la secuencias de difusión,
presentando sólo restricción al movimiento libre del agua en las áreas de mayor hipercelularidad del componente sólido tumoral.
En secuencias de perfusión son lesiones que muestran elevada vascularización periférica y a diferencia de las metástasis son lesiones infiltrativas y por ello en la perfusión suele haber zonas de vascularización más allá del realce patológico.
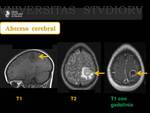
Absceso Cerebral Piógeno: ( Fig. 9 Fig. 10 )
Es una infección piógena focal del parénquima cerebral que suele ocurrir por diseminación hematógena desde un foco infeccioso primario.
Causas: los microorganismos más frecuentemente implicados en la producción de un absceso cerebral piógeno son estafilococos aureus y estreptococos.
Suelen presentarse en adultos jóvenes entre los 30-40 años.
Localización: Supratentorial (lóbulos frontales y parietales) en el territorio de distribución de la arteria cerebral media.
Los abscesos pueden ser uni o multicompartimentales,
solitarios o múltiples.
Las fases de formación de un absceso son 4:
Cerebritis temprana: (1 a 3 días).
Existe un infiltrado inflamatorio de polimorfonucleares,
linfocitos y células plasmáticas.
Cerebritis tardía: (4-9 días).
Se observa edema extracelular y comienza a encapsularse .
Formación de cápsula temprana entre los 10 y 13 días
Formación de cápsula tardía después de dos semanas.
Hallazgos radiológicos en RM: ( Fig. 11 )
Depende de la fase en que se encuentre.
En la fase de cerebritis se puede observar hipointensidad de señal en secuencias potenciadas en T1 e hiperintensidad de señal en secuencias potenciadas en T2 y T2-FLAIR.
Puede observarse además un realce anular en la fase de cerebritis tardía.
En fases de formación de cápsula el absceso se observa como una lesión de apariencia homogénea con moderada cantidad de edema vasogénico alrededor.
En secuencias potenciadas en T2 se observa una lesión hiperintensa con halo periférico hipointenso.
Tras la administración de contraste paramagnético destaca un realce periférico y regular.
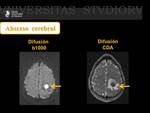
En secuencias potenciadas en difusión se puede identificar una zona central muy restrictiva,
con valores bajos de coeficiente de difusión aparente (CDA) debido al contenido proteico ,
alta viscosidad y celularidad de los abscesos.
Este hallazgo hace que la difusión sea una herramienta muy útil para el diagnóstico de absceso.
Las secuencias de perfusión no muestran valores elevados.
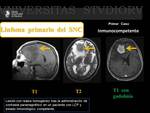
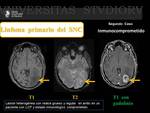
Linfoma Cerebral Primario ( Fig. 12 Fig. 13 Fig. 14 )
Es un tumor maligno primario del SNC,
de estirpe linfocitaria.
Se asocia con estados de inmunodeficiencia como es el síndrome de inmunodeficiencia adquirida (SIDA).
La edad de presentación depende del estado inmunológico del paciente.
En inmunocompetentes suele aparecer entre los 60-70 años,
siendo en inmunocomprometidos los 35-40 años la edad de presentación.
La localización suele ser en un 60-80% supratentorial.
Tienden a localizarse en los núcleos profundos de la sustancia gris o en la sustancia blanca periventricular.
Con frecuencia estas lesiones pueden atravesar el cuerpo calloso,
hallazgo que nos obliga a hacer pensar en esta entidad.
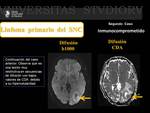
Hallazgos radiológicos en RM: ( Fig. 15 )
Son lesiones heterogéneas en personas con estado inmunológico comprometido.
Suelen ser hipointensas en secuencias potenciadas en T2 por la hipercelularidad que presentan.
Asocian moderada cantidad de edema que puede provocar efecto masa sobre estructuras adyacentes.
Tras la administrsación de contraste paramagnético suelen tener un realce grueso en anillo.
El componente sólido de los linfomas es restrictivo en secuencias de difusión presentando bajos valores de CDA,
debido a su hipercelularidad.
Este hallazgo lo diferencia del GBM,
al igual que su baja vascularización en secuencias de perfusión.
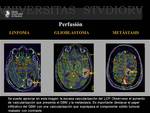
Si nos paramos a revisar estas cuatro entidades hemos observado hasta ahora que la difusión es una excelente herramienta para el diagnóstico de los abscesos cerebrales,
debido a que los mismos son muy restrictivos con bajos valores de coeficiente de difusión aparaente a diferencia de las otras tres entidades descritas.( Fig. 16 )
Para poder afinar y precisar más en el diagnóstico,
contamos con otra gran herramienta como es la perfusión que nos brinda información hemodinámica que complementa la información anatómica obtenida con RM convencional.( Fig. 17 )
Es una técnica ultra-rápida T2 que detecta la pérdida de la señal producida después de la administración de contraste.
El protocolo habitual consiste en realizar fases para obtener una cobertura total del parénquima cerebral.
Después de la administración de contraste intravenoso se calcula una curva de intensidad de señal en función del tiempo para cada voxel.
Esta curva indica cómo la señal del tejido cerebral muestra variación mientras el medio de contraste circula por los vasos sanguíneos.
Principalmente se obtienen 4 mapas: tiempo de tránsito medio (TTM),
tiempo de pico (TP),
volumen sanguíneo cerebral relativo (VSCr) y flujo sanguíneo cerebral relativo (FSCr).
Por lo tanto esta secuencia detectaría alteraciones de la perfusión tisular.
En la figura ( Fig. 18 ) se puede apreciar la escasa vascularización del LCP,
a diferencia del aumento de la vascularización que presenta el GBM y la metástasis.
Sin embargo,
es importante destacar el papel infiltrativo del GBM con una vascularización más allá del realce patológico.
En las curvas de intensidad de señal tras la administración de contraste (Fig. 19) se puede observar que la curva del linfoma sobrepasa la línea de base,
carácterística que lo diferencia del GBM y de las metástasis.
Por otra parte la curva de recuperación de las metástasis es menor que la del GBM.
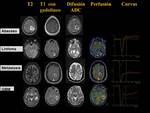
En las figuras (Fig. 20 Fig. 21) observamos un resumen de las características principales de estas 4 entidades.
Sin embargo,
existen otras patologías que pueden presentarse con realce periférico en anillo,
entre las que se encuentran la Esclerosis Múltiple,
la Neurotuberculosis y el Infarto cerebral de evolución subaguda.
A continuación describiremos cada una de ellas: ( Fig. 22 )
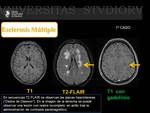
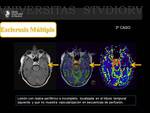
Esclerosis Múltiple (EM) ( Fig. 23 Fig. 24 Fig. 25 )
Enfermedad desmielinizante inflamatoria idiopática del SNC de probable etiología autoinmune.
Es la primera causa de discapacidad en el adulto joven del mundo desarrollado.
Se caracteriza por la aparición sucesiva de lesiones inflamatorias autolimitadas que causan desmielinización y daño axonal.
Afecta a la sustancia blanca periventricular (placas perpendiculares a los ventrículos laterales "dedos de Dawson"),
cápsula interna,
cuerpo calloso,
tronco encefálico,
médula espinal (placas en orientación longitudinal) ,
también pueden localizarse alrededor del acueducto y en el suelo del 4º Ventrículo.
Suelen ser con frecuencia de morfología ovalada con márgenes bien definidos y el tamaño varía de milímetros a centímetros.
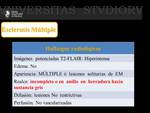
Hallazgos radiológicos en RM: ( Fig. 26)
Pueden ser lesiones múltiples o presentarse como lesiones solitarias
En secuencias potenciadas en T2 FLAIR son lesiones hiperintensas y no asocian edema.
Las placas de evolución aguda (placas activas) con edema e inflamación captan contraste en forma de anillo incompleto o en herradura hacia la sustancia gris.
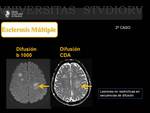
Son lesiones no restrictivas en secuencias de difusión.
Por otra parte no muestran vascularización en secuencias de perfusión.
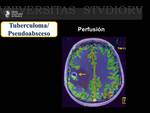
Tuberculosis (TB) ( Fig. 27 Fig. 28 Fig. 29 )
La neurotuberculosis es secundaria a la diseminación hematógena de la infección extracraneal,
que afecta con más frecuencia a los pulmones.
La mayoría es causada por Micobacterium tuberculosis.
La TB en el SNC puede presentarse de varias formas diferentes:
.
Meningitis aguda/Subaguda (70-80%).
.
Granuloma TB o tuberculoma.
.
Pseudoabsceso TB (raro).
Para poder diferenciar el tuberculoma y el pseudoabsceso de las otras lesiones con realce periférico en anillo,
es necesario conocer algunas características que pueden ayudar en el diagnóstico.
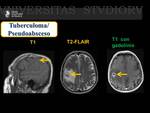
Hallazgos radiológicos en RM: ( Fig. 30 )
Pueden ser lesiones homogéneas o heterogéneas
En secuencias potenciadas en T2-FLAIR: El Tuberculoma suele ser iso o hipointenso,
aunque puede ser hiperintenso si existen áreas de licuefacción.
Sin embargo el Pseudoabsceso suele ser hiperintenso.
Son lesiones que provocan gran cantidad de edema alrededor.
Tras la administración de contraste paramagnético pueden presentarse como un realce sólido o en anillo.
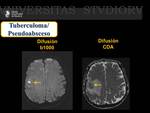
El Tuberculoma es una lesión no restrictiva en secuencias potenciadas en difusión,
aunque puede ser restrictiva si asocia áreas de liquefacción.
Por otro lado el Pseudoabsceso es una lesión restrictiva.
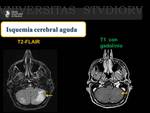
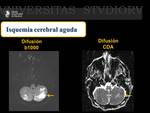
Isquemia cerebral Aguda ( Fig. 31 Fig. 32 )
La enfermedad cerebrovascular se puede presentar como isquemia o como hemorragia,
con una proporción en torno al 85 y 15%,
respectivamente.
La isquemia se produce por la disminución del aporte sanguíneo cerebral de forma total (isquemia global) o parcial (isquemia focal).
Según la duración del proceso isquémico focal se presentará como accidente isquémico transitorio (AIT) o como infarto cerebral,
en función de que el déficit clínico revierta o no antes de 24 horas.
Las consecuencias clínicas abarcan desde un déficit cognitivo leve (memoria,
atención) hasta el estado vegetativo persistente por necrosis neocortical,
e incluso,
si la duración es elevada,
muerte cerebral por afectación troncoencefálica.
Los mecanismos del infarto cerebral pueden ser:
Trombótico, Embólico y Hemodinámico.
Hallazgos radiológicos
En todas las fases del infarto se observa hiperintensidad de señal en secuencias potenciadas en T2.
Tras la administarción de contraste paramagnético se pueden observar lesiones con realce periférico en anillo.
Por otra parte el coeficiente de difusión aparente está disminuído debido al edema citotóxico que se produce en las primeras horas posteriores al evento,
existe restricción a la difusión; por el contrario el edema vasogénico del infarto subagudo así como las áreas de encefalomalacia que se observan en un estadio crónico tienen un coeficiente aparente de difusión incrementado.
La secuencia de perfusión es de gran importancia en esta entidad,
debido a que detecta la alteración de la perfusión tisular asociada al infarto agudo y es esencial para demostrar la presencia de un área de penumbra.
Es de suma importancia detectar esta área en muchos pacientes dado que un precoz tratamiento podría permitir salvar este tejido cerebral que aún está viable.