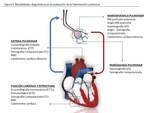
La hipertensón pulmonar (HP) es una enferemedad severa caracterizada por un incremento progresivo de la presión arterial pulmonar (PAP) que acaba desencadenando un fallo cardíaco derecho (cor pulmonale).
Es el resultado,
aislado o en combinación,
de un aumento en:
- La resistencia al flujo sanguíneo a través de las arterias pulmonares (resistencia vascular pulmonar; RVP).
- El flujo sanguíneo pulmonar.
- La presión venosa pulmonar (PVP) secundario a un fallo cardíaco izquierdo.
Se diagnostica tardíamente en su etiopatogenia,
con un tiempo medio de retraso diagnóstico de entre 2 a 3 años desde el incio de los síntomas.
Se asocia con un deterioro clínico progresivo y muerte prematura ( 1).
El pronóstico de esta enfermedad es infausto,
con una esparanza de vida media registrada en la HP idiopática de 2,8 años desde el diagnóstico (
1).
El pronóstico de esta enfermedad es infausto,
con una esparanza de vida media registrada en la HP idiopática de 2,8 años desde el diagnóstico ( 2).
El diagnóstico clínico adecuado es capital puesto que el manejo de los pacientes con hipertensión pulmonar (HP) es dependiente de la etiología subyacentes y tratamientos que pueden ser útiles para pacientes con HAP pueden no ser adecuados para otras causas de HP (
2).
El diagnóstico clínico adecuado es capital puesto que el manejo de los pacientes con hipertensión pulmonar (HP) es dependiente de la etiología subyacentes y tratamientos que pueden ser útiles para pacientes con HAP pueden no ser adecuados para otras causas de HP ( 3).
Metanálisis recentes afirman que con un tratamiento adecuado se obtienen beneficios sustanciales en las tasas de supervivencia (
3).
Metanálisis recentes afirman que con un tratamiento adecuado se obtienen beneficios sustanciales en las tasas de supervivencia ( 4).
4).
La prevalenca de HAP está probablemente infraestimada tanto en el primer mundo como en los países en desarrollo ( 5).
El fallo cardíaco izquierdo es la causa más común de HP,
siendo responsable de hasta el 80% de los casos diagnosticados.
La HAP tiene una prevalencia estimada de 15 casos por cada millón de habitantes (1/2000 a 1/50.000 adultos) con una mayor prevalencia en mujeres que en hombres (ratio 1,5:1 – 4,1:1) (
5).
El fallo cardíaco izquierdo es la causa más común de HP,
siendo responsable de hasta el 80% de los casos diagnosticados.
La HAP tiene una prevalencia estimada de 15 casos por cada millón de habitantes (1/2000 a 1/50.000 adultos) con una mayor prevalencia en mujeres que en hombres (ratio 1,5:1 – 4,1:1) ( 3,
3,
 5).
5).
La evaluación del ventrículo derecho (VD) y de la arteria pulmonar (AP) como unidad morfofuncional ayuda en la gradación adecuada de la misma y en la estratificación del riesgo de estos pacientes.
La resonancia magnética cardíaca (RMC) es la técnica de elección en la valoración de la función del VD y,
debido a su carácter no invasivo,
capacidad multiplanar,
reproducibilidad y elevada relación señal – ruido (RSR),
proporciona una importante información diagnóstica y pronóstica concerniente tanto al VD como a la AP.
Por tanto,
aunque el rol primordial de la RMC incide tanto en el diagnóstico como en el pronóstico de estos pacientes,
avances técnicos y tecnológicos recientes en este campo así como prometedoras investigaciones en su aplicación en la monitorización terapéutica pueden extender el papel de esta técnica de imagen en el diagnóstico,
clasficación y manejo de estos enfermos (Table 1).
El propósito de esta revisión es realizar una descripción de la fisiopatología y clasificación de la hipertensión pulmonar,
revisar los hallazgos observables en la HP con RMC e ilustrar su papel en el diagnóstico y estratificación pronóstica de estos pacientes.
Por último realizar una propuesta de protocolo de estudio para la valoración de la hipertensón pulmonar mediante RM.
1.
Definición de HP
Se define la HP como la medida invasiva de una presión arterial pulmonar media (PAPm) > 25 mmHg en reposo ( 6).
Es posible realizar una medición no invasiva de la misma mediante ecocardiografía Doppler utilizando un umbral develocidad de regurgitación tricuspídea (VRT) de > 2,8 m/s que corresponde con un gradiente pico de insuficiencia tricuspídea (GPIT) ≥ 31 mmHg,
si se establece una presión auricular derecha (PAD) fija estimada de 5 mmHg (
6).
Es posible realizar una medición no invasiva de la misma mediante ecocardiografía Doppler utilizando un umbral develocidad de regurgitación tricuspídea (VRT) de > 2,8 m/s que corresponde con un gradiente pico de insuficiencia tricuspídea (GPIT) ≥ 31 mmHg,
si se establece una presión auricular derecha (PAD) fija estimada de 5 mmHg ( 7).
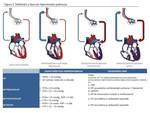
Se puede realizar una gradación de la severidad de la elevación de la PAPm medida de forma invasiva en: Leve PAPm > 25 y < 30 mmHg; moderada PAPm 30 – 50 mmHg; grave PAPm > 50 mmHg ( Fig. 1 ).
7).
Se puede realizar una gradación de la severidad de la elevación de la PAPm medida de forma invasiva en: Leve PAPm > 25 y < 30 mmHg; moderada PAPm 30 – 50 mmHg; grave PAPm > 50 mmHg ( Fig. 1 ).
En la HP precapilar (HAP) se añaden los criterios de presión capilar pulmonar enclavada (PCPe) ≤ 15 mmHg y resistencia vascular pulmonar (RVP) > 3 unidades Wood (UW; 300 dyn*s/cm5).
Cuando la HP es postcapilar (pasiva o congestiva),
la PCPe> 15 mmHg y la RVP ≤ 3 UW como resultado de cualquier causa de fallo cardíaco izquierdo. En HP postcapilar pura,
la elevación de la presión auricular izquierda se transmite retrógradamente hacia las venas y arterias pulmonares ocasionando una elevación de la PAP y PCPe con una RVP normal y un gradiente transpulmonar (GTP = mPAP – PCPe) normal (< 12 mmHg).
Una reducción de la PCPe mediante diuréticos y vasodilatadores sistémicos en pacientes con HP postcapilar conduce a una reducción proporcional de la PAPm y una normalización de la RVP ( Fig. 1 ) ( 3).
3).
La HP mixa o “reactiva” se desencadena por hipertensión venosa pulmonar crónica secundaria a insuficiencia cardíaca congestiva (ICC) originando una vasoconstricción y remodelado vascular arterial pulmonar ( Fig. 1 ) ( 3).
Se define por una elevación de la PAPm,
PCPe,
RVP y GTP ≥ 12 – 15 mmHg siendo la elevación de la PCPe es desproporcionado al grado de disfunción ventricular izquierda (
3).
Se define por una elevación de la PAPm,
PCPe,
RVP y GTP ≥ 12 – 15 mmHg siendo la elevación de la PCPe es desproporcionado al grado de disfunción ventricular izquierda ( 3).
Ocurre en pacientes con valvulopatías aórtica y mitral que requieren tratamiento valvular sustitorio o en sujetos con fallo cardíaco severo candidatos a transplante cardíaco.
Exista una forma vasorreactiva,
si la disminución del llenado ventricular izquierdo y de la PCPe mediante diuréticos y vasodlatadores sistémicos conduce a una normalización de la RVP y el GTP,
o fija en caso contrario (
3).
Ocurre en pacientes con valvulopatías aórtica y mitral que requieren tratamiento valvular sustitorio o en sujetos con fallo cardíaco severo candidatos a transplante cardíaco.
Exista una forma vasorreactiva,
si la disminución del llenado ventricular izquierdo y de la PCPe mediante diuréticos y vasodlatadores sistémicos conduce a una normalización de la RVP y el GTP,
o fija en caso contrario ( 3).
3).
Se puede producir una elevación del flujo pulmonar secundario a cortocircuitos sistémico – pulmonares (shunt izquierda – derecha) y en estados hiperdinámicos (anemia,
sepsis,
tirotoxicosis,
etc.) donde existe HP sin elevación de la PCPe ni de la RVP.
2.
Fisiopatología de la HP
Una injuria que ocasione una elevación subsiguiente de la PAPm por encima de los 25 mmHg puede asentar en cualquier lugar a lo largo del trayecto de la arteria pulmonar,
capilares pulmonares y venas pulmonares hasta alcanzar las cavidades cardíacas izquierdas.
El aumento de la RVP puede estar causado por obliteración del lecho vascular pulmonar o vasoconstricción hipóxica.
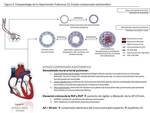
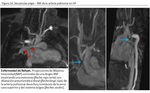
El remodelado de la pared arterial pulmonar en la HP se caracteriza por los siguientes hechos ( Fig. 2 ):
- Engrosamiento de la capa media
- Lesión plexiforme
- Muscularización
Este remodelado vascular transforma un sistema vascular de baja presión y baja resistencia en un circuito donde la PAP y la RVP se hallan crónicamente elevadas produciendo un aumento de la rigidez y dilatación del tronco de la AP a más de 29 mm de calibre (estado compensado asintomático) ( Fig. 2; Table 2 ) ( 8,
8,
 9).
9).
En pacientes con HP secundaria a tromboembolismo pulmonar crónico (HPTEPC) éste incremento de calibre es asimétrico,
mientras que en la HAP es simétrico.
Cuando la AP > 40 mm de calibre puede comprimir extrínsecamente el tronco principal izquierdo,
desencadenando isquémia ventricular.
La función contractil es inherente a la capacidad del miocardio para contraerse independientemente de los cambios en la precarga y postcarga ventriculares.
Por ello,
en el corazón no insuficiente el VD puede sobrellevar aumentos fisiológicos agudos en la RVP.
De forma aguda el VD no puede generar PAPs > 50 – 60 mmHg o PAPm > 40 mmHg.
Debido al incremento crónico de la PAP se desencadena una hipertrofia del VD en un intento de contrarrestar el incremento de la postcarga y mantener el gasto cardíaco sin aumentar el estrés miocárdico mural (estado sintomático descompensado) ( Fig. 3 ; Table 2 ).
La superior demanda de oxígeno extra por el miocardio hipertrofiado desencadena una discordancia entre la demanda y el aporde de oxígeno comprometiendo,
por consiguiente,
la función sistólica del VD ( 10).
Además,
en grados severos puede existir compresión de la arteria coronaria derecha por el miocardio derecho hipertrofiado como causa alternativa de isquemia ventricular derecha,
estando directamente relacionada con la masa del VD.
10).
Además,
en grados severos puede existir compresión de la arteria coronaria derecha por el miocardio derecho hipertrofiado como causa alternativa de isquemia ventricular derecha,
estando directamente relacionada con la masa del VD.
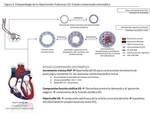
Con el propósito de mantener el gasto cardíaco se produce un incremento compensatorio de la precarga a pesar de una reducción en la función contráctil.
El VD se dilata,
el septo interventricular se aplana o inverte su curvatura y se desencadena una insuficiencia tricuspídea y dilatación del anillo valvular,
añadiendo una carga adicional de volumen a un VD sobrecargado de presión (respuesta maladaptativa) ( Fig. 4 ; Table 2 ).
Secundariamente,
se desarrolla una pérdida de la distensibilidad normal del VD (disfunción diastólica),
dilatación de la aurícula derecha,
abombamento del septo interauricular,
congestión de la vena cava inferior y derrame pericárdico.
En este punto el VD aumenta su presión telediastólica,
constituyendo un marcador de supervivencia (estado cardíaco descompensado avanzado) ( Fig. 4 ; Table 2 ).
La importancia del septo interventricular (SIV) radica en el acople de las funciones sistólicas de ambos ventrículos ( 11).
Esta interdependencia ventricular es importante,
está siempre presente y se hace más aparente durante cambios súbitos de volumen.
Pequeños cambios en la presión intrapleural conllevan un incremento significativo de la precarga del VD.
Berheim describió la interdependencia entre ambos ventrículos sugiriendo que un crecimiento e hipertrofia del ventrículo izquierdo (VI) puede comprimir directamente el VD reduciendo su llenado ventricular (efecto Bernheim).
Por consiguiente,
un crecimiento del VD puede conducir hacia una compresión y disminución y disminución del llenado del VI,
reduciendo la precarga (volumen telediastólico; VTD) y el gasto cardíaco; efecto Bernheim inverso ( Fig. 4 )(
11).
Esta interdependencia ventricular es importante,
está siempre presente y se hace más aparente durante cambios súbitos de volumen.
Pequeños cambios en la presión intrapleural conllevan un incremento significativo de la precarga del VD.
Berheim describió la interdependencia entre ambos ventrículos sugiriendo que un crecimiento e hipertrofia del ventrículo izquierdo (VI) puede comprimir directamente el VD reduciendo su llenado ventricular (efecto Bernheim).
Por consiguiente,
un crecimiento del VD puede conducir hacia una compresión y disminución y disminución del llenado del VI,
reduciendo la precarga (volumen telediastólico; VTD) y el gasto cardíaco; efecto Bernheim inverso ( Fig. 4 )( 12).
12).
3.
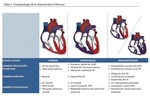
Clasificación de la Organización Mundal de la Salud (OMS) de la HP
La OMS clasifica a los pacientes con HP en cinco categorías establecidas por consenso en el 4º Simposio Mundial de HP realizado en Dana Point,
California ( Table 3 ).
Cada categoría presenta un pronóstico y tratamiento específico,
a pear de existir características histopatológicas y fisiopatológicas comunes entre ellas ( 2).
No es infrecuente que algún caso puede aglutinar más de un factor etiológico,
limitando su clasificación únicamente en una categoría diagnóstica de la clasificación de la OMS.
En estos casos es necesaria una evaluación diagnóstica exhaustiva mediante cateterismo cardíaco derecho y,
ocasionalmente,
del VI.
2).
No es infrecuente que algún caso puede aglutinar más de un factor etiológico,
limitando su clasificación únicamente en una categoría diagnóstica de la clasificación de la OMS.
En estos casos es necesaria una evaluación diagnóstica exhaustiva mediante cateterismo cardíaco derecho y,
ocasionalmente,
del VI.
Se define factor de riesgo para HP como aquel “factor o condición que es sospechosa de jugar un papel en el desarrollo de la enfermedad.
Puede incluir fármacos y sustancias químicas,
enfermedades o características fenotípicas determinadas” ( 2).
2).
En la clasificación de Dana Point,
la HAP familiar ( Table 3 ) se ha cambiado a HAP hereditaria debido a que las mutaciones en la línea germinal (familia de factores de crecimiento transformante beta – TGFb) ,
responsables del 70% de casos de la forma familiar de HAP también se han descrito mutaciones esporádicas entre el 11 – 40% de casos con HAP idiopática pero sin una historia familiar y,
por ende,
también pueden ser heredadas ( 13,
13,
 14).
Además,
en un 30% de los casos de HAP familiar no se han demostrado mutaciones genéticas responsables.
14).
Además,
en un 30% de los casos de HAP familiar no se han demostrado mutaciones genéticas responsables.
La HAP se ha asociado a varias enfermedades autoinmunes ( Table 3 ),
sin embargo el mayor riesgo lo tenen los pacientes con escleroderma,
sobre todo aquelos con esclerosis sistémica cutánea limitada y síndrome de CREST.
Además,
pueden coexistir tanto HAP como HP asociada a enfermedad pulmonar intersticial (EPI) derivada de la esclerodermia (grupo 3 de la clasificación de la OMS).
Es importante distinguir la contribución específica de ambas a la elevación de la PAP,
con el fin de implantar una terapéutica adecuada,
ya que el uso de vasodilatadores en pacientes con escleroderma e HP secundaria a EPI o fallo cardíaco izquierdo puede ser no beneficiosa ( 3)
3)
4.
Algoritmo diagnóstico actual en HP
Las técnicas de imagen del corazón y la vascularización pulmonar,
amén de otros datos clínicos y analíticos,
juegan un papel primordial en la determinación del diagnóstico,
pronóstico,
severidad y monitorización terapéutica ( Fig. 5 ).
El cateterismo cardíaco continúa siendo el patrón oro en el diagnóstico por imagen de la HP y es comúnmente requerido previo al inicio de una terapéutica específica ( Table 4 ) ( 15).
En la práctica diária,
tanto al ecocardiografía como la RMC son las modalidades más utilizadas para la evaluación no invasiva de la hemodinámica,
morfologá y función del corazón.
La tomografía computarizada (TC) se utiliza para la valoración de enfermedad parenquimatosa pulmonar, presenca de tromboembolismo y despistaje de otras patologías intratorácicas ( Table 4 ; Fig. 5 ).
15).
En la práctica diária,
tanto al ecocardiografía como la RMC son las modalidades más utilizadas para la evaluación no invasiva de la hemodinámica,
morfologá y función del corazón.
La tomografía computarizada (TC) se utiliza para la valoración de enfermedad parenquimatosa pulmonar, presenca de tromboembolismo y despistaje de otras patologías intratorácicas ( Table 4 ; Fig. 5 ).
En nuestra inferencia diagnóstica de la HP debemos (1) confirmar dicha entidad, (2) categorizar al paciente acorde a la clasificación de la OMS ( Table 3 ), (3) identificar una causa específica dentro del grupo clínico y (4) evaluar la función ventricular derecha,
el daño vascular y la arteria pulmonar.
La progresión de la HP implica dos factores interconectados y que se retroalimentan el uno al otro conduciendo al deterioro clínico: (1) falta de distensibilidad de la HP y (2) disfunción del VD.
Con el fin de cumplir los cuatro objetivos de la inferencia diagnóstica en la HP,
cuatro pasos hay que seguir:
- Sospecha clínica: El diagnóstico de HP se realiza de forma tardía en su desarrollo fisiopatológico debido a la inespecificidad de sus síntomas (disnea de esfuerzo,
fatiga,
sincope).
Éstos revelan la incapacidad del VD de acomodar su función durante la actividad física.
Por consiguiente,
debemos elevar nuestro nivel de alerta en pacientes jóvenes con conectivopatías,
historia previa de embolismo pulmonar o cardiopatías congénitas que presenten disnea de esfuerzo,
puesto que constituyen factores de riesgo para el desarrollo de HP (
 9).
9).
- Detección: Es crucial para instaurar un tratamiento adecuado la detección lo antes posible de la HP mediante el uso combinado de electrocardiografía (ECG),
radiografía simple de tórax y ecocardografía Doppler transtorácica.
- Clasificación: Debido a que el tratamiento de la HP depende del sustrato fisiopatológico subyacente,
una identificación precisa del grupo en el que se encuadra dentro de la clasificación de la OMS es necesaria.
La ecocardiografía no ayuda a excluir si existe una causa cardíaca causante de la HP.
La GVP es la técnica diagnóstica indicada en pacientes con enfermedad tromboembólica venosa crónica y,
debido a su resolución espacial y temporal,
evaluación del parénquima pulmonar con alta resolución y la capacidad de incluir una valoración integral torácica,
la TC se puede utilizar para detectar causas cardíacas y extracardíacas responsables de la HP del paciente (
 16-18).
16-18).
- Evaluación funcional: La RMC constituye el estándar de referencia para la estimación de los volúmenes del VD,
la fracción de eyección y la masa ventricular derecha (tabla 1) (
 19,
19,
 20).
El cateterismo cardíaco del VD es el patrón oro para el diagnóstico y confirmación de la HP gracias a la medición directa de las presiones pulmonares,
la resistencia vascular pulmonar y el gasto cardíaco.
De esta forma permite diferenciar entre HP e HAP,
establecer el pronóstico del paciente y la predice la respuesta al tratamiento gracias al uso de agentes vasodilatadores (
20).
El cateterismo cardíaco del VD es el patrón oro para el diagnóstico y confirmación de la HP gracias a la medición directa de las presiones pulmonares,
la resistencia vascular pulmonar y el gasto cardíaco.
De esta forma permite diferenciar entre HP e HAP,
establecer el pronóstico del paciente y la predice la respuesta al tratamiento gracias al uso de agentes vasodilatadores ( 9)
9)
- Seguimiento: Debido a ser técnicas de imagen no invasiva y la ausencia de utilización de radiaciones ionizantes,
tanto la ecocardiografía como la RMC son las modalidades diagnósticas de elección para el seguimiento continuado de la función ventricular y la monitorización de la respuesta al tratamiento.
5.
Caracterización morfológica y funcional mediante RMC
5.1 Secuencias Sangre negra (SSN)
Las SSN eco de espín con doble inversión recuperación (DIR) con sincronización cardíaca es una secuencia utilizada en RMC que consigue suprimir la sangre circulante ( Fig. 6 ) ( 21,
21,
 22).
Tiene una gran resolución espacial permitiendo identificar detalles entre el lumen y la pared de las cámaras cardíacas y estructuras vasculares (
22).
Tiene una gran resolución espacial permitiendo identificar detalles entre el lumen y la pared de las cámaras cardíacas y estructuras vasculares ( 23,
23,
 24).
Sin embargo,
el flujo turbulento y/o de baja velocidad,
como el identificado en la arteria pulmonar en pacientes con HTP,
ocasionan una supresión incompleta del flujo circulante resultando en un artefacto de flujo pulmonar (en inglés,
pulmonary flow arctifact – PFA) ( Fig. 6 ).
Son esenciales para excluir o confirmar casos de HP secundarios a enfermedades congénitas cardíacas.
Las SSN nos permiten mensurar el grosor mural de la AP,
dato que proporciona información útil acerca de la rigidez y remodelado vasculares (
24).
Sin embargo,
el flujo turbulento y/o de baja velocidad,
como el identificado en la arteria pulmonar en pacientes con HTP,
ocasionan una supresión incompleta del flujo circulante resultando en un artefacto de flujo pulmonar (en inglés,
pulmonary flow arctifact – PFA) ( Fig. 6 ).
Son esenciales para excluir o confirmar casos de HP secundarios a enfermedades congénitas cardíacas.
Las SSN nos permiten mensurar el grosor mural de la AP,
dato que proporciona información útil acerca de la rigidez y remodelado vasculares ( 10).
10).
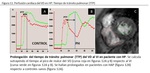
Recientemente,
la presencia de PFA demostró una alta sensibilidad (86%) y especificidad (85%) para el diagnóstico de HP en 233 pacientes con sospecha de HP remitidos para estudio mediante RMC y cateterismo cardíaco derecho.
Además las SSN han demostrado valor diagnóstico y pronóstico en el manejo de pacientes con sospecha de HP así como constituir predictores de mortalidad ( Fig. 7 ) ( 22).
22).
5.2 Evaluación funcional mediante secuencias cine
Las secuencias de precesión libre en estado estacionario (en inglés,
Steady – State Free Precession; SSFP) ofrecen imágenes dinámicas con una excelente resolución de contraste T1/T2* y permiten delimitar con precisión los límites de la interfaz sangre – miocardio.
Posibilita la medición de volúmenes ventriculares,
masa miocárdica y función del VD de forma más precisa y reproducible que la ecocardiografía (Table 1 ; Fig. 8 )( 17).
17).
No existen diferencias significativas en la masa del VI en pacientes con y sin HP por lo que es factible calcular un índice de masa ventricular (en inglés,
ventricular mass index; VMI) dividiendo la masa del VD entre la masa del V (sensibilidad y especificidad del 84% y 71%,
respectivamente).
El VMI ha demostrado una correlación más fuerte con la PAPm respecto a la ecocardiografía,
además de ser bastante reproducible.
Aunque existe controversia en la literatura,
un VMI > 0,6 se correlaciona con la detección de HP durante el cateterismo ventricular derecho y un VMI > 0,75 se ha asociado con mal pronóstico ( Table 5 ).
En estados cardíacos descompensados,
se produce un incremento en los volúmenes telediastólico (VTD) y telesistólico (VTS),
reducción del volumen sistólico (VS),
el gasto cardíaco y la fracción de eyección del VD (FEVD) ( Table 5 ).
El VD es más difícil de cuantificar en pacientes con HP respecto a aquellos con insuficiencia cardíaca debido a un mayor remodelado ventricular y movimiento interventricular anómalo ( 25).
Además,
la dilatación del VD se puede extender más allá del surco auriculoventricular durante la diástole,
hecho conocido como el “codo” del VD ( Fig. 9 ).
En este caso,
la secuencia SSFP cine eje corto debe empezar a nivel de la AD,
con el fin de evitar una infraestimación del VTD del VD (
25).
Además,
la dilatación del VD se puede extender más allá del surco auriculoventricular durante la diástole,
hecho conocido como el “codo” del VD ( Fig. 9 ).
En este caso,
la secuencia SSFP cine eje corto debe empezar a nivel de la AD,
con el fin de evitar una infraestimación del VTD del VD ( 25).
25).
En el cálculo de la masa del VD se deben incluir tanto los músculos papilares como las trabéculas del VD,
así como la porción ventricular derecha del septo interventricular.
Se considera que existe hipertrofia cuando el grosor de la pared libre del VD es > 7 mm o la masa del VD supera los 56 gramos ( Table 5 ).
La evaluación manual de los índices ventriculares derechos resulta más robusta que una aproximación semiautomática ( 25).
25).
Van Wolferen y colaboradores,
en un estudio con pacientes de HAP incluyendo medidas de RMC,
clase funcional de la New York Heart Associaton (NYHA),
test de la marcha de 6 minutos y cateterismo cardíaco,
sólo la volumetría obtenida mediante RMC predijo mortalidad en el análisis multivariante,
tanto al inicio como al final del seguimiento.
Un VTD del VD ajustado por superficie corporal mayor de la media (84 mL/m2) confiere una hazard ratio de 1,61 para mortalidad (p<0,001) ( 26).
26).
La FEVD es un parámetro costoso de determinar y con gran variabilidad interoobservadosr.
La excursión sistólica del plano anular tricuspídeo (Tricuspid Annular Plane Systolic Excursión; TAPSE) medido mediante RMC ha mostrado una correlación con la FEVD y se considerado un método simple para el análisis semicuantitativo de la función ventricular derecha.
Además,
el movimiento transverso medioventricular derecho ha demostrado una relación más significativa con la FEVD que el TAPSE y,
por ende,
podría ser un mejor predictor de la función ventricular derecha.
El tamaño de la AD puede valorarse mediante la cuantificación del ancho de la cavidad en la proyección cuatro cámaras o eje largo horizontal,
inmediatamente proximal al plano tricuspídeo en telesístole ( 27,
27,
 28).
28).
A diferencia de los volúmenes y la masa del VD,
la función sistólica del VD (FEVD) se evalúa mejor en plano axial,
siendo la técnica más precisa para su medición ( 26).
Esto es debido a que el segmento basal contribuye signifcativamente al volumen del VD y su infraestimación implica una variación sustancial de la FEVD.
En el plano axial existe una clara delimitacón del plano valvular paliando dicho error de medida.
En contraposición,
se introduce una variabilidad en la medida de la porción diafragmática del VD,
a pesar de ser contrarrestada en gran medida por la valoración adecuada del plano valvular.
Por ello,
los volúmenes y masa del VD se valoran de forma excelente mediante secuencias adquiridas en eje corto y la FEVD en plano axial.
Comparado con la RMC,
la ecocardiografía 3D infraestima los volumenes ventriculares mientras que la TC cardíaca los sobreestima (
26).
Esto es debido a que el segmento basal contribuye signifcativamente al volumen del VD y su infraestimación implica una variación sustancial de la FEVD.
En el plano axial existe una clara delimitacón del plano valvular paliando dicho error de medida.
En contraposición,
se introduce una variabilidad en la medida de la porción diafragmática del VD,
a pesar de ser contrarrestada en gran medida por la valoración adecuada del plano valvular.
Por ello,
los volúmenes y masa del VD se valoran de forma excelente mediante secuencias adquiridas en eje corto y la FEVD en plano axial.
Comparado con la RMC,
la ecocardiografía 3D infraestima los volumenes ventriculares mientras que la TC cardíaca los sobreestima ( 26).
La medición de la masa del VD mediante RMC tene una correlación excelente con la medida en corazones explantados en sujetos receptores de trasplante cardíaco (r = 0,96) (
26).
La medición de la masa del VD mediante RMC tene una correlación excelente con la medida en corazones explantados en sujetos receptores de trasplante cardíaco (r = 0,96) ( 26).
26).
En estadios avanzados de HP,
el VD se contrae a menor velocidad respecto al VI debido a la sobrecarga de presión,
pese a que el inicio del acortamiento sistólico es coetáneo.
Este alargamiento del acortamiento VD es probablemente secundario a un aumento de la tensión parietal con un tiempo pico (Tpeak) de retraso izquierda – derecha de 94 ms ( 29).
Ello desencadena una asincronía mecánica entre la pared libre del VD y el septo interventricular pero,
en añadidura,
entre las caras laterales de ambos ventrículos,
resultando en un desplazamiento hacia la izquierda del septo interventricular durante la protodiástole del VI; abombamiento del septo interventricular (en inglés,
interventricular septal bowing; ISB) (figura 11).
La contracción ineficiente del VD se ilustra,
además,
por la presencia de un acortamiento del VD hasta 59 ms posterior al cierre de la válvula pulmonar,
denominado acortamiento post-sistólico (en inglés,
post-systolic shortening) (
29).
Ello desencadena una asincronía mecánica entre la pared libre del VD y el septo interventricular pero,
en añadidura,
entre las caras laterales de ambos ventrículos,
resultando en un desplazamiento hacia la izquierda del septo interventricular durante la protodiástole del VI; abombamiento del septo interventricular (en inglés,
interventricular septal bowing; ISB) (figura 11).
La contracción ineficiente del VD se ilustra,
además,
por la presencia de un acortamiento del VD hasta 59 ms posterior al cierre de la válvula pulmonar,
denominado acortamiento post-sistólico (en inglés,
post-systolic shortening) ( 29).
29).
ISB se relaciona con una PAPm > 67 mmHg y se ha relacionado con mal pronóstico,
compromiso del llenado ventricular izquierdo en protodiástole con el consiguiente efecto negativo sobre el VTDVI.
En conjunción con una función inefectiva del VD,
contribuye al descenso del VSVI por el “efecto Bernheim” inverso ( 12,
12,
 30).
Una disminución del VTDVI y del acortamiento de la pared libre del ventrículo izquierdo está presente en pacientes con HP respecto a controles sanos.
Ello puede ser debido a una falta de estiramiento óptimo de las fibras miocárdicas con la subsiguiente imposibilidad de realización de un acortamiento correspondiente (efecto de Frank – Starling).
Este VI con menor precarga contribuye al ISB y a la disfunción ventricular derecha.
La curvadura septal se puede cuantificar,
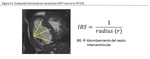
en tanto en cuanto el grado de abombamiento guarda relación con el radio ( Fig. 10 )(
30).
Una disminución del VTDVI y del acortamiento de la pared libre del ventrículo izquierdo está presente en pacientes con HP respecto a controles sanos.
Ello puede ser debido a una falta de estiramiento óptimo de las fibras miocárdicas con la subsiguiente imposibilidad de realización de un acortamiento correspondiente (efecto de Frank – Starling).
Este VI con menor precarga contribuye al ISB y a la disfunción ventricular derecha.
La curvadura septal se puede cuantificar,
en tanto en cuanto el grado de abombamiento guarda relación con el radio ( Fig. 10 )( 29,
29,
 30).
30).
Se ha descrito una buena correlación entre la cuantificación de la curvadura septal medida durante la relajación ventricular derecha y la PAP sistólica ( 31).
Las secuencias cine SSFP con marcado miocárdico (tagging) permiten una valoración visual directa de la contractilidad miocárdica.
Los parámetros más utilizados para la valoración de la función miocárdica regional son la tensión miocárdica (en inglés,
myocardial strain; MS) y el índice de estrés (en inglés,
strain rate; SR).
Debido a la elevada presión endocavitaria en el VD se produce un compromiso de la contractilidad miocárdica traducido en una reducción de las tasas pico de estrés sistólico y diastólico (
31).
Las secuencias cine SSFP con marcado miocárdico (tagging) permiten una valoración visual directa de la contractilidad miocárdica.
Los parámetros más utilizados para la valoración de la función miocárdica regional son la tensión miocárdica (en inglés,
myocardial strain; MS) y el índice de estrés (en inglés,
strain rate; SR).
Debido a la elevada presión endocavitaria en el VD se produce un compromiso de la contractilidad miocárdica traducido en una reducción de las tasas pico de estrés sistólico y diastólico ( 10).
10).
5.3 Perfusión cardíaca del VD
La perfusión cardíaca en reposo puede utilizarse para obtener parámetros hemodinámicos derivados del primer paso del bolo de contraste paramagnético intravenoso,
de forma altamente reproducible entre observadores y con un análisis fácil y rápido.
Recientemente,
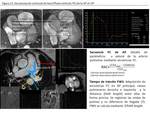
varios parámetros derivados del análisis de la perfusión de primer paso,
como el right-to-left ventricle pulmonary transit time (PTT),
han demostrado estar prolongados de forma significativa en pacientes con HAP en comparación con voluntarios sanos.
El PTT está calculado sustrayendo el tiempo al pico de realce del VD respecto al VI (figura 12).
Este dato hemodinámico obtenido del análisis de la perfusión de primer paso de contraste intravenoso en reposo se ha correlacionado de forma significativa con la función y el remodelado del VD así como con otras variables hemodinámicas estudiadas durante el cateterismo del VD ( Fig. 11 ) ( 32)
32)
5.4 Secuencias de viabilidad miocárdica
Se han descrito diferentes patrones de realce tardío por RMC tras la administración de medios de contraste paramagnético endovenoso (Gadolinio) asociados tanto a miocardiopatía isquémica como de origen no isquémico.
Dicho realce se ha correlacionado con la presencia de fibrosis y/o necrosis miocárdica,
con la excepción de la amiloidosis cardíaca ( 33-37).
33-37).
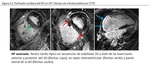
La presencia de realce tardío en la HP es frecuente,
con una prevalencia registrada entre 92 – 100%.
Las localizaciones predominantes son las uniones interventriculares anterior y posterior,
con extensión ocasional hacia el septo interventricular ( 35,
35,
 38,
38,
 39).
Típicamente es de morfología triangular con base hacia la superficie epicárdica,
donde ambos ventrículos se unen,
y con su ápex dirigido hacia el septo interventricular ( Fig. 12 ).
39).
Típicamente es de morfología triangular con base hacia la superficie epicárdica,
donde ambos ventrículos se unen,
y con su ápex dirigido hacia el septo interventricular ( Fig. 12 ).
Hay una mayor prevalencia de realce tardío en la inserción interventricular posterior (en inglés,
posterior septal insertion,
PSI) que basal anterior (en inglés,
basal anterior septal insertion; BASI) ( Fig. 12 ).
Este hecho puede ser debido a diferencias en las fuerzas que actúan en ambas inserciones,
reflejando una distinción de las propiedades morfológico - funcionales de los tractos de entrada y salida del ventrículo derecho ( 40,
40,
 41).
La hipertrofia de la trabécula septomarginal o banda moderadora,
como parte del remodelado del VD en la HP,
se ha asociado a la presencia de realce tardío BASI (
41).
La hipertrofia de la trabécula septomarginal o banda moderadora,
como parte del remodelado del VD en la HP,
se ha asociado a la presencia de realce tardío BASI ( 11).
11).
Estas áreas de realce tardío tras gadolinio se han relacionado con fibrosis miocárdica secundario a estrés miocárdico adicional en las inserciones interventriculares debido al aumento de la postcarga del VD ( Fig. 12 ).
Bradlow et al examinaron el corazón de un paciente con HP en la autopsia y observaron la ausencia de fibrosis patológica.
En su lugar,
apreciaron un aumento de fibras de colágeno y grasa interfibrilar (fibrosis plexiforme),
consistente con desorganización miocárdica (myocardial disarray) secundario a una adaptación y remodelación del VD anómalas por incremento de la presión endocavitaria.
La desorganización miocárdica es común en pacientes sanos pero resulta exagerada en pacientes con hipertrofia y dilatación del VD ( 42,
42,
 43).
43).
Ocasionalmente se puede observar realce tardío mural en las paredes de la AD en estadios avanzados de HP.
Puede ser secundario a dilatación y elevaciones mantenidas o transitorias de la presión auricular derecha ( Fig. 12 ) ( 35).
35).
Se ha mostrado una relación inversa entre la extensión del realce tardío los parámetros funcionales del VD obtenidos en el análisis de secuencias cine SSFP,
como la FEVD y el VTSVD.
Además,
se ha descrito su valor como predictor del tiempo hasta el empeoramiento clínico del paciente ( 43).
Los pacientes con HP que presentan realce tardío durante el estudio de viabilidad miocárdica han demostrado tener PAPm significativamente mayores y FEVD menores respecto a pacientes con HP sin realce tardío.
La masa del VD normalizada es el principal predictor de la cantidad total de realce tardío obtenido.
Los focos de realce tardío localizados en PSI y BASI se han relacionado directamente con el grado de remodelación del VD (
43).
Los pacientes con HP que presentan realce tardío durante el estudio de viabilidad miocárdica han demostrado tener PAPm significativamente mayores y FEVD menores respecto a pacientes con HP sin realce tardío.
La masa del VD normalizada es el principal predictor de la cantidad total de realce tardío obtenido.
Los focos de realce tardío localizados en PSI y BASI se han relacionado directamente con el grado de remodelación del VD ( 36,
36,
 43).
43).
Los cambios secundarios al incremento de la postcarga del VD,
como ISB y la reducción del estrés longitudinal basal constituyen factores importantes para la presencia de realce tardío durante el estudio de viabilidad miocárdica.
La reducción de estrés longitudinal basal está específicamente relacionada con el incremento de la cantidad de realce tardío en BASI ( 35,
35,
 39).
En estudios recientes,
la presencia de realce tardío en pacientes con HP constituye un marcador de enfermedad avanzada y mal pronóstico.
Además,
la ausencia de realce tardío septal basal predijo un 100% de tasa de supervivencia a 14 meses en contraposición con el 50% de pacientes con estudio de viabilidad miocárdica positivo que estaban vivos,
libres de hospitalización o iniciando tratamiento con prostaciclina en ese periodo de tiempo (
39).
En estudios recientes,
la presencia de realce tardío en pacientes con HP constituye un marcador de enfermedad avanzada y mal pronóstico.
Además,
la ausencia de realce tardío septal basal predijo un 100% de tasa de supervivencia a 14 meses en contraposición con el 50% de pacientes con estudio de viabilidad miocárdica positivo que estaban vivos,
libres de hospitalización o iniciando tratamiento con prostaciclina en ese periodo de tiempo ( 43).
43).
5.5 Secuencias de contaste de fase (phase contrast)
5.5.1 Secuencias PC de la arteria pulmonar principal
Se han utilizado las secuencias PC para evaluar hemodinámicamente la AP.
Secuencias cine de magnitud y codificación de velocidad (velocity encoded; Venc) perpendiculares al eje longitudinal de la arteria pulmonar en sístole se han obtenido para calcular las velocidades media (median velocity; MV) y pico (peak velocity; PV) de la arteria pulmonar,
el flujo neto de la AP,
tiempo de aceleración (acceleration time; AT),
tiempo de eyección (ejection time; ET),
distensibilidad de la arteria pulmonar,
gradiente de incremento de velocidad y flujo retrógrado postsistólico ( Fig. 13 ).
La dilatación de la arteria pulmonar puede ser evaluada mediante secuencias PC y,
además,
puede determinar la razón entre los diámetros de la AP respecto a la aorta.
Una ratio de >1 se ha considerado alterada.
Las imágenes de magnitud de la AP pueden ser utilizadas para la medición de la distensibilidad de la misma,
definida como el porcentaje de cambio de la sección de la AP en diástole y sístole (en inglés; Regional Area Change; RAC) ( Fig. 13 ).
Una reducción en la elasticidad de la AP puede ser el resultado de la combinación de un incremento en las presiones de distensión de la AP y cambios patológicos subisguientes en la pared vascular ( 26). La RAC media fue menor en pacientes con HAP respecto a controles (20 ± 10% vs 58 ± 21%; p<0,05) (
26). La RAC media fue menor en pacientes con HAP respecto a controles (20 ± 10% vs 58 ± 21%; p<0,05) ( 26).
De hecho,
pacientes con una RAC < 16% tenian significativamente menor supervivencia que aquellos con una RAC > 16% ( Table 5 ).
Además,
RAC era mejor predictor de éxitus en estos pacientes que otros marcadores pronósticos conocidos como el test de la marcha de 6 minutos,
saturación venosa sistémica de oxígeno,
presión en aurícula derecha y RVP medidas por cateterismo (
26).
De hecho,
pacientes con una RAC < 16% tenian significativamente menor supervivencia que aquellos con una RAC > 16% ( Table 5 ).
Además,
RAC era mejor predictor de éxitus en estos pacientes que otros marcadores pronósticos conocidos como el test de la marcha de 6 minutos,
saturación venosa sistémica de oxígeno,
presión en aurícula derecha y RVP medidas por cateterismo ( 26).
26).
El valor de la distensibilidad de la AP se ha correlacionado con la respuesta vasodilatadora durante el cateterismo del VD y,
por ende,
con el pronóstico a largo plazo ( Table 5 ).
Aplicando un valor umbral del 10% permite la distinción de sugetos respondedores respecto a no respondedores con una sensibilidad y especificidad del 100% y 56%,
respectivamente ( 44).
44).
La MV de la AP calculado mediante secuencias PC presenta la mejor correlación con la PAPm,
PAPs y resistencia venosa pulmonar calculada mediante cateterismo del VD en casos de HAP.
Sanz y colaboradores propusieron un valor umbral de MV de la AP de 11,7 cm/s para diferenciar pacientes con HAP respecto a aquellos sujetos sin dicha condición (sensibilidad y especificidad del 92,9% y 82,4%,
respectivamente) (figura 14) ( 35).
35).
Las imágenes Venc obtenidas mediante secuencias PC de la AP se pueden utilizar para la medición de la velocidad de ondas de pulso (pulse wave velocity; PWV),
parámetro indicador del grado de rigidez mural del vaso,
incrementado precozmente durante el curso de la HAP,
incluso antes del incremento de la presión.
El método Área – Flujo (Flow – Area method; QA) se utiliza para el cálculo de la PWV (figura 14)
Para cuantificar el tiempo de transito PWV en las arterias pulmonares es necesario obtener secuencias Venc PC en el tronco principal de la AP así como en sus ramas derecha e izuiqerda y la distancia se mide de forma precisa.
Se registra la pulsatilidad para determinar las diferencias (T) en la llegada del flujo ( Fig. 13 Fig. 13 ) ( 10,
10,
 35).
35).
5.5.2 Secuencias PC de la válvula tricúspide
Tras el consenso de Dana Point en 2008,
una VRT obtenida mediante ecocardiografía >2,8 m/s resultaba altamente indicativa de HP.
La RMC ha supuesto una alternativa válida para la medición de flujo mediante secuencia Venc PC.
La adquisición de dicha secuencia a través del plano valvular tricuspídeo,
ortogonalmente orientado a la dirección del flujo endocavitario,
es necesaria para la valoración de la insuficiencia tricúspide.
Sin embargo,
debido a su morfología y complejidad del jet de regurgitación tricúspide (múltiples y dispersos en lugar de un único y gran jet de regurgitación) la RMC resulta limitada en dicha valoración ( Fig. 14 ).
La relación E/A,
resultante de la fracción entre las velocidades de llenado ventricular precoz (en inglés,
early; E) y tardío auricular (en inglés,
atrial; A),
es de cálculo dificultoso utilizando secuencias Venc PC ( Fig. 15 )( 25).
En sujetos sanos se ha demostrado una correlación excelente (r>0,89) en la valoración del llenado precoz y tardío del VD (ondas E y A) así como en el cociente E/A respecto la ecocardiografía (
25).
En sujetos sanos se ha demostrado una correlación excelente (r>0,89) en la valoración del llenado precoz y tardío del VD (ondas E y A) así como en el cociente E/A respecto la ecocardiografía ( 26).
A pesar de que existe poca evidencia en la implicación pronóstica de la valoración de la función diastólica del VD,
se requieren estudios extensos y ensayos clínicos para entender su valor clínico.
26).
A pesar de que existe poca evidencia en la implicación pronóstica de la valoración de la función diastólica del VD,
se requieren estudios extensos y ensayos clínicos para entender su valor clínico.
5.6 Angiografía de la AP
La angio-RM 3D (MR angiography; MRA) tras la administración de contraste paramagnético intravenoso permite una valoración precisa de la vascularización pulmonar ( Fig. 16 ).
Se ha utilizado para el diagnóstico diferencial de la HP y de la hipertensión pulmonar secundaria a tromboembolismo pulmonar crónico (Chronic Thromboembolic Pulmonary Hypertension; CTEPH).
Debido a su limitada resolución espacial en la valoración de vasos pulmonares subsegmentarios en comparación con la angio-TC o la gammagrafía V/Q,
éstas últimas técnicas están indicadas previamente a la ARM en dicho escenario clínicopatológico.
Los signos típicos de CTEPH en ARM son ramas pulmonares centrales aumentadas de calibre y disminución del mismo en arterias pulmonares distales (imagen “en árbol podado”) ( 45).
45).
La aplicación de time – resolved MRA,
con alta resolución temporal,
permite la detección de zonas difusas distales de hipoperfusión en pacientes con HP crónica superponibles a los defectos regionales apreciados en CTEPH ( Fig. 16 ).
Time-resolved MRA (TRICKS,
TRACKS) permite obtener imágenes de MRA con alta resolución espacial pero,
además,
registra directamente información acerca de la perfusión pulmonar,
tanto volumen (pulmonary artery blood volume; PaBV) como tiempo de tránsito (pulmonary artery transit time; PaTT).
En un estudio incluyendo 12 pacientes HAP grupo y 10 controles,
un PaTT de 2 segundostenia una sensibilidad y especificidad para la predicción de HAP,
confirmada mediante cateterismo cardíaco,
del 92% y 90% respectivamente ( 26).
La MRA puede ser utilizada en la monitorización post-terapeutica de la HP,
demostrando el grado de remodelación vasculares y sus cambios secundarios al tratamiento aplicado ( Fig. 16 ) (
26).
La MRA puede ser utilizada en la monitorización post-terapeutica de la HP,
demostrando el grado de remodelación vasculares y sus cambios secundarios al tratamiento aplicado ( Fig. 16 ) ( 46,
46,
 47).
47).
5.7 Perfusión pulmonar por RM
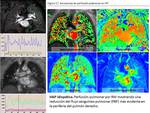
La perfusión pulmonar por RM (lung perfusion MRI; LPMRI) se obtiene mediante la adquisición rápida del primer paso de contrate paramagnético endovenoso tras la inyección del bolo.
Permite la identificación de diferencias regionales en la perfusión pulmonar y,
de esta manera,
diferenciar temporalmente la circulación arterial y venosa pulmonar.
El cálculo cuantitativo de parámetros regionales de perfusión pulmonar es posible,
obteniendo: flujo sanguíneo pulmonar (pulmonary blood flow; PBF),
volumen sanguíneo pulmonar (pulmonary blood volumen; PBV) y tiempo de tránsito medio (mean transit time; MTT) ( Fig. 17 ).
La perfusión por RM ( Fig. 17 ) ha demostrado una buena concordancia con la gammagrafía V/Q convencional,
teniendo algunas ventajas sobre ella,
como son la ausencia de exposición a radiación ionizante,
mayor resolución espacial y mejor información anatómica,
hecho que permite la obtención de imágenes multiplanares ( 48-50).
48-50).
La experiencia de LPMRI en pacientes con HP es limitada y principalmente reducida al diagnóstico diferencial de la CTEPH.
Teniendo en cuenta que la PAPm no es un marcador sensible del estado real de la vascularización pulmonar debido a que sólo aumenta cuando existe una alta proporción de vasos pulmonares afectos,
también puede aumentar por otras causas (ej: anemia,
insuficiencia hepática,
etc) sin existir aumento de la resistencia vascular pulmonar.
En casos de fallo cardíaco derecho,
la PAPm disminuye creando una falsa sensación de mejora de la HP.
Tratamientos actuales de la HP están enfocados a aumentar el grado de perfusión pulmonar.
Por tanto,
es necesaria tanto su valoración como su cuantificación.
Recientemente,
LPMRI ( Fig. 17 ) se ha propuesto como técnica de monitorización terapéutica de la HP.
PBF ha demostrado una correlación negativa con la resistencia vascular pulmonar,
constituyendo un biomarcador útil de la respuesta terapéutica.
La actividad física controlada mejora la perfusión pulmonar y el flujo (incluyendo los parámetros de PC MR como velocidad media y pico) en pacientes con HP ( 50,
50,
 51).
51).
6.
Recomendación de protocolo de RM para la valoración de la HP
6.1 Clasificación etiológica y valoración funcional
La RMC permite la valoración durante el mismo estudio de la función del VD,
estructura y circulación de la AP.
Existen varias condiciones causales de HP y algunas de ellas presentan hallazgos característicos en RMC.
Por tanto es una exploración adaptada al estudio de cardiopatías congénitas cardíacas relacionadas con la HP (grupo 1),
incluido aquellas ya corregidas quirúrgicamente.
En este escenario resulta especialmente interesante en la valoración de los shunts.
En pacientes con HP secundaria a cardiopatía izquierda (grupo 2),
la RMC es un test de segunda línea tras la ecocardiografía pero,
en casos de disfunción diastólica del VI puede aportar información crítica acerca del estado del paciente.
La RMC es una técnica alternativa a la angio-TC y gammagrafía V/Q en casos de CTEPH (grupo 4),
resultando especialmente interesante en la monitorización terapéutica de éstos pacientes. En situaciones determinadas de HP secundarios a otras causas (grupo 5),
la RMC puede ser útil en su diagnóstico como en los sarcomas y vasculitis afectando a la AP ( Table 6 ).
6.2 Selección de tratamiento y monitorización post-terapéutica
La RMC se ha utilizado para determinar aquellos pacientes con HAP idiopática que pueden beneficiarse de un tratamiento prolongado mediante bloqueantes de canales de calcio gracias a la valoración de la distensibilidad de la AP.
La RMC resulta muy atractiva para la monitorización post-terapéutica y seguimiento debido a su carácter no invasivo y a la elevada reproducibilidad.
El deterioro de la función del VD es indicativo de un falo en el tratamiento y condiciona un pronóstico desfavorable.
La RMC permite obtener información detallada acerca de la importancia del VD durante el seguimiento clínico ( Table 6 ).
Los parámetros funcionales derivados de la RMC resultan atractivos para su inclusión en ensayos clínicos para la valoración de nuevas terapéuticas en tanto en cuanto superan las limitaciones del test de marcha de 6 minutos,
más extendido.
Los valores normalizados de VTD del VI y VD,
VTS y FE del VD han demostrado,
en estudios recientes,
un valor pronóstico significativo en pacientes con HP ( 52).
52).