INTRODUCCIÓN
Las lesiones venosas pulmonares congénitas y adquiridas son menos conocidas y menos frecuentes que las lesiones arteriales.
Entender la embriología y la patofisiología de estas lesiones ayuda al radiólogo a realizar el diagnóstico.
La radiografía de tórax,
la tomografía computarizada multidetector (TCMD) y la resonancia magnética (RM) son las pruebas de imagen utilizadas para la valoración de las venas pulmonares.
Un desarrollo embriológico anormal de las venas pulmonares puede resultar in un amplio espectro de anomalías congénitas.
Estas anomalías del desarrollo venoso pulmonar han sido tradicionalmente evaluados con ecocardiografía y angiografía,
pero actualmente la TCMD y la RM han incrementado su rol para su caracterización.
Este póster revisa la embriología de las venas pulmonares y presenta los hallazgos de imagen de algunas anomalías congénitas del desarrollo venoso pulmonar que incluyen el retorno venoso pulmonar anómalo parcial (RVPAP),
el síndrome de la cimitarra,
las venas pulmonares sinuosas,
las anastomosis vasculares sistémicas-venosas en el parénquima pulmonar periférico y el secuestro extralobar.
Dentro de las anomalías adquiridas están la variz pulmonar,
las comunicaciones veno-venosas adquiridas con colaterales venosas sistémico-pulmonares (bien secundarias a un síndrome de vena cava superior o a una enfermedad cardíaca congénita) o colaterales venosas transpleurales (por síndrome de vena cava superior o inflamación crónica que condiciona comunicaciones sistémicas arteriales con venas pulmonares),
síndrome hepato-pulmonar y la enfermedad veno-oclusiva pulmonar (Tabla 1.
Clasificación de las lesiones venosas pulmonares).
TÉCNICAS DE IMAGEN
El estudio ecocardiográfico es la técnica de imagen inicial en la evaluación de la enfermedad cardíaca congénita,
incluyendo las anomalías venosas pulmonares.
Si bien la ecocardiografía tiene una importante cantidad de ventajas como el fácil acceso y la ausencia de radiaciones ionizantes,
la evaluación de las venas pulmonares puede ser subóptima en algunos pacientes.
Esto es así porque la ecocardiografía tiene una ventana limitada para la valoración de estructuras venosas periféricas al ostium de las venas pulmonares en la aurícula izquierda.
Esta técnica de imagen puede no caracterizar completamente los defectos venosos o no detectar otras alteraciones vasculares asociadas.
La TCMD es una técnica excelente para valorar estructuras vasculares periféricas dentro del tórax.
La principal desventaja del TCMD es la utilización de radiaciones ionizantes y la necesidad de contraste iodado que puede tener repercusión sobre la función renal o producir una reacción alérgica.
Permite sin embargo obtener imágenes de forma rápida lo que disminuye la necesidad de sedación.
La RM es la técnica más adecuada para la evaluación de las venas pulmonares en neonatos y niños después de la ecocardiografía por la ausencia de radiaciones ionizantes.
Las ventajas de la técnica incluyen la ausencia de radiación ionizante,
la adquisición multiplanar y la posibilidad de adquirir múltiples fases con una embolada de contraste.
Las desventajas se centran fundamentalmente en el tiempo requerido para el estudio (mayor que para la TCMD),
la necesidad de sedación de los pacientes pequeños y la susceptibilidad a materiales metálicos.
EMBRIOLOGÍA DE LAS VENAS PULMONARES
El desarrollo de las venas pulmonares es un proceso complicado que ocurre precozmente en el desarrollo embrionario.
Actualmente está aceptada de forma mayoritaria la teoría que sugiere que el retorno de sangre del esbozo pulmonar inicialmente drena a través del plexo esplácnico estableciendo comunicaciones con venas cardiales y venas umbilico-vitelinas.
El sistema venoso cardial derecho acaba formando la vena cava superior derecha,
mientras que el sistema venoso cardial izquierdo frecuentemente desaparece o puede formar una vena cava superior izquierda (menos del 1% de los individuos).
Las venas umbilico-vitelinas desarrollan la vena cava inferior,
el sistema venoso portal y el ductus venoso.
Al mismo tiempo se forman unas primitivas venas pulmonares que llegan a contactar con la pared posterior de la aurícula izquierda.
Con el tiempo las venas pulmonares embrionarias comunican con la porción del plexo esplácnico que drena sangre de bajo flujo a los pulmones.
Las conexiones venosas pulmonares con las venas cardiales y umbilico-vitelinas normalmente involucionan y las venas pulmonares embrionarias se incorporan a la pared posterior de la aurícula izquierda formando finalmente cuatro venas pulmonares separadas (Fig 2.
Embriología pulmonar).
LESIONES VENOSAS CONGÉNITAS PULMONARES
1.
RETORNO VENOSO PULMONAR ANÓMALO PARCIAL
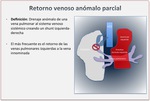
Es un drenaje anómalo de una vena pulmonar al sistema venoso sistémico creando un shunt izquierda-derecha.
Embriológicamente no hay involución de las conexiones venosas pulmonares con las venas cardiales (Fig 3.
Embriología.
RVPAP).
El RVPAP tiene una prevalencia del 0,4-0,7 % y puede ser detectado incidentalmente por TCMD o RM.
Al menos una vena pulmonar no drena a la aurícula izquierda.
Los pacientes son típicamente cianóticos pero pueden ser poco o nada sintomáticos.
Algunos autores sugieren que el RVPAP supone más del 50% de las anomalías de retorno del flujo sanguíneo pulmonar.
El ratio de flujo sanguíneo pulmonar que pasa al flujo sanguíneo sistémico puede ser cuantificado por RM mediante secuencias de codificación de fase para cuantificación del flujo.
El RVPAP afecta más frecuentemente al pulmón derecho que al izquierdo pero sin embargo en el TCMD se detecta más frecuentemente la afectación del pulmón izquierdo.
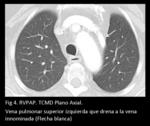
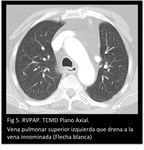
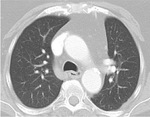
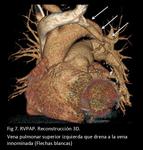
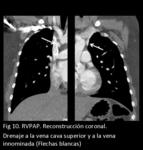
Las anomalías de drenaje venoso pulmonar izquierdo frecuentemente drenan a la vena braquiocefálica izquierda (Fig 4,
5,
6,
7.
RVPAP) o al seno coronario.
Si afectan a la vena pulmonar superior derecha puede drenar a la aurícula izquierda o a la vena cava superior.
Este patrón de drenaje venoso frecuentemente asocia defecto septal auricular tipo seno venoso.
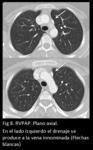
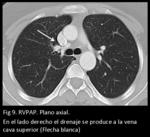
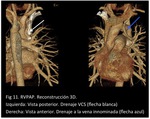
También pueden observarse patrones de drenaje anómalo bilateral (Fig 8,
9,
10,
11.
RVPAP bilateral).
2.
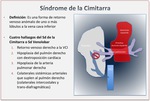
SÍNDROME DE LA CIMITARRA
El síndrome de la cimitarra también ha sido llamado pulmón hipogenético o síndrome venolobar congénito.
Es una forma rara de RVPAP que casi siempre envuelve al pulmón derecho (Fig 12.
Embriología.
Síndrome de la Cimitarra).
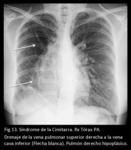
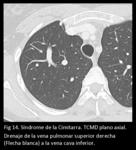
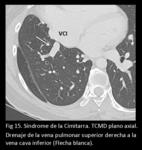
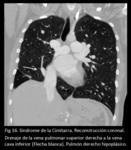
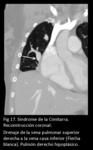
En esta entidad una parte o todas las venas pulmonares derechas drenan a la vena cava inferior (arriba o abajo del diafragma),
al sistema ácigos,
a la aurícula derecha,
al sistema venoso portal o a una vena hepática (Fig 13,
14,
15,
16,
17.
Síndrome de la Cimitarra).
Otros hallazgos observados en pacientes con síndrome de la cimitarra incluyen un hemitórax pequeño ipsilateral,
dextroposición cardíaca e hipoplasia o aplasia de la arteria pulmonar.
Colaterales de sangre arterial sistémicas suplen al pulmón ipsilateral a través de la aorta o de ramas de otros vasos como el tronco celiaco.
3.
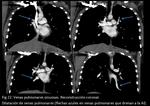
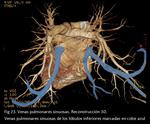
VENAS PULMONARES SINUOSAS
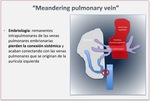
Se define con unas venas pulmonares aberrantes con un curso anormal en el parénquima pulmonar pero con un drenaje a la aurícula izquierda.
Puede estar asociado como el síndrome de la cimitarra a dextroposición del corazón,
pulmón derecho hipoplásico y hernia de Bochdalek.
Es una entidad poco frecuente y ha sido denominada por algunos autores “síndrome pseudocimitarra”.
Embriológicamente un remanente intrapulmonar de las venas pulmonares embrionarias que tuvo conexión con el sistema venoso cardial pierde la conexión sistémica en algún momento del desarrollo y recupera la conexión con la vena pulmonar que se origina de la aurícula izquierda (Fig 18.
Embriología.
Venas pulmonares sinuosas).
Los hallazgos de imagen en la radiografía de tórax se aprecian como estructuras vasculares dilatadas que si se localizan en el pulmón derecho pueden simular el signo de la cimitarra.
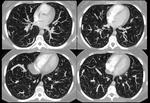
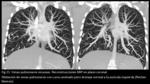
En el TCMD y en la RM se describen como estructuras venosas tubulares en el pulmón con un curso anormal pero que acaban drenando a la aurícula izquierda.
Pueden cruzar las cisuras y no respetan la anatomía segmentaria (Fig 19,
20,
21,
22,
23.
Venas pulmonares sinuosas).
Son lesiones benignas que no requieren tratamiento.
No requieren por tanto tratamiento quirúrgico pero es importante notificar su presencia al cirujano previo a una resección segmentaria o lobar,
para evitar infartos venosos en el parénquima no resecado.
4.
ANATOMOSIS VASCULARES CONGÉNITAS SISTÉMICO-VENOSAS EN EL PARÉNQUIMA PULMONAR PERIFÉRICO
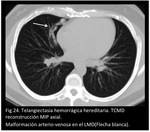
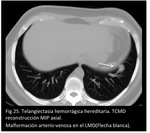
Las comunicaciones sistémico-venosas pulmonares pueden aparecer aisladas o múltiples o se parte de un proceso sistémico como es la telangiectasia hemorrágica hereditaria (THH) o síndrome de Rendu-Osler-Weber
La THH es una displasia vascular multisistémica que puede afectar a todos los órganos del cuerpo humano y se manifiesta clínicamente por telangiectasias muco-cutáneas y malformaciones arteriovenosas (pulmonares,
hepáticas,
cerebrales,
médula espinal,
tracto urogenital,
ojos).
Las manifestaciones de la THH no están presentes generalmente en el nacimiento pero se desarrolla con la edad,
primero como sangrado nasal que es un signo precoz de la enfermedad y que aparecen en la infancia.
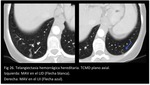
Las malformaciones arteriovenosas (MAV) pulmonares (Fig 24,
25.
THH) aparecen en la pubertad mientras que las telangiectasias mucocutáneas y gastrointestinales se desarrollan progresivamente con la edad.
Las MAV pulmonares se forman como una red de capilares entre las arterias pulmonares y la circulación venosa con un pared anormalmente fina,
dando frecuentemente unas estructuras bulbosas en forma de saco.
Esto produce una comunicación directa de capilares entre la circulación pulmonar y la circulación sistémica con las siguientes consecuencias:
- La sangre arterial pulmonar pasa a través de estos shunt derecha-izquierda y no puede ser oxigenada,
condicionando hipoxemia.
- La ausencia de un filtrado capilar permite el paso de partículas a la circulación sistémica que impactan en otros capilares,
causando secuelas clínicas particularmente en la circulación cerebral.
- La fragilidad de los vasos puede condicionar hemorragia en el interior de los bronquios o en la cavidad pleural.
Aunque los pacientes con MAV pulmonares tienen riesgo de hemorragia es más frecuente las secuelas neurológicas por embolismo paradójico (abscesos cerebrales e infartos embólicos).
Si no se tratan también pueden desarrollarse síntomas por shunt derecha-izquierda que van desde disnea,
cianosis,
o policitemia…
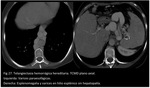
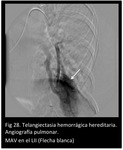
Las complicaciones pueden limitarse si se diagnostican y se tratan las MAV con embolectomía transcatéter (Fig 26,
27,
28.
THH con hipertensión portosistémica).
Es muy importante el seguimiento clínico de pacientes asintomáticos de alto riesgo y el seguimiento por métodos de imagen no invasivos para detectar MAV (radiografía de tórax y TCMD) y para detectar los shunt derecha-izquierda (ecocardiografía con contraste).
5.
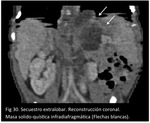
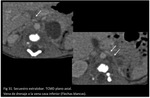
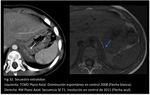
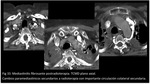
SECUESTRO EXTRALOBAR
Aunque no es tradicionalmente considerado como parte del retorno venoso pulmonar anómalo parcial,
las anomalías de drenaje venoso en el secuestro pulmonar también pueden ocurrir.
El secuestro extrapulmonar es una malformación congénita que se define como un fallo en la comunicación de una parte del pulmón con el árbol traqueobronquial.
Estas estructuras tienen su propia pleura que las separa del resto del pulmón normal.
Además hay típicamente un vaso sistémico que proviene de la aorta o sus ramas pero falta el drenaje venoso que termina en la aurícula izquierda.
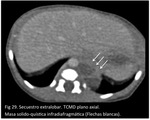
El drenaje venoso puede ser sistémico (a la vena cava inferior o al sistema ácigos o hemiácigos) o al sistema venoso portal (Fig 29,
30,
31,
32.
Secuestro extralobar).
El secuestro extralobar puede ser identificado por ecografía,
TCMD o RM.
La TCMD con contraste intravenoso o las imágenes multiplanares de la RM pueden determinar las estructuras de drenaje arterial y venoso.
Estas estructuras se encuentran típicamente en el lado izquierdo y pueden localizarse sobre,
entre o por debajo del diafragma.
Pueden coexistir otras anomalías como la hernia diafragmática congénita o la malformación adenomatoidea quística.
LESIONES VENOSAS ADQUIRIDAS PULMONARES
1.
VARIZ VENOSA PULMONAR
En la literatura la variz venosa pulmonar ha sido descrita como un aumento focal o segmentario de una vena pulmonar.
Es una lesión infrecuente y normalmente asintomática pero en algunos casos pueden dar complicaciones por embolismo secundario a la trombosis de la variz o si se rompe la variz al bronquio (hemoptisis) o al espacio pleural (hemotórax).
Puede presentarse en la radiografía de tórax como una masa bien definida superpuesta al mediastino o al parénquima pulmonar.
Es importante confirmar que no hay comunicación arterial y diferenciar la malformación de otro tipo de masas sólidas para evitar tratamientos innecesarios.
El diagnóstico se puede realizar por TCMD,
RM o angiografía.
Normalmente permanecen estables en ausencia de hipertensión pulmonar.
Si crecen o se complican requieren tratamiento endovascular o quirúrgico.
2.
COMUNICACIONES VENO-VENOSAS ADQUIRIDAS
En algunas ocasiones se puede producir circulación colateral venosa secundaria a una obstrucción vascular torácica.
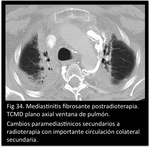
Se pueden producir colaterales venosas sitémico-pulmonares secundarias a una obstrucción de la vena cava superior o enfermedad cardíaca congénita o bien colaterales venosas transpleurales bien por obstrucción de la vena cava superior o por inflamación crónica (Fig 33,
34.
Mediastinitis fibrosante) que puede simular colaterales sistémicas arteriales con las venas pulmonares.
En la obstrucción de la vena cava superior las colaterales aumentan a través de la ácigos,
la hemiácigos,
las venas torácicas laterales,
las venas intercostales y el plexo venoso vertebral,
dando incluso comunicaciones entre ellas.
En algunos casos pueden producirse comunicaciones sistémico-venosas pulmonares pero son más raras.
Con la TCMD se puede evaluar la causa de la obstrucción,
el nivel de la misma y las colaterales que se desarrollan.
3.
SÍNDROME HEPATO-PULMONAR
El síndrome hepatopulmonar (SHP) es una complicación vascular que ocurre en el 15-20 % de los pacientes cirróticos.
La presencia de un SHP en pacientes cirróticos aumenta significativamente la mortalidad.
Se diagnostica por la triada clásica de enfermedad hepática crónica,
dilatación vascular intrapulmonar y aumento del gradiente de oxígeno alveolo-arterial.
Se manifiesta clínicamente por una progresiva disnea,
cianosis y dedos en palillo de tambor en los pacientes con cirrosis.
Se considera que el mecanismo patogénico es una producción excesiva de vasodilatadores,
particularmente del óxido nítrico que condiciona la dilatación de los vasos.
Se produce dilatación vascular intrapulmonar (dilatación precapilar),
comunicaciones arterio-venosas directas y dilatación de vasos pleurales.
La presencia de dilataciones venosas intrapulmonares y shunt arterio-venosos debe ser confirmado con ecocardiografía con contraste,
con gammagrafía con agregados de albúmina marcados con TC 99 o con angiografía pulmonar.
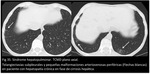
Se producen dos tipos de hallazgos en estos pacientes.
La manifestación más frecuente es la dilatación vascular dista con telangiectasias subpleurales (vasos que se extienden hasta la superficie pleural) y menos frecuente es la presencia de dilatación nodular de vasos periféricos (Fig 34,
35.
Síndrome hepatopulmonar).
4.
ENFERMEDAD VENO-OCLUSIVA PULMONAR
La enfermedad veno-oclusiva pulmonar se caracteriza histológicamente por un trombo recanalizado y organizado y fibrosis intimal excéntrica en las venas y vénulas pulmonares.
Afecta primariamente a niños con una distribución similar por sexos y en jóvenes adultos con una distribución predominantemente masculina.
La etiología es desconocida.
Se asocia con altos niveles de estrógenos durante el embarazo,
uso de anticonceptivos orales,
infección viral,
trasplante de médula ósea y toxicidad por drogas como bleomicina o mitomicina.
Los pacientes presentan disnea progresiva y episodios de edema pulmonar agudo y en algunos casos hemoptisis.
Hemodinámicamente se aprecia una medida normal o elevada de la presión de llenado capilar combinada con una hipertensión arterial sin incremento de presiones ni en el ventrículo ni en la aurícula izquierda.
Para los clínicos la distinción entre hipertensión arterial y enfermedad veno-oclusiva pulmonar es importante porque la administración de terapia vasodilatadora en una supuesta hipertensión arterial pulmonar (que no es tal) puede inducir un edema pulmonar potencialmente mortal.
En la TCMD la combinación de hallazgos de hipertensión arterial pulmonar con edema alveolar e intersticial es sugestivo de enfermedad veno-oclusiva pulmonar.
La TCMD muestra típicamente venas pulmonares centrales de pequeño tamaño con,
engrosamiento de septos interlobulillares y opacidades parcheadas en vidrio deslustrado que representan el edema intersticial y alveolar.
Además otros hallazgos incluyen dilatación central de arterias pulmonares,
dilatación del ventrículo derecho,
una aurícula izquierda de tamaño normal,
derrame pleural y aumento de adenopatías mediastínicas.
El diagnóstico se basa en la combinación de los hallazgos anatómicos en la TCMD y en hallazgos hemodinámicos en el cateterismo cardíaco con evidencia de defectos de llenado de pequeñas venas pulmonares.
En ocasiones la histología es necesaria para confirmar el diagnóstico.