INTRODUCCIÓN.
El título de esta presentación educativa intenta parafrasear el título del libro del escritor japonés,
candidato al premio Nobel de literatura y conocido maratoniano,
Haruki Murakami,
“¿De qué hablo cuando hablo de correr?” (1).
Es un libro autobiográfico en el que el autor cuenta cómo decidió hacerse corredor de larga distancia y detalla su progresión y entrenamientos.
En el libro,
Murakami explica como un corredor de élite le resumió el modo la vida de los corredores de larga distancia del siguiente: “El dolor es inevitable; el sufrimiento es opcional.”
La razón para utilizar el título del libro de Murakami está relacionado con el dolor que frecuentemente aquejan atletas y deportistas en las piernas,
y más concretamente por su elevada incidencia,
los corredores de largas distancias.
En ellos es muy frecuente la existencia de un síndrome que tiene una importantísima repercusión funcional,
conocido por su denominación anglosajona de “Shin splint”,
que traducido literalmente al castellano sería algo así como “espinilla entablillada”.
Nos referiremos a él con el nombre genérico de Síndrome de Estrés Tibial (SET).
Ofrecemos una aproximación diagnóstica al dolor selectivo sobre la superficie tibial,
muy común en la práctica clínica cotidiana y comúnmente agrupadas en el cajón de sastre clínico de la periostitis tibial,
considerando el SET como el eje central del desarrollo de nuestro diagnóstico diferencial.
El conocimiento de esta y de otras patologías de la pierna y su representación por imagen es esencial para un correcto tratamiento y para evitar posible empeoramiento de la lesión (desarrollo de fracturas de estrés) o recaídas.
DIAGNÓSTICO DIFERENCIAL.
El diagnóstico diferencial de un atleta con dolor en la pierna incluye las lesiones musculares y tendinosas,
síndrome compartimental crónico tras el ejercicio,
Síndrome de Estrés Tibial (shin splints) y fracturas de estrés.
En la práctica todas estas entidades se solapan,
de manera que podemos encontrar lesiones de estrés tibial acompañadas de lesiones musculares o tendinosas,
síndromes compartimentales crónicos y/o el desarrollo final de fracturas de estrés.
También se debería incluir en el diagnóstico diferencial las secuelas de patología traumática,
la posibilidad de atrapamiento nervioso o el síndrome de atrapamiento de la arteria poplítea.
En pacientes no corredores de largas distancias ni atletas,
en los que la resistencia ósea es menor,
pueden darse las mismas patologías con esfuerzos menores o banales.
Otras consideraciones adicionales,
particularmente en pacientes no deportistas,
incluyen la claudicación intermitente,
osteomielitis,
neoplasias y otras patologías óseas o musculares benignas.
La patología tumoral maligna no será objeto de debate en esta presentación aunque cabe recordar que existen algunas tumoraciones óseas que asientan con especial frecuencia en la tibia como el adamantinoma o los fibromas corticales no osificantes.
ESTUDIO DE IMAGEN ANTE SOSPECHA DE “PERIOSTITIS TIBIAL”.
El diagnóstico es generalmente clínico,
sin necesidad de apoyo en pruebas de imagen de inicio.
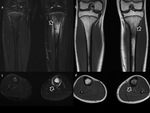
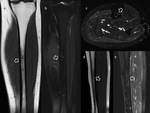
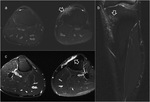
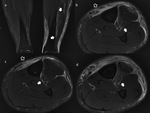
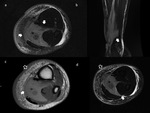
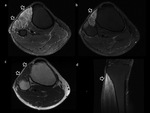
No obstante las historias clínicas de pacientes con lesiones de estrés tibial o incluso fracturas de estrés pueden ser atípicas y ser derivados a la realización de pruebas de imagen como sospecha de incluso de patología osteomielítica o tumoral (Fig. 1,
Fig. 2),
o muy frecuentemente la evolución de la patología es tórpida con frecuentes recaídas y se requieren pruebas de imagen para su confirmación.
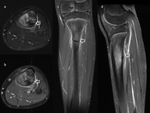
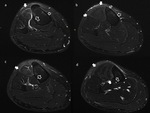
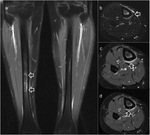
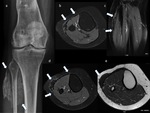
La RM es el método de imagen ideal para la valoración de estas lesiones de estrés tibial y estudio diferencial respecto al resto de patologías de la pierna por su gran resolución tisular (Fig. 3).
El estudio en los tres planos del espacio con secuencias ponderadas en T1 y con secuencias ponderadas en T2 con saturación grasa permite discriminar la presencia de edema perióstico o endóstico y su localización anterior o posteromedial,
el engrosamiento perióstico,
la presencia o no de edema muscular adyacente que sugiera la presencia de microrroturas musculares o edema difuso que indique la presencia de síndrome compartimental crónico asociado.
La definición de presencia o ausencia de fracturas de estrés también se define idealmente mediante RM.
Las técnicas radiológicas convencionales tienen una baja sensibilidad en la detección de fracturas de estrés,
con una exactitud muy escasa en la determinación de la orientación de la fractura.
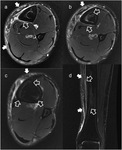
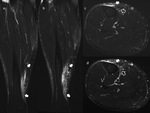
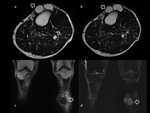
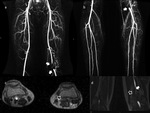
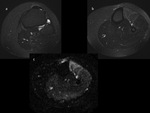
La Gammagrafía-Tc99,
a pesar de presentar una elevada sensibilidad (Fig. 4),
tiene una especificidad muy baja para este tipo de patologías (2),
particularmente en pacientes que no presentan una historia típica de corredores de largas distancias.
Así pues,
la RM se considera la técnica diagnóstica de elección para el diagnóstico de fracturas de estrés,
siendo capaz de detectar sus precoces precursores de reacción de estrés y perióstica (SET).
Cuando la línea de fractura no es visible y no hay una historia clínica típica,
el diagnóstico puede no ser definitivo.
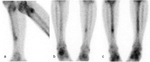
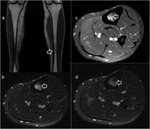
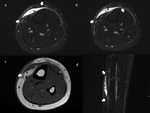
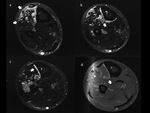
Aunque el TC no detectará el edema y la reacción perióstica es visible con claridad en la RM,
el TC puede ayudar a identificar mejor detalles óseos como la presencia de una fina línea de fractura (Fig. 5).
Otra alternativa si se requiere confirmación puede ser la realización de RM de control siguiendo un periodo de cesación de la actividad física o tras descarga,
lo que demostrará la mejoría de las anomalías.
1.
SÍNDROME DE ESTRÉS TIBIAL (SET).
El SET (shin splints) es un estadio precoz de un continuo que culmina en la fractura de estrés.
Estas lesiones son comunes en corredores y en aquellos que participan en actividades con bruscas paradas y arrancadas,
como jugadores de baloncesto,
fútbol o tenis,
así como en deportes donde se aplica una presión extrema sobre las piernas como los gimnastas.
Se estima que entre un 10 a un 15% de las lesiones en piernas en atletas se debe a estas lesiones de estrés tibial.
En concreto,
el Síndrome de Estrés Tibial Medial (SETM),
el subtipo más prevalente,
puede representar hasta entre un 13 y 17% de todas las lesiones en corredores de larga distancia (3-7); un 13% entre corredores juveniles se calcula que pueden llegar a padecer esta patología (8); también entre los bailarines ha sido descrita una frecuencia de hasta un 22% (9); o entre el personal militar en periodos de entrenamiento intenso (entre un 4–6.4%) (10).
Además se ha determinado que en casos leves de lesión por estrés tibial hasta en la mitad de corredores de larga distancia asintomáticos puede verse edema perióstico y/o reacción perióstica en estudios de RM,
y que estos hallazgos no predicen la ocurrencia de fracturas de estrés posteriormente (11) (Fig. 6).
Esto enfatiza la importancia de correlacionar los hallazgos por RM con la clínica del paciente antes de tomar decisiones terapéuticas.
Algunos autores han referido que el shin splints y su complicación mayor,
el desarrollo de fractura de estrés tibial,
es más frecuente entre mujeres que en hombres (8,
12,
13).
En mujeres es entre 1,5 y 3,5 veces más frecuente la progresión a fracturas de estrés,
sin embargo debe considerarse posiblemente relacionado con la mayor frecuencia en mujeres del desarrollo a osteoporosis y disminución de la densidad mineral ósea (14),
así como la mayor frecuencia de pie plano.
MECANISMO LESIONAL.
El mecanismo lesional aceptado es debido a microtraumatismos repetidos que llevan a una reabsorción osteoclástica que supera la regeneración osteoclástica ósea.
Se asocia a la presencia de edema a lo largo del periostio y endostio del hueso,
claramente visible en RM.
Hay que considerar que en pacientes con menor reserva ósea la reabsorción osteoclástica puede superar más fácilmente la regeneración aún con esfuerzos leves.
La periostitis puede ser directamente causada por la tracción de las inserciones musculares o fasciales,
o puede ser respuesta a los cambios que sobrevienen en el hueso subyacente.
CAUSAS COMUNES PROPUESTAS.
Hay varias causas asociadas al SET,
entre otras atribuidas a sobrecarga muscular de las extremidades inferiores,
actividad física excesiva e irregularidades mecánicas.
La sobrecarga muscular constante de la pierna es un factor central del SET.
El incremento de actividad,
de intensidad y duración,
demasiado rápida sobrepasa la capacidad de remodelamiento óseo tibial al no ser capaces los tendones y músculos de absorber las fuerza de impacto cuando se fatigan.
Algunos expertos creen que el dolor aparece cuando se interrumpen las fibras de Sharpey que conectan la fascia muscular a través del perióstio de la tibia a insertarse en el hueso (5).
El disbalance muscular,
incluyendo debilidad muscular asimétrica de los gastrocnemios,
soleo y músculo plantar,
lleva al desarrollo de mayor número de lesiones en las piernas.
El impacto es mayor y con peores consecuencias mecánicas cuando el terreno es irregular,
como sucede al subir o bajar una colina,
o en superficies duras,
así como con un calzado poco apropiado.
Otro mecanismo implicado es el colapso del arco plantar del atleta que ocasiona la hiperpronación del pie plano en relación con la carga constante del peso y el impacto.
Si la caída del arco plantar no es tratado,
el problema de fondo permanece y el dolor volverá a producirse si la causa real no se resuelve.
FACTORES DE RIESGO ACEPTADOS.
Por lo comentado anteriormente,
entre los factores de riesgo para el SET se incluye el ser mujer (4,
13),
excesiva pronación subtalar (13),
excesiva rigidez de los músculos de la pantorrilla (que puede causar también una excesiva pronación) (15),
sobrecargar los músculos del compartimento medial de la pierna con excesiva actividad muscular excéntrica (13),
ejercicios de impacto de alta energía sobre superficies duras (cemento o asfalto) o irregulares (13).
CLASIFICACIÓN DEL SET.
Hay dos tipos diferentes de shin splints de acuerdo a la localización del problema.
La nomenclatura y la descripción de cada uno de estos tipos es confusa y variable según publicaciones.
Simplificando vamos a referirnos a ellos como Síndrome de Estrés Tibial Anterior (SETA) y Síndrome de Estrés Tibial Medial (SETM),
siendo éste último el más conocido y frecuente,
tanto que en la literatura científica muchas veces se utiliza como sinónimo de shin splits.
El dolor típicamente se localiza a lo largo del margen anterior (SETA) o justo detrás de la tibia,
en localización posteromedial (SETM).
SETA (anterior o anterolateral,
también conocido como shin splints anterior).
A la palpación,
el músculo tibial anterior del compartimento anterior de la pierna generalmente es doloroso.
Está encajado en un compartimento muscular estrecho.
Este músculo realiza la flexión dorsal del tobillo.
Cuando el tobillo está correctamente alineado con la pierna funciona correctamente y sin dolor.
Sin embargo,
cuando el pie está pronado,
el músculo tibial anterior se contrae de forma irregular dentro de su compartimento.
Esta alteración muscular puede causar pequeñas roturas musculares o arrancamientos o choque contra su fascia,
produciendo edema,
inflamación y dolor (Fig. 7).
El dolor aparece tras una prologada actividad deportiva como senderismo,
carrera o saltos.
Sin tratamiento el dolor se hace más agudo e intenso con la actividad en carga.
Generalmente se nota durante la carrera cuando el atleta contacta con el suelo con el miembro dolorido.
El dolor puede hacerse tan intenso que en ocasiones se describe como “si el músculo se hubiera arrancado del hueso”.
El descanso generalmente alivia el dolor,
aunque en ocasiones se desarrolla como complicación,
fracturas de estrés,
persistiendo dolor en reposo.
SETM (medial o posteromedial,
también conocido como shin splints posterior):
El músculo más afectado en este tipo es el sóleo (Fig. 8) seguido del tibial posterior (Fig. 9).
En la pierna,
estos músculos siguen un trayecto descendente y medial en la pierna hacia el tobillo.
Cuando el pie está pronado estos músculos también funcionan asincrónicamente causando pequeñas microrroturas musculares,
o se encuentran comprimidos o traccionados e inflamados.
El dolor se localiza más distal y en la región medial de la pierna.
Puede ser desencadenado por la inversión del tobillo y en posición de puntillas.
El SETM ocurre tardíamente tras la temporada atlética o tras una actividad prolongada en individuos activos,
sin embargo puede ocurrir también durante el inicio del ejercicio tras un periodo de inactividad prolongado.
La presentación clínica típica de esta condición incluye dolor y tumefacción dolorosa a la palpación,
con inflamación.
El dolor asociado al SETM es recurrente y sordo sobre el tercio distal posteromedial de la pierna.
En su diagnóstico precoz los individuos pueden presentar dolor al inicio de la actividad física,
que puede progresar con el desarrollo de la actividad.
en fases tardía puede progresar y permanecer tras el cese de la actividad deportiva en descanso.
2.
FRACTURAS DE ESTRÉS.
La tibia es la localización más común de desarrollo de fracturas de estrés.
Las fracturas de estrés tibiales se producen más frecuentemente en corredores de larga distancia,
como paso final del continuo de lesión cortical de estrés superando el ratio de reparación-regeneración ósea.
Las fracturas de estrés de la tibia clásicamente se han considerado mayoritariamente de trayecto transversal u horizontal,
siendo una minoría de trazo longitudinal (1,16,17).
Sin embargo,
es bien conocido que las radiografías tienen una baja sensibilidad en la detección de fracturas de estrés,
y así la determinación de la incidencia relativa de la orientación de la fractura basada en pruebas radiológicas tiene una exactitud muy escasa.
Se han debatido la influencia relativa de fuerzas de compresión frente a las fuerzas torsionales en el desarrollo del SET.
Recientes trabajos apoyan estas últimas en el desarrollo del SETM y fracturas de estrés longitudinales (18,19).
Las fuerzas de compresión son probablemente las causantes de fracturas de estrés horizontales subcondrales que generalmente se ven en la tibia proximal (Fig. 10),
mientras que las fuerzas torsionales parecen ser más importantes en la diáfisis tibial y causantes de las fracturas longitudinales.
FRACTURA LONGITUDINAL:
Un subtipo especial de fracturas de estrés,
con sus características propias y al que debemos hacer mención expresa,
es la fractura longitudinal.
Las estimaciones de la orientación del trazo de fractura longitudinal probablemente la infraestiman respecto a la orientación horizontal.
En estudios de casos por RM recientes la proporción de fracturas longitudinales (Fig. 11) aparece claramente aumentada,
en algunas series incluso mayor que la proporción de fracturas horizontales.
Anteriormente,
las fracturas longitudinales estudiadas por estudios radiológicos podrían pasar desapercibidas dado que esta orientación es paralela a la del córtex tibial,
a que puede encontrarse oscurecida por la reacción perióstica o,
en el mejor de los casos,
ser tomadas por esta misma reacción perióstica.
Incluso cuando resulta visible puede pasar desapercibida al ser confundida con el trayecto de un orificio nutricio vascular.
Las fracturas coronales oblicuas pueden ser incluso peor visualizadas.
Sin embargo,
un trazo de fractura horizontal se extiende con mayor probabilidad al córtex de forma tangencial al haz de rayos,
y es más claramente visible.
El estudio por RM de las fracturas longitudinales de la diáfisis tibial incluye la distribución del edema óseo a lo largo del endostio y periostio en un córtex,
más frecuentemente posterior o anteromedial.
Las imágenes axiales son frecuentemente diagnósticas,
demostrando una lucencia lineal en múltiples imágenes secuenciales y,
a menudo,
la formación de callo de fractura.
Secuencias sagitales y coronales son útiles demostrando la extensión de la fractura y la localización del edema,
que indica la localización más frecuente de la fractura.
La línea de fractura es ocasionalmente visible en planos coronal o sagital,
dependiendo de la posición relativa al córtex afecto.
Como posible falsa imagen cabe recordar la presencia de orificios nutricios vasculares normales.
Los forámenes nutricios llevan un recorrido oblicuo por el córtex tibial y demuestran una forma redondeada u ovalada en imágenes axiales,
progresando desde la superficie interna hasta la externa.
La RM es también útil diferenciando las fracturas de estrés de las fracturas patológicas.
La señal anómala T1 bien definida,
el resalte cortical y la presencia de masa de partes blandas adyacente son indicativas de fractura patológica más que de fractura de estrés.
En pacientes sintomáticos con reacción de estrés y sin fractura pueden ser tratados conservadoramente con entrenamiento sin impacto,
mientras que la presencia de fractura puede requerir inmovilización con escayola durante 4 a 6 semanas.
La importancia de definir la orientación de la fractura y,
concretamente,
el trayecto longitudinal estriba en su peor evolución respecto al trayecto horizontal,
con periodo de recuperación más largo.
3.
SINDROME COMPARTIMENTAL CRÓNICO.
Otra entidad más severa es el síndrome compartimental crónico que se presenta como dolor muscular en el transcurso de una actividad deportiva que usualmente limita la actividad.
Se identifica como edema muscular asimétrico (afectando a un grupo muscular concreto) sin evidencia de lesión fibrilar ni hematoma,
que persiste en el tiempo (Fig. 7).
Suele ser debido a pérdida de la distensibilidad fascial que limita el aumento de volumen muscular en el transcurso de la actividad física y en muchas ocasiones es un diagnóstico de exclusión.
Los síndromes compartimentales agudos pueden aparecer a consecuencia de voluminosos hematomas,
ocasionando compromiso vascular seguido de necrosis muscular si no se libera el compartimento muscular,
requiriendo el drenaje del hematoma.
El síndrome compartimental crónico suele ser un diagnóstico de exclusión en atletas con dolor muscular que empieza cuando el deportista lleva un tiempo con el ejercicio y calma en reposo,
en ausencia de una lesión muscular definida.
Se debe a un compartimento aponeurótico perimuscular que ha perdido la distensibilidad y que compromete al músculo ocasionando dolor durante el ejercicio,
en el cual el músculo aumenta su volumen.
En ocasiones se puede identificar la presencia de fibrosis musculoaponeurótica secundaria a la rotura del epimisio.
Otras veces solo es posible demostrar alteración de señal muscular tras el ejercicio y que se mantiene en el tiempo.
Su tratamiento consiste en la liberación fascial.
4.
OTROS DIAGNÓSTICOS DIFERENCIALES:
A) SECUELAS TRAUMÁTICAS.
Entre las secuelas traumáticas debemos considerar la presencia de hematomas periósticos crónicos como hallazgos muy característicos localizados en cara anterior tibial (Fig. 12).
Otras complicaciones post-traumáticas no difieren significativamente de las que podemos encontrar en otras localizaciones anatómicas,
como hematomas subcutáneos organizados,
enfermedad de Morel-Lavallée (Fig. 13),
contusiones musculares (Fig. 14),
hematomas musculares agudos o crónicos (Fig. 15),
secuelas fibroticas o miositis o fascitis osificantes (Fig. 16).
B) PATOLOGÍA VASCULAR o NERVIOSA.
Otro amplio rango de lesiones a considerar serían las de origen vascular o nervioso,
fundamentalmente considerando los síndromes de atrapamiento.
En concreto en deportistas debemos tener en cuenta la presencia de fenómenos de compresión vascular que ocasiona cuadros de claudicación por la presencia de fascículos musculares o fibrosos accesorios o aberrantes (Fig. 17),
o por la propia hipertrofia muscular.
La patología por atrapamiento nervioso se demuestra por los cambios de señal muscular (Fig. 18) y la presencia de ocupación de espacio en las localizaciones típicas a lo largo de los trayectos de los hacer nerviosos (Fig. 19).
c) TUMORES Y OTRAS LESIONES BENIGNAS ÓSEAS O MUSCULARES.
No es propósito de esta presentación revisar la patología tumoral que puede asentar en la tibia o en estructuras musculares o partes blandas.
Únicamente recordar que debe plantearse el diagnóstico diferencial con múltiples patologías benignas o malignas,
tanto óseas como musculotendinosas.
Algunas de las que más frecuentemente afecta a la tibia son los fibromas no osificantes,
la displasia fibrosa,
e incluso lesiones isquémicas benignas como infartos óseos,
que puede manifestarse con dolor en esta localización.
Cualquier tumoración benigna o maligna de partes blandas (Fig. 20) puede también concurrir en un cuadro doloroso o incluso manifestarse como síndrome compartimental.
El estudio por imagen suele ser definitivo en estos diagnósticos.
REFERENCIAS:
1.
Murakami H.
De qué hablo cuando hablo de correr.
Tusquets Editores,
2010.
2.
Shearman CM,
Brandser EA,
et al.
Longitudinal tibial stress fractures: A report of eight cases and review of the literature.
JCAT 1988,
22(2):265-269.
3.
Clement D,
Taunton J,
Smart G.
The physician and Sport Medicine 1981,
9:47-58.
4.
Cox JS,
Lenz HW.
Women midshipment in sports.
American Journal of Sports Medicine 1984,
12(3):241-243.
5.
Craig DI.
Medial Tibial Stress Syndrome: Evidence-Based Prevention.
Journal of Athletic Training 2008,
43(3):316-318.
6.
Edwards PH,
Wright ML,
Hartman JF.
A practical aproach for the diferential diagnosis of chronic leg pain in the athlete.
American Journal of Sports Medicine 2005,
33(8):1241-1249.
7.
Epperly T,
Fields K.
Epidemiology of running injuries.
O’Connor F,
Wilder editores.
Textbook of running medicine.
New York,
NY.
McGraw-Hill; 1-11.
8.
Bennet JE,
Reinking MF et al.
Factors contributing to the development of medial tibial stress syndrome in high school runners.
Journal of Orthopedic and Sports Physical Therapies 2001,
31:504-510.
9.
Taunton JE,
McKenzie DC,
Clement DB.
The role of biomechanics in the epidemiology of injuries.
Sports Medicine 1988,
6:107-120
10.
Almeida S,
Trone D,
et al.
Gender differences in musculoskeletal injury rates: a function of symptom reporting? Medicine and Science in Sport and Exercise 1999,
31:1807-1812.
11.
Bergman AG,
Fredericson M,
et al.
Asymptomatic Tibial Stress Reactions: MRI detection an clinical follow-up in distance runners.
AJR 2004,
183(3):635-638
12.
Haycock CE,
Gillette JV.
Susceptibility of women athletes to injury: myths vs realit.
Journal of the American Medial Association 1976,
236(2):163-165.
13.
Yates B,
White S.
The incidence and risk factors in the development of medial tibial stress syndrome among naval recruits.
American Journal os Sports Medicine 2004,
32(3):772-780.
14.
Galbraith M,
Lavallee M.
Medial tibial stress syndrome: consevative treatment options.
Curr Rev Musculoskelet Med.
2009,
7;2(3):127-33.
15.
Brukner P.
Exercise-related lower leg pain: an overview.
Medicine and Science in Sports and Exercise 2000,
32(3):S1-S3
16.
Allen GJ.
Longitudinal Stress Fractures of the tibia: diagnosiswith CT.
Radiology 1988,
167:799-801.
17.
Jeske JM,
Lomasney LM,
et al.
Longitudinal tibial stress fracture.
Orthopedics 1996,
19(3):263-70
18.
Taylor D,
O’Reilly,
et al.
The fatigue strenght of compact bone in torsion.
J Biomechanics 2003,
36(8):1103-9
19.
Bouch RT,
Johnson CH.
Medial Tibial Stress Syndrome (tibial fasciitis).
A proposed pathomechanical model involving fascial traction.
Journal of American Podiatric Medical Association 2007,
97(1):31-36.