1. Introducción.
Objetivos
El tratamiento endovascular (EVAR) de los aneurismas de aorta abdominal (AAA) es una alternativa a la cirugía abierta aceptada en pacientes seleccionados (1).
Tras realizar un tratamiento endovascular (EVAR) de un aneurisma de aorta abdominal (AAA) se debe realizar un seguimiento del paciente para valorar varios parámetros como son permeabilidad,
movilización y distorsión de la prótesis,
controlar el diámetro del saco aneurismático residual,
detectar complicaciones infecciosas e identificar la presencia o no de endofugas,
que corresponden a una exclusión incompleta del aneurisma con presencia de flujo sanguíneo fuera la endoprótesis pero dentro del saco aneurismático o de las estructuras vasculares adyacentes que han sido tratadas con la endoprótesis.
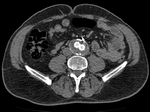
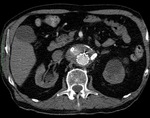
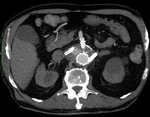
La disminución del diámetro del saco aneurismático residual,
conocida como remodelación,
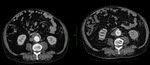
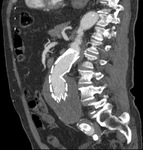
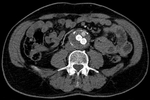
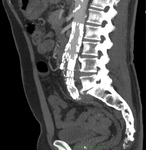
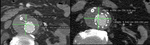
indica que el tratamiento ha sido efectivo; siendo indicador de éxito del EVAR (Fig. 1 y Fig. 2).
Por el contrario,
la presencia de una fuga o la endotensión suponen un fracaso en el tratamiento endovascular del AAA ya que implican que el aneurisma sigue presurizado y por tanto persiste el riesgo de ruptura del mismo. La presencia de endofugas es la complicación más frecuente tras EVAR,
habiéndose descrito una frecuencia del 10-45% (1,2) de los pacientes dependiendo de las distintas técnicas de imagen empleadas para el seguimiento (1).
Las fugas se clasifican en 5 tipos:
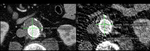
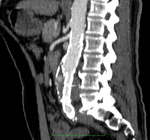
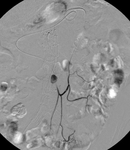
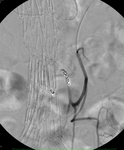
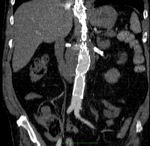
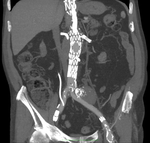
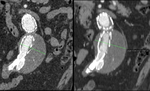
a) Tipo I: por fallo de sellado de la prótesis en el anclaje proximal o distal.
Este tipo de endofugas si se detectan en el momento de la implantación de la endoprótesis se deben tratar inmediatamente dado que no se van a solucionar espontáneamente y por tanto implican que el aneurisma sigue presurizado con el consiguiente riesgo de ruptura.
Este tipo de fugas se pueden tratar mediante ATP o prolongando la endoprótesis,
si las características anatómicas del aneurisma lo permiten (Fig. 3,
Fig. 4,
Fig. 5,
Fig. 6,
Fig. 7 y Fig. 8).
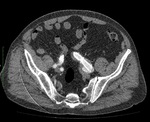
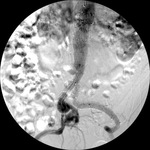
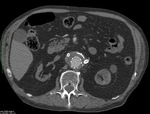
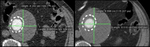
b) Tipo II: por existencia de circulación colateral,
normalmente proveniente de la arteria mesentérica inferior o bien de ramas lumbares,
que siguen presurizando el aneurisma.
Se pueden clasificar en hiper o hipodinámicas,
según aparezcan antes o después de 100 segundos (3).
Es el tipo de fuga más frecuente,
y tiende a autolimitarse en la mayoría de casos,
por lo que requiere control evolutivo y en el caso de que el diámetro del aneurisma siga aumentando precisaría de tratamiento (Fig. 9,
Fig. 10,
Fig. 11,
Fig. 12,
Fig. 13,
Fig. 14).
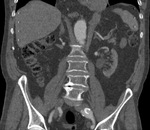
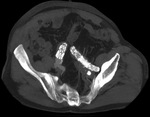
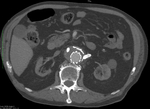
c) Tipo III: ocurren en el ensamblaje entre los distintos componentes de las endoprótesis modulares.
Son infrecuentes.
Cuando se detectan se deben tratar inmediatamente como las tipo I (Fig. 15,
Fig. 16,
Fig. 17,
Fig. 18,
Fig. 19,
Fig. 20 y Fig. 21).
d) Tipo IV: ocurren por porosidad o desgaste del material de la endoprótesis.
Son muy raras actualmente.
Su presencia implicaría la necesidad de implantar una nueva prótesis.
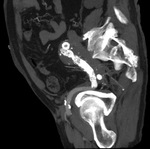
e) Tipo V o endotensión: son aquellas en las que no se visualiza presencia de contraste en el interior del saco aneurismático residual pero se observa un crecimiento progresivo de dicho saco en los sucesivos controles.
Muchas de estas fugas tipo V,
actualmente se sabe que corresponder a fugas tipo II hipodinámicas (3) (Fig. 22 y Fig. 23).
El angio-TC se considera como la técnica gold standard para el seguimiento de AAA tratados con EVAR (4).
Es la técnica que se ha empleado y se sigue empleando para el seguimiento de estos pacientes,
aunque algunos autores preconizan el empleo de otras técnicas como la RM,
la ecografía-Doppler y la ecografía-Doppler con potenciador que en algunos artículos han mostrado mayor precisión para la detección y caracterización de las endofugas (1).
El angio-TC no está exento de riesgos: empleo de radiaciones ionizantes; una TC abdominal supone aproximadamente a unos 10 mSv,
lo que equivale a 4,5 años de radiación natural; y en el seguimiento de estos pacientes por esta modalidad de imagen se calcula una dosis de aproximadamente 145-205 mSv a los 5 años,
lo que aumenta el riesgo de cáncer (4).
Además emplea contrastes que son nefrotóxicos y que algunos pacientes acaban desarrollando fenómenos de hipersensibilidad-alergia a los contrastes,
habiéndose descrito una frecuencia de 0,2 al 23% con el empleo de contrastes no iónicos (5-7).
Las reacciones adversas se pueden clasificar en reacciones leves,
moderadas y graves que requieren hospitalización.
También se pueden clasificar como precoces o tardías,
según se presenten en los primeros 30-60 minutos tras la inyección de contraste y en tardías,
si ocurre entre 30-60 minutos y 7 días tras la inyección de contraste (5,7).
Se pueden presentar en forma de calor,
nauseas y vómitos,
arritmia cardíaca,
hipertensión,
insuficiencia renal,
convulsiones,
urticaria,
coriza nasal,
hipotensión con taquicardia,
broncoespasmo,
edema laríngeo y manifestaciones más intensas como shock e insuficiencia respiratoria severa (5-9); incluso la muerte del paciente,
que se ha descrito para los contrastes iónicos de 1/20.000 y 1/100.000 y para los no iónicos de 1/200.000 y 1/2.000.000 (6); aunque algunos autores describen una mortalidad por contraste de 2-4 casos/1.000.000 independientemente del tipo de contraste (7,9).
Además el coste de un angio-TC es superior al de una EDP.
La angio-RM es otra alternativa para el seguimiento de los AAA tratados mediante EVAR pero es una técnica más cara que el angio-TC,
menos disponible y que precisa de un tiempo de exploración más prolongado que el angio-TC y mayor colaboración por parte del paciente para obtener una imagen diagnóstica de calidad,
siendo difícil de realizar en pacientes claustrofóbicos,
pacientes críticos intubados o con ventilación mecánica,
etc.
También se debe recordar la imposibilidad de realizar la RM en pacientes portadores de marcapasos,
prótesis metálicas de cadera,
clips,
tornillos quirúrgicos,
y en determinadas endoprótesis de aorta con esqueleto de acero.
Además los contrastes utilizados en RM no están exentos de riesgos,
habiéndose descrito la fibrosis sistémica nefrogénica en pacientes con insuficiencia renal a los que se les administra contraste,
especialmente determinadas sales de gadolinio.
Como alternativa al angio-TC y la angio-RM,
disponemos de la ecografía.
La ecografía en modo B puede valorar el diámetro del saco aneurismático residual,
y en modo Doppler color y pulsado puede detectar flujo sanguíneo en el interior del saco aneurismático pero por sí solo carece de la suficiente precisión diagnóstica para la detección de las endofugas,
especialmente las de bajo flujo (4).
Por ello se emplea la ecografía con potenciador ecográfico o contraste ecográfico (EDP) que presentaba varias ventajas frente a las otras técnicas.
Frente al TC y RM es una técnica ampliamente disponible,
que no emplea radiaciones ionizantes y es más económica que estas dos técnicas.
Frente a la ecografía sin potenciador,
se ha demostrado mayor sensibilidad para la detección de endofugas tras EVAR (4).
El potenciador ecográfico o contraste ecográfico es muy seguro,
con una incidencia de efectos adversos muy baja.
Las reacciones de hipersensibilidad son mucho menos frecuentes que con los contrastes utilizados en tomografía computarizada (TC) o en resonancia magnética (RM).
En una revisión de 23.188 estudios procedentes de 28 hospitales italianos,
el índice de reacciones adversas graves y leves fue del 0,0086 y 0,125%,
respectivamente,
y no hubo ninguna muerte.
Otra ventaja es la ausencia de nefrotoxicidad y de tirotoxicidad.
Se han descrito 3 muertes con el uso de SonovueÒ,
todas las muertes ocurrieron en estudios de ecocardiografía en pacientes con cardiopatía conocida severa.
Los efectos colaterales suelen ser leves (cefalea,
náuseas,
vómitos,
mareos,
alteración del sentido gustativo,
sensación de calor,
parestesias,
eritema cutáneo,
escozor) y autolimitados (9-12).
Las contraindicaciones del potenciador ecográfico son: mujeres embarazadas,
lactancia,
pacientes en edad pediátrica,
24 horas antes de la realización de una litotricia extracorpórea porque aumenta el riesgo de sangrado renal,
pulmonar e intestinal; también está contraindicado en el síndrome coronario agudo reciente,
la miocardiopatía isquémica inestable,
la insuficiencia cardíaca aguda,
los trastornos del ritmo cardíaco,
las derivaciones cardíacas derecha-izquierda,
la hipertensión pulmonar avanzada,
la hipertensión arterial no controlada y el síndrome del distrés respiratorio del adulto.
LevovistÒ está contraindicado en la galactosemia por su contenido en galactosa.
No se recomienda en la ecografía ocular ni en el estudio cerebral por riesgo de rotura microvascular (11).
Se ha descrito que la EDP es más específica que el angio-TC para detectar fugas de bajo flujo (hipodinámicas),
pudiendo considerarla como modalidad primera de imagen en el seguimiento de los pacientes tras EVAR,
ya que permite una mejor clasificación de las endofugas porque aporta información hemodinámica visualizando la dirección del flujo (4).
Como inconvenientes presenta que es una exploración operador dependiente,
limitada por el hábito del paciente,
por la interposición de gas (3,4,8),
existencia de ascitis (4),
factores de la endoprótesis que limitan la exploración como son la reflexión del ultrasonido y el flujo lento (4); además requiere una curva de aprendizaje,
los contrastes ecográficos no están disponibles en todos los hospitales (3,4,8),
no aporta información del anclaje-migración de la endoprótesis ni de la integridad ni de la existencia de plicaturas-acodaduras de la endoprótesis; tampoco informa de los cambios en la morfología del aneurisma (3,4,8) ni de la permeabilidad de los vasos viscerales (3).
Por ello se propone completar la EDP con Rx simple de abdomen en 2 a 4 proyecciones,
que equivale a aproximadamente 2-4 mSv,
que es bastante inferior al angio-TC y por tanto menor riesgo de cáncer (4).
1.1. Objetivo
El objetivo de este trabajo es comparar los resultados de la ecografía-Doppler con potenciador (EDP) frente al angio-TC en el seguimiento de pacientes con AAA tratados con EVAR,
comparar nuestros resultados con la bibliografía publicada y poder validar la EDP en nuestro hospital para el seguimiento de los AAA tratados mediante EVAR.