Técnica ecográfica y hallazgos ecográficos normales.
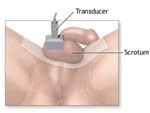
Como en otros órganos superficiales debe usarse una sonda de alta frecuencia (7.5-15 Mhz) con transductor lineal.
En caso de importante edema escrotal pueden requerirse sondas de frecuencia más baja.
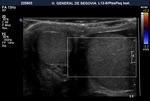
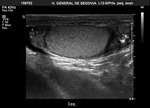
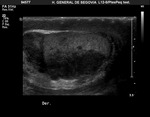
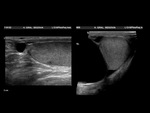
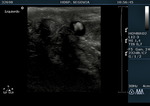
El paciente es examinado en decúbito supino.
Se eleva el escroto con una toalla sobre los muslos o con la mano del examinador y el pene es inmovilizado por el paciente sobre su abdomen (Fig. 3).
Ambos testículos deben ser explorados de forma transversal y sagital,
comparando cada testículo con el contralateral en cuanto a su forma,
tamaño,
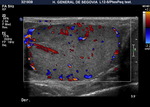
ecogenicidad y vascularización (con doppler).
Antes del examen rutinario deben explorarse las posibles lesiones palpadas por el paciente.
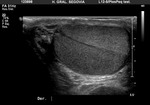
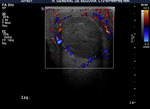
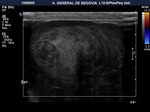
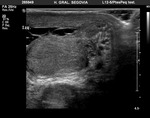
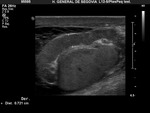
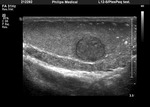
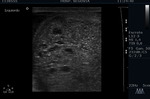
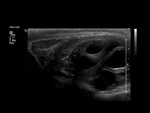
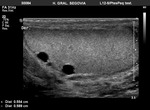
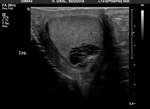
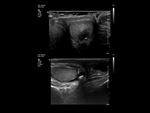
Ambos testículos deben mostrar una ecoestructura homogénea granular similar al tiroides.
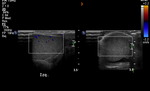
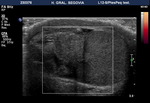
Los septos testiculares se visualizan como líneas hipoecogénicas y el mediastino como una línea hiperecogénica (Fig. 4 y Fig. 5).
La túnica vaginalis aparece como una línea ecogénica alrededor del testículo.
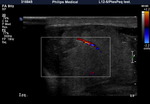
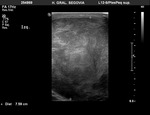
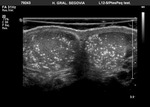
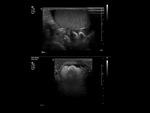
El epidídimo se muestra como una estructura isoecogénica con el testículo que recorre su borde posterior,
distinguiéndose cabeza,
cuerpo y cola.
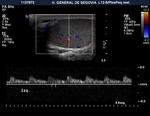
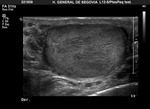
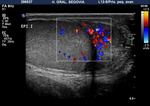
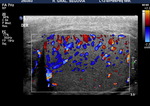
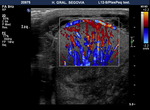
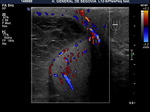
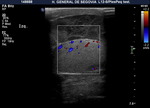
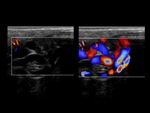
El examen doppler de las arterias muestra un patrón de baja resistencia en arterias capsulares e intratesticulares y de baja o alta resistencia en la circulación extratesticular (Fig. 6).
Torsión.
Más frecuente en adolescentes.
Es una verdadera urgencia quirúrgica dado que su reparación en las primeras 6 horas tiene unas posibilidades de resolución sin secuelas de entre el 80-100% que desciende hasta un 20% después de 12 horas.
Cuando el cordón gira 120-320º hay todavía presencia de flujo arterial,
con giros superiores a 540º se produce la oclusión arterial completa.
Se distinguen 2 tipos: extravaginal e intravaginal.
La torsión intravaginal,
más frecuente en adolescentes,
se produce cuando la túnica vaginalis envuelve completamente el testículo y el epidídimo presentando una insercción demasiado alta y permitiendo que el testículo pueda girar libremente en el hemiescroto (en badajo de campana).
La torsión extravaginal es más rara y suele aparecer en neonatos.
Se produce por una escasa o falta de inserción del testículo a la pared del escroto permitiendo girar al testículo,
epidídimo y vaginalis juntos.
En ambos casos las venas se obstruyen antes que las arterias ocasionando edema testicular.
En las primeras 6 horas (fase aguda) el testículo afecto muestra un aumento de tamaño y cambios en la posición de su eje mayor (Fig. 7).
La ecogenicidad puede ser normal y el escroto muestra engrosamiento con hidrocele ipsilateral (Fig. 8).
El infarto y la hemorragia suceden en las 24 horas tras el comienzo de la torsión mostrando el testículo una ecogenicidad heterogénea con áreas cada vez más hipoecogénicas que traducirían su inviabilidad (Fig. 9).
También se producen cambios en el epidídimo que pueden simular epididimitis con aumento de tamaño y heterogeneidad.
Otros hallazgos serían el hidrocele y engrosamiento de las cubiertas.
En la fase subaguda (1-10 días),
el aumento de tamaño del testículo y la hipogenicidad se hace más marcada.
Los hallazgos en escala de grises no son típicos y la exploración doppler es obligada.
El testículo afecto muestra un flujo marcadamente disminuido o ausente con respecto al contralateral.
Es muy imporante utilizar filtros de pared con bajas frecuencias de repetición debido a las bajas velocidades del flujo vascular testicular.
El diagnóstico es difícil en casos de torsión intermitente ya que en la fase de destorsión el flujo puede ser normal o incluso aumentado.
Sin embargo puede observarse un área de infarto como secuela (Fig. 10 y Fig. 11).
En caso de torsión crónica no hay flujo en el testículo pero los tejidos paratesticulares pueden mostrar un fujo aumentado (Fig. 12).
Trauma.
Después de la torsión y la inflamación es la tercera causa de dolor testicular agudo.
Las consecuencias del traumatismo pueden ser hematoma,
fractura o rotura.
Los mecanismos de producción más frecuentes son accidentes de tráfico y lesiones deportivas o caídas a horcajadas.
Con frecuencia asocian fracturas pélvicas.
La exploración está dificultada por la inflamación y el dolor.
Pueden encontrarse cuerpos extraños intra o extratesticulares.
Se puede observar un contorno irregular del testículo,
hematomas,
alteraciones en la ecogenicidad por hemorragia o infarto,
engrosamiento del testículo o pared escrotal y rotura de la albugínea.
En caso de estallido testicular puede no reconocerse la arquitectura anatómica testicular (Fig. 13).
El doppler permite diferenciar los fragmentos testiculares de un hematoma complejo e indicar tejido potencialmente recuperable.
En ocasiones su diferenciación es complicada (Fig. 14,
Fig. 15 y Fig. 16).
El hematoma agudo es ecogénico.
En fase subaguda se presenta como una colección de fluido hipoecogénico con formación de septos.
Si el testículo aparece difusamente hiper o hipoecogénico debe sospecharse rotura testicular.
Las roturas deben repararse en las primeras 72 horas para obtener un resultado satisfactorio por lo que interesa un diagnóstico precoz.
Infección ("testiculitis").
La epididimo-orquitis es la causa más frecuente de dolor escrotal agudo en adultos.
Su causa suele encontrarse en el tracto urinario inferior y de forma más rara ser de origen traumático o por diseminación hematógena.
La infección suele comenzar en la cabeza o cola del epidídimo y extenderse desde allí a todo el epidídimo y al testículo,
de forma difusa o focal.
La exploración puede estar limitada por el intenso dolor.
El epidídimo se presenta habitualmente hipoecoico o con una ecoestructura heterogénea debido al edema y a zonas de hemorragia.
En el estudio con doppler el flujo está aumentado en ambos,
epidídimo y testículo,
con respecto al lado contralateral.
Esta hiperemia presenta un patrón de flujo elevado de baja resistencia con flujo diastólico elevado (Fig. 17,
Fig. 18 y Fig. 19).
Puede observarse un testículo aumentado de tamaño e hiperecogénico de forma inicial.
Posteriormente puede tener áreas hipoecogénicas por el edema,
y desarrollar infartos venosos y hemorragias,
hidrocele reactivo o piocele y en ocasiones progresar hasta el absceso ( Fig. 20, Fig. 21 y Fig. 22).
La epidídimo-orquitis crónica se presenta como un testículo agrandado o encogido,
con calcificaciones o colecciones multiseptadas ( Fig. 23 y Fig. 24).
La fibrosis puede producir una apariencia estriada resaltando los septos.
Este hallazgo es similar al observado tras la isquemia de diferentes causas (torsión,
atrofia y esclerosis de túbulos seminíferos en ancianos,
...).
En casos de infarto testicular el testículo puede aparecer encogido y heterogéneo o hipoecoico y el epidídimo permanecer edematoso.
Tumores.
La sensibilidad de la ecografía para la detección de tumores y su diferenciación como intra o extratesticulares alcanza casi el 100%.
La mayor parte de las masas intratesticulares son malignas y las extratesticulares benignas.
Pueden presentarse como un aumento progresivo del tamaño testicular asintomático o con dolor en caso de infección o hemorragia motivando entonces la consulta del paciente de forma urgente.
Hasta un 10-15% de los tumores se descubren de forma casual al hacer una ecografía por dolor testicular de otra causa.
La mayor parte de las neoplasias testiculares tienen su origen en células germinales y son altamente malignas.
Se clasifican en seminomatosas (seminomas) y no seminomatosas.
Los seminomas son los tumores testiculares más frecuentes,
afectando a paciente jóvenes (30-40 años).
La criptorquidia es un factor de riesgo.
Suelen presentarse como masas homogéneas hipoecoicas con forma oval,
con tamaños desde un pequeño nódulo hasta ocupar todo el testículo (Fig. 25).
También pueden presentar una apariencia más heterogénea con calcificaciones,
microlitiasis,
necrosis o flujos aumentados en el estudio con doppler (Fig. 26 y Fig. 27).
Los de mayor tamaño pueden ser más heterogéneos.
Presentan frecuente extensión infática con metástasis a nódulos retroperitoneales o hematógena a pulmones y cerebro.
Dentro de los tumores no seminomatosos se encuentran los carcinomas de células embrionarias con un comportamiento más agresivo que los seminomas y con frecuente invasión de la albugínea,
distorsión testicular y metástasis viscerales.
Son más heterogéneos,
con márgenes mal definidos y frecuentes áreas quísticas de necrosis,
hemorragia,
calcificación o fibrosis (Fig. 28).
Más raros son los teratomas (Fig. 29),
coriocarcinomas y tumores derivados de los cordones sexuales y estromales (tumores del estroma gonadal). Linfomas y leucemias suponen las neoplasias que con mayor frecuencia producen metástasis en el testículo.
Patologías no agudas.
Durante la exploración ecográfica podemos encontrar diferentes entidades que pueden no requerir un tratamiento urgente.
Entre ellas destacarían por su frecuencia:
- Varicocele: dilatación de las venas del plexo pampiniforme mayor de 1.5-2 mm.
Su visualización mejora al hacerse más prominentes tras maniobras de Valsalva o en bipedestación mantenida ( Fig. 30).
- Hidrocele,
hematocele y piocele: colecciones de líquido seroso,
sangre o pus respectivamente entre las dos hojas de la túnica vaginalis superiores a los pocos mililitros normales.
- Quistes de epidídimo o espermatoceles (más frecuentes en la cabeza) con contenido anecoico o con debris por espermatozoides,
linfocitos,
grasa,
...
(Fig. 31,
Fig. 32 y Fig. 33).
- Calcificaciones y microlitiasis,
en el testículo o en tejidos adyacentes (Fig. 34,
Fig. 35 y Fig. 36).
- Hernias escrotales: pueden observarse asas intestinales o mesenterio que desde el canal inguinal se introducen en el escroto (Fig. 37).