Se realizĂ³ un estudio retrospectivo en pacientes con diagnĂ³stico histolĂ³gico de adenocarcinoma gĂ¡strico obtenido mediante biopsia endoscĂ³pica,
comparando los resultados de la TCMD con nuestro Gold EstĂ¡ndar, que fue la EcografĂa EndoscĂ³pica (EE).
Se valorĂ³ en un principio comparar Ă¡mbas tĂ©cnicas (TCMD y EE) a doble ciego usando como Gold EstĂ¡ndar la anatomĂa de la pieza quirĂºrgica,
no obstante este objetivo se desechĂ³ debido a que los cĂ¡nceres localmente avanzados (T3 y T4) por lo general no tienen indicaciĂ³n de cirugĂa de entrada,
lo que impedĂa comparar los hallazgos con la anatomĂa patolĂ³gica de la pieza quirĂºrgica.
Tampoco pudimos usar la laparotomĂa exploradora como Gold EstĂ¡ndar ya que no se realiza de forma habitual en nuestro centro.
Ante la hipĂ³tesis de que la TCMD puede ser una tĂ©cnica vĂ¡lida para la estadificaciĂ³n local y ganglionar del adenocarcinoma gĂ¡strico se estableciĂ³ un protocolo de TCMD adecuado para el posterior anĂ¡lisis retrospectivo de los resultados.
Los criterios de inclusiĂ³n en el estudio fueron: (1)
- La consecuciĂ³n de una buena distensiĂ³n gĂ¡strica.
-
DiagnĂ³stico previo de adenocarcinoma gĂ¡strico mediante biopsia.
-
Existencia de al menos 10 dĂas entre la biopsia y las pruebas de imagen para evitar que Ă©sta altere los resultados.
-
Que se hayan realizado ambas tĂ©cnicas (EE y TCMD) con menos de 20 dĂas de separaciĂ³n entre ambas.
Del estudio se excluyeron pacientes con tratamiento quimio o radioterĂ¡pico neadyuvante.
Protocolo de TC (Fig 1)
El protocolo de TC comenzĂ³ con la realizaciĂ³n de ayuno mĂnimo de 6-8 horas.
Se administrĂ³,
aproximadamente 3 horas antes de la exploraciĂ³n,
310 ml de una diluciĂ³n de contraste oral positivo hidrosoluble y agua (amidotrizoato sĂ³dico y meglumida: GastrografĂn, con una diluciĂ³n de 10 ml de contraste en 300 ml de agua) Inmediatamente antes de la exploraciĂ³n,
ya con el paciente situado en la mesa del scanner y un acceso venoso periférico (preferentemente antecubital),
se dieron entre 250-500 ml de agua para distender el estĂ³mago (dependiendo de la tolerancia del paciente) y un sobre de granulado de bicarbonato (3,5 g).
No se administrĂ³ ningĂºn fĂ¡rmaco vagotĂ³nico (1).
En la mayorĂa de la literatura consultada,
el uso de contraste oral positivo no se usa habitualmente.
Dicho contraste no parece mejorar la detecciĂ³n del tumor e incluso puede que enmascare el realce parietal tras contraste intravenoso.
Los contrastes orales habitualmente usados con el propĂ³sito de la estadificaciĂ³n T del cĂ¡ncer gĂ¡strico son: un contraste oral neutro (Agua) y un contraste oral negativo (Gas) En los estudios comparativos que existen entre ambos medios de contrate,
los resultados con agua y gas son similares en cuanto a la correcta estadificaciĂ³n T; mostrĂ¡ndose el gas superior en la planificaciĂ³n prequirĂºrgica ya que permite realizar mejores reconstrucciones volumĂ©tricas y endoscopia virtual (6)
En nuestro protocolo hemos incluido un contraste oral neutro (Agua),
uno negativo (Gas) y otro positivo (Gastrografindiluido) Hemos decidido mantener este Ăºltimo por su utilidad para la mejor discriminaciĂ³n de adenopatĂas (que es otro de los objetivos de este trabajo) Para evitar el enmascaramiento que puede producir el GastrografĂn sobre las pequeñas lesiones de la mucosa gĂ¡strica lo hemos dado con suficiente antelaciĂ³n (3 horas antes de la realizaciĂ³n del TC),
para que en el momento de la exploraciĂ³n este contraste oral positivo no se encuentre en el estĂ³mago sino en duodeno o en asas intestinales mĂ¡s distales.
(Fig 2)
La exploraciĂ³n se realizĂ³ con el paciente en decĂºbito supino y en apnea respiratoria. Se efectuĂ³ una adquisiciĂ³n sin y con contraste intravenoso (CIV) yodado (Ultravist –Bayer-, 120 ml,
a una concentraciĂ³n de 300 mg l/ml y un flujo de inyecciĂ³n de 3 ml/seg) La adquisiciĂ³n consistiĂ³ en TC abdominopĂ©lvica sin CIV,
TC abdominal (hasta crestas iliacas) con CIV en fase arterial tardĂa (aproximadamente 30-35 seg desde el comienzo de la inyecciĂ³n del contraste) y fase venosa portal (70 seg); mĂ¡s una TC abdominopĂ©lvica con CIV en fase tardĂa excretora (1).
Los tomĂ³gramos utilizados fueron helicoidales multidetector de 16 y 64 detectores (General Electric Medical System,
Milwaukee,
WI) El de 64 detectores (Lightspeed VCT) con una colimaciĂ³n de 64 x 0.625 y el de 16 detectores (Brightspeed) con colimaciĂ³n de 16 x 0.625.
Las imĂ¡genes de TC fueron interpretadas por dos radiĂ³logos con experiencia en abdomen,
de forma conjunta.
La lectura se realizĂ³ con imĂ¡genes multiplanares (MPR) e imĂ¡genes 3D Volume Rendering.
La EE se llevĂ³ a cabo por un especialista en aparato digestivo,
con ayuno mĂnimo de 6-8 horas.
Antes de iniciar la exploraciĂ³n se realizĂ³ una sedaciĂ³n consciente del paciente y posteriormente se rellenĂ³ la cavidad gĂ¡strica con agua.
AnĂ¡lisis de las imĂ¡genes TC
Los criterios radiolĂ³gicos de estadificaciĂ³n mediante TC fueron con el sistema TNM: (3,
4,
5,
9,
10)
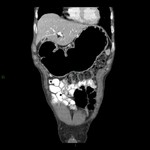
- T1. AfectaciĂ³n de mucosa y submucosa: (Fig 3)
-
- Engrosamiento focal con o sin realce de la superficie interna con preservaciĂ³n de la externa
- Importante realce focal en la pared gĂ¡strica sin engrosamiento
- Sin realce patolĂ³gico ni engrosamiento mural (A veces no hay hallazgos en la TC)
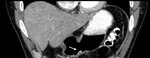
- T2. InvasiĂ³n de la capa muscular: (Fig 4)
- Toda la pared gĂ¡strica,
en donde se encuentre la lesiĂ³n,
estarĂ¡ totalmente realzada acompañada de engrosamiento de la misma,
pero con un borde externo nĂtido con la grasa regional.
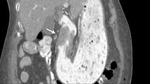
- T3. InvasiĂ³n de la capa serosa: (Fig 5)
- Similar al estadio 2,
pero con invasiĂ³n de la grasa circundante consistente en la apariciĂ³n de irregularidades lineales en la misma.
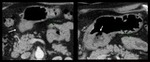
- T4.
InvasiĂ³n de Ă³rganos vecinos: (Fig 6)
En cuanto a la estadificaciĂ³n ganglionar,
para determinar cuĂ¡ndo un ganglio es patolĂ³gico usamos los siguientes criterios: (3,
4,
5,
9,
11,
12)
- Tamaño: mĂ¡s de 8-10 mm de diĂ¡metro transverso.
- MorfologĂa redondeada.
- Necrosis central.
- Realce contrastado marcado o heterogéneo.
La presencia de todos estos criterios tiene una fuerte correlaciĂ³n con la existencia de metĂ¡stasis ganglionares.
En cuanto al tamaño,
usamos 8 mm de diĂ¡metro transverso para perigĂ¡stricas y 10 mm para el resto.
El sistema de clasificaciĂ³n usado para la estadificaciĂ³n ganglionar fue el de la AJCC (American Joint Committee on Cancer) para la afectaciĂ³n ganglionar en el cĂ¡ncer gĂ¡strico.
Se divide en 16 estaciones ganglionares: (9)

Fig. 9: LocalizaciĂ³n de las estaciones ganglionares.
References: Lim JS, Yun MJ, Kim M, Hyung WJ, Park M, Choi J, et al. CT and PET in stomach cancer: preoperative staging and monitoring of response to therapy. RadioGraphics 2006; 26: 143-156.
- Paracardial derecho
- Paracardial izquierdo
- A lo largo de la curvatura menor
- A lo largo de la curvatura mayor
- SuprapilĂ³rica
- InfrapilĂ³rica
- A lo largo de la arteria gĂ¡strica izquierda
- A lo largo de la arteria hepĂ¡tica comĂºn
- Alrededor del tronco celĂaco
- En el hilio esplénico
- A lo largo de la regiĂ³n proximal de la arteria esplĂ©nica
- En el ligamento hepatoduonenal:
- A lo largo de la arteria hepĂ¡tica
- A lo largo del conducto biliar
- DetrĂ¡s de la vena porta
- En la superficie posterior de la cabeza pancreĂ¡tica
- A lo largo de los vasos mesentéricos superiores
- A lo largo de los vasos mesocĂ³licos
- Alrededor de la aorta abdominal
La presencia de 1-6 ganglios patolĂ³gicos supone un N1,
de 7-15 un N2 y mĂ¡s de 15 ganglios afectados N3 (Hay que tener en cuenta que las adenopatĂas de las estaciones 12 a 16 se consideran en esta clasificaciĂ³n metĂ¡stasis a distancia y por tanto M1) (Fig 7)
AnĂ¡lisis de las imĂ¡ges EE
El sistema de estadificaciĂ³n serĂ¡ tambiĂ©n el TNM,
con similares criterios.
- T1: afectaciĂ³n exclusiva de mucosa y submucosa
- T2: el engrosamiento afecta a la capa muscular
- T3: el tumor va mĂ¡s allĂ¡ de la muscular y afecta a la serosa existiendo irregularidad de los bordes externos del tumor.
(Figura 8)
- T4: afectaciĂ³n de Ă³rganos vecinos.
Se considerarĂ¡ como ganglio patolĂ³gico aquel que tenga al menos dos signos ecogrĂ¡ficos de malignidad: morfologĂa redondeada y homogĂ©nea,
bordes bien definidos y tamaño superior a 1 cm de eje corto o transverso.
(Fig 8)