Las lesiones accidentales/traumáticas constituyen la principal causa de mortalidad en niños mayores de 1 año.
Entre un 25 y 69% (según los estudios) de los niños que acuden al servicio de urgencias tras sufrir un traumatismo abdominal cerrado,
presentan una lesión intraabdominal.
Hemos revisado los pacientes pediátricos ingresados en nuestro hospital por un traumatismo abdominal cerrado,
desde el año 2002.
Hemos encontrado un total de 46 pacientes,
30 de ellos varones y 16 mujeres,
con edades comprendidas entre los 4 y los 14 años.
Los órganos sólidos más comúnmente afectados son el hígado y el bazo; le siguen en orden decreciente de frecuencia los riñones,
glándulas suprarrenales y páncreas.
En nuestra serie,
14 de los 46 pacientes no mostraron ninguna lesión de víscera hueca ni sólida,
9 pacientes sufrieron un traumatismo hepático aislado,
otros 9 pacientes un traumatismo esplénico aislado,
4 un traumatismo renal,
4 varios órganos a la vez,
4 sufrieron una perforación de intestino delgado,
1 un hematoma duodenal y 1 una lesión pancreática.
Los niños difieren de los adultos en los mecanismos traumáticos,
en la respuesta fisiológica,
en las lesiones resultantes y en el manejo y tratamiento de dichas lesiones.
Los factores predisponentes que hacen al niño más vulnerable a las lesiones abdominales son las siguientes:
- Inmadurez del sistema musculoesquelético,
que no protege adecuadamente los órganos abdominales.
- Los órganos intraabdominales son relativamente mayores en el niño en relación al tamaño del su cuerpo.
- Dado su menor tamaño,
soportan una mayor fuerza por área de superficie.
- Tienen una pared abdominal menos musculada y una menor cuantía de tejido graso y conectivo intraabdominal,
estando los órganos menos amortiguados.
Las lesiones intraabdominales en los niños pueden ser de difícil detección en la exploración física,
especialmente en niños inconscientes.
Los pacientes pediátricos son capaces de mantener una presión sanguínea normal incluso en el contexto de una hemorragia interna importante,
enmascarando así lesiones que amenazan la vida del paciente.
Los mecanismos traumáticos más frecuentes son los siguientes:
- Accidente de automóvil,
tanto atropellos de peatones como pasajeros dentro de un vehículo.
Un frenazo tiene mayor riesgo de lesión en un niño que en un adulto dado que su centro de gravedad es más elevado y las crestas iliacas no le protegen tanto.
La presencia del “signo del cinturón de seguridad” (equimosis) se asocia con una mayor prevalencia de lesión intraabdominal,
sobre todo lesión intestinal,
vesical y espinal.
- Accidentes de bicicleta,
sobre todo el impacto directo con el manillar de la bicicleta.
- Otros: caídas,
lesiones relacionadas con el deporte.
- Abuso.
En nuestra serie de pacientes,
los accidentes de bicicleta constituyeron el mecanismo traumático más frecuente (17 de los 46 pacientes,
10 de los cuales sufrieron un impacto directo con el manillar),
seguidos de los accidentes de tráfico (6 casos).
Hoy en día,
las técnicas de imagen,
especialmente la tomografía computarizada multidetector (TCMD),
han reemplazado a la laparotomía exploratoria en la evaluación diagnóstica del paciente pediátrico que ha sufrido un traumatismo abdominal cerrado.
Se recomienda realizar inicialmente ecografía en todos los casos de traumatismos menores y en la mayoría de los casos de traumatismo craneal sin evidencia clínica o radiológica de traumatismo abdominal (en caso de realizar primero Rx simple).
En pacientes inestables se recomienda realizar inicialmente una ecografía; en los pacientes estables en los que la ecografía muestre líquido libre o lesión parenquimatosa,
o bien se sospeche una lesión vertebral o pélvica,
o una lesión pancreática o de víscera hueca,
realizar TC.
La indicación más común para la realización de una técnica de imagen en el contexto de un traumatismo abdominal cerrado en los niños es la macrohematuria,
el dolor abdominal y la presencia de equimosis (equimosis por el cinturón de seguridad),
variables clínicas que se han asociado con un mayor riesgo de lesión abdominal.
A todos los pacientes de nuestra serie,
salvo a uno,
se les realizó ecografía como primera técnica de imagen diagnóstica; al paciente que queda se le realizó de entrada una TCMD (accidente de tráfico).
De los primeros 45 pacientes,
15 de ellos fueron sometidos a una TC abdominopélvica o toracoabdominopélvica.
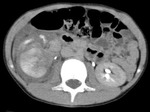
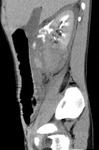
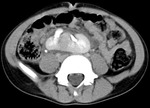
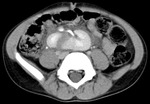
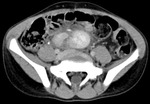
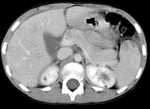
Tomografía computarizada (TC): (Fig.
23,24,25)
La TC es considerada por muchos como la técnica de imagen de elección en niños estables hemodinámicamente tras sufrir un traumatismo abdominal cerrado.
Ayuda a graduar la severidad de las lesiones de los órganos sólidos,
abdominales y pélvicos.
- Ventajas/objetivos de la TC:
- Detección y cuantificación de lesión de vísceras sólidas y de víscera hueca.
- Identifica y cuantifica el líquido y sangre intra y extraperitoneal y una hemorragia activa,
así como la presencia de aire extraluminal.
- Ayuda a priorizar el manejo óptimo diagnosticando el sitio de hemorragia o lesión que más peligra la vida del paciente.
- Demuestra lesiones óseas en costillas,
columna y pelvis.
- Los actuales TCMD son rápidos y permiten reformatear los datos axiales obteniendo múltiples planos.
La dosis de radiación debe ser la mínima necesaria para obtener un estudio de calidad diagnóstico.
- Técnica multifásica en TCMD:
- Fase venosa portal de abdomen y pelvis,
en TCMD de 64 detectores,
a los 50-70 segundos tras el comienzo de la administración de contraste intravenoso.
En TCMD de 16 detectores,
retardo de 75-80 segundos.
- Fase retardada,
a los 5-10 minutos tras la administración de contraste.
Indicaciones (varían entre las diferentes instituciones):
- Lesiones sospechosas o confirmadas en la fase venosa portal.
- Mayor sensibilidad en la detección de lesiones del tracto urinario.
- Mejor caracterización de las lesiones de órganos sólidos que afectan a la vascularización.
- Útil en la detección de hemorragia activa.
Ésta se identifica en la TC como un área de alta atenuación focal o difusa (> 90 U.H.).
- Fase arterial a los 25-30 segundos tras la inyección (opcional).
En pacientes seleccionados:
- Mecanismo lesional severo.
- Fractura desplazada del anillo pélvico en Rx pélvica portátil
- Facilita la detección de lesiones de vasos grandes.
- Demuestra lesiones vasculares de órganos sólidos no aparentes en las fases venosa portal y retardada.
- En la pelvis,
ayuda a caracterizar los focos de extravasación activa de origen arterial.
- Cistografía mediante TC,
administrando 300-400 ml de contraste soluble diluido en agua (40 ml de contraste y 360 ml de suero salino normal) mediante goteo,
a través de sonda de Foley.
Indicación: sospecha de lesión vesical.
- No se recomienda la administración de contraste oral,
por el riesgo de aspiración cuando el nivel de consciencia es bajo y por la posible necesidad de una laparotomía inmediata.
Es infrecuente que los hallazgos de TC influyan en la decisión de una intervención quirúrgica en estos pacientes,
pero sí son muy útiles en la orientación del manejo clínico del paciente y en el seguimiento apropiado.
Un examen normal evita una monitorización invasiva y suele predecir una evolución favorable,
sin deterioro clínico.
Las lesiones detectadas en la TC determinan el grado apropiado de monitorización en el hospital,
el tiempo de hospitalización,
la restricción de la actividad tras el alta.
La realización de cirugía/laparotomía se basa principalmente en los signos clínicos de inestabilidad hemodinámica.
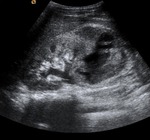
Ecografía
- En pacientes inestables hemodinámicamente que requieren una imagen rápida,
se realiza una ecografía a pie de cama.
Tiene un bajo coste,
amplia disponibilidad,
portabilidad,
carácter no invasivo.
- Es una buena técnica de screening para detectar la presencia de líquido libre,
siendo menos sensible para detectar lesiones de órganos sólidos.
- FAST (focused abdominal sonography for trauma):
- Espacios que valora: pericárdico,
fosa hepatorrenal,
espacio subfrénico izquierdo,
gotieras paracólicas derecha e izquierda y saco de Douglas.
- Evalúa el líquido libre intraperitoneal.
El hallazgo único de líquido libre no es un indicador seguro de lesión intraabdominal traumática; existen lesiones intraabdominales que no asocian la presencia de líquido libre.
Las niñas pueden tener una mínima cuantía de líquido libre fisiológico.
La presencia de hemoperitoneo en niños estables hemodinámicamente tiene un impacto limitado en el manejo del paciente.
- La sensibilidad es muy variable,
entre un 33 y 92.5%.
- Ecografía abdominal completa:
- Evalúa los órganos sólidos y la presencia de líquido libre.
- Sensibilidad entre el 65 y 71%.
- Limitaciones: depende del conocimiento y experiencia del radiólogo,
y no es útil en la detección de lesiones óseas,
de víscera hueca y pancreáticas.
Los hematomas subcapsulares pueden pasar inadvertidos.
En la actualidad,
más del 90% de pacientes que han sufrido un traumatismo abdominal cerrado se tratan de manera conservadora,
incluso en el caso de lesiones severas que afectan a vísceras sólidas.
Indicaciones absolutas de cirugía son la perforación intestinal y lesión orgánica múltiple que ocasione inestabilidad clínica extrema.
La decisión de observar o de realizar una intervención quirúrgica depende principalmente de parámetros vitales del paciente,
combinados con la ausencia o presencia de líquido libre en la FAST y los hallazgos en la TC (realizada selectivamente); en conjunto,
tiene una alta sensibilidad y un alto valor predictivo negativo.
En nuestra serie únicamente se intervinieron 5 pacientes,
4 de ellos con perforación de intestino delgado (3 de yeyuno y 1 de ileon) y uno con sospecha de abdomen agudo (apendicitis) durante el periodo de observación del paciente por una traumatismo esplénico.
El papel de las técnicas de imagen en el seguimiento de los niños que han sufrido un traumatismo abdominal cerrado y que han sido tratados de manera conservadora es controvertido.
Se han realizado múltiples estudios.
En general,
el seguimiento de rutina mediante técnicas de imagen en niños con lesiones abdominales no complicadas clínicamente,
no contribuye significativamente al manejo del paciente.
Se realiza seguimiento por imagen en aquellos casos de curso clínico complicado.
7 pacientes a los que se les realizó de entrada una ecografía no mostraron ningún hallazgo o únicamente una discreta cuantía de líquido libre intraperitoneal,
quedando unos días ingresados en observación,
sin realizar posteriormente ninguna prueba de imagen.
Al resto de pacientes,
a todos ellos,
se les hizo seguimiento evolutivo mediante ecografía; a ninguno se le realizó TC posterior.
A continuación se analizan por separado los órganos intraabdominales más frecuentemente involucrados en los traumatismos abdominales cerrados en pediatría.
LESIÓN INTESTINAL
ETIOLOGÍA
- Es relativamente común en niños comparado con adultos.
- Traumatismo contuso: cinturón de seguridad,
manillar,
lesiones deportivas,
malos tratos a menores.
-
- El cinturón de seguridad puede lesionar cualquier órgano intraabdominal,
aunque afecta con gran frecuencia al intestino y la vejiga.
Asocia,
por la flexión aguda, fractura (fractura de Chance) o luxación de la columna lumbar.
- Manillar de bici: el niño es proyectado hacia delante,
causando un impacto directo focal en el abdomen.
Ocasiona externamente contusión focal o disrupción de la piel.
La lesión intestinal es normalmente focal.
- Abuso:
-
- Hematoma duodenal intramural,
por golpe directo en el abdomen anterior más alto.
Compresión del duodeno con la columna.
- Perforación.
-
- Asocia hematoma o irregularidad duodenal,
afectación mesentérica difusa,
líquido intraperitoneal cuantioso.
- Gas o material de contraste oral extraluminal,
indicativo.
- Traumatismo penetrante.
- Suele asociar lesiones del hígado,
bazo,
glándula suprarrenal,
riñón y páncreas.
PRESENTACIÓN
- Signos/síntomas más frecuentes:
-
- Dolor abdominal con la palpación,
defensa,
rigidez +/- ausencia de peristaltismo intestinal.
- Hipotensión y taquicardia.
- Presentación diferida de los síntomas > 24 horas.
ESTUDIOS DE IMAGEN
- Sospecha diagnósticoafalta de continuidad de la pared intestinal,
+/- extravasación entérica del contraste y neumoperitoneo.
- Localización:
-
- Más frecuente: intestino delgado.
- Segmentos de intestino delgado más comúnmente afectados: duodeno y yeyuno proximal (justo distal al ligamento de Treitz) (más habitual) e ileon distal proximal a la válvula ileocecal.
Hallazgos radiográficos:
- Dilatación del intestino delgado o grueso
- Ileo u obstrucción secundarios a peritonitis.
- Masa de tejido blando que desplaza o estrecha la columna gaseosa del intestino.
- Aire retroperitoneal:
- Desgarro duodenal,
sección transversal o laceración: dibuja el contorno del psoas,
el riñón derecho o el pilar del hemidiafragma derecho.
- Lesión en el colon ascendente o descendente.
- Neumoperitoneo:
- Rotura de víscera hueca.
- Bipedestación o decúbito lateral izquierdo (menos sensible que la TC): puede detectar cantidades tan bajas como 1-2 ml de aire.
- Si no hay antecedentes de lavado peritoneal,
aire introducido por la sonda vesical (o por una vejiga rota) o neumomediastino (causa rara).
- Signo de “Rigler”: imagen en decúbito supino de aire a ambos lados de la pared intestinal.
- Signo del “ligamento falciforme”: imagen en decúbito supino,
densidad lineal en el hipocondrio derecho dibujada por el aire.
- Signo del “balón de rugby”: cavidad peritoneal en forma de sombra gaseosa ovalada.
- Signo de la “V invertida”: el aire dibuja los pliegues umbilicales medios de la pelvis.
- Signo del “flanco”: líquido peritoneal que separa el colon ascendente o descendente de la reflexión peritoneal o de la grasa properitoneal.
- Signo de la “oreja de perro”: líquido pélvico que separa el intestino de la vejiga.
- Inmovilización antidolorosa: curvatura de escoliosos con concavidad hacia la lesión.
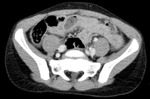
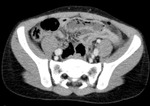
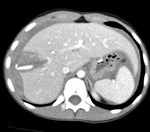
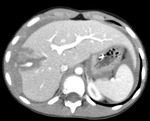
Hallazgos de TC: (Fig.
1,2,3)
- Puede ser de difícil diagnóstico mediante TC.
Un tercio de los niños con perforación intestinal no muestran hallazgos en la TC que sugieran lesión intestinal.
La sensibilidad es de 87-95% y la especificidad de 48-84%.
- Hallazgos intestinales:
- Engrosamiento de la pared intestinal focal y difuso: mayor grosor mural desproporcionado comparando con otros segmentos intestinales.
Engrosamiento circunferencial con grosor mayor de 3-4 mm.
- Sensibilidad 55-75%; especificidad 90% (aumenta si asocia líquido libre o aire libre).
- En pediatría es relativamente frecuente el hematoma intramural duodenal.
- Si es focal o localizado,
indica una lesión intestinal seria y la necesidad de reparación quirúrgica.
El engrosamiento localizado,
el realce anómalo y el líquido peritoneal,
obligan a sospechar una lesión intestinal.
- Si es difuso,
es menos específico,
pudiendo formar parte del complejo de hipoperfusión.
Puede ocurrir tardíamente,
con peritonitis asociada.
- Aumento del realce de la pared intestinal,
por la perfusión disminuida y la fuga intersticial de contraste en el segmento involucrado.
- Sensibilidad 10-15%; especificidad 90%.
- Aumento de realce de la pared intestinal localizado,
indica una lesión intestinal con afectación vascular.
- El realce intestinal irregular y parcheado sugiere,
aunque no es diagnóstico,
lesión intestinal de espesor completo.
- Aumento difuso del realce de la pared intestinal,
forma parte del complejo de hipoperfusión,
siendo menos específico.
- Ausencia de realce de la pared intestinal (isquemia o infarto)
- Es más obvio este hallazgo cuando el intestino está bien distendido y lleno de líquido.
- Un cambio brusco en el patrón de realce intestinal es un hallazgo muy sugestivo.
- Suele coexistir con otros hallazgos en TC de lesión intestinal.
- Discontinuidad de la pared intestinal: grieta de baja atenuación que recorre perpendicular la pared intestinal en la TC.
- Es un hallazgo infrecuente (suele identificarse un pequeño desgarro en la cirugía); sensibilidad 5-10%
- Alta especificidad (100%) en el diagnóstico de lesión intestinal y la necesidad de reparación quirúrgica.
- Es un hallazgo raro,
aunque con una especificidad 100%.
- Indica exploración quirúrgica urgente.
- Su demostración depende sobre todo de la técnica de adquisición de las imágenes de TC; requiere una mayor velocidad de administración de contraste para opacificar adecuadamente los vasos mesentéricos.
- Hallazgos mesentéricos:
- Infiltración mesentérica: área de mayor atenuación mesentérica.
Es un hallazgo común,
pero no específico.
En ausencia de otros signos,
tratamiento conservador.
- Hematoma mesentérico: masa bien definida.
-
- Sensibilidad 45-54%
- Suele asociarse a engrosamiento de la pared intestinal.
- En ausencia de otros signos,
tratamiento conservador.
- Extravasación de contraste activa.
- Es un hallazgo raro,
aunque con una especificidad 100%.
- Indica exploración quirúrgica urgente.
- Su demostración depende sobre todo de la técnica de adquisición de las imágenes de TC; requiere una mayor velocidad de administración de contraste para opacificar adecuadamente los vasos mesentéricos.
- Cuentas/perlas vasculares mesentéricas: vasos mesentéricos irregulares.
- Terminación brusca de vasos mesentéricos.
- Perforación intestinal:
- Hallazgos más frecuentes: líquido libre intraperitoneal y realce anómalo de la pared intestinal.
- Otros hallazgos de perforación intestinal: gas extraluminal,
engrosamiento de la pared intestinal,
dilatación intestinal,
defecto en la pared intestinal,
afectación mesentérica,
líquido en la raíz del mesenterio,
hematoma focal,
hemorragia activa,
pseudoaneurisma mesentérico.
Ninguno de estos signos,
aislado,
es específico de lesión intestinal o mesentérica; la especificidad aumenta al aumentar el número de signos.
- Neumoperitoneo:
- Específico (95%),
pero poco sensible (30-60%).
Su presencia es una indicación absoluta de cirugía.
- Otras causas: barotrauma,
lavado peritoneal/laparotomía,
rotura vesical (aire instilado durante el sondaje vesical),
ventilación mecánica,
neumomediastino y neumotórax masivo,
pseudoneumoperitoneo (aire entre la pared abdominal y el peritoneo parietal en pacientes con fracturas costales y neumotórax,
o tras la colocación de tubos torácicos).
- Líquido peritoneal/hemoperitoneo:
- Es el hallazgo más frecuente de la TC en un traumatismo pediátrico.
- Hace pensar en una lesión mesentérica o intestinal si no hay una lesión de órganos sólidos ni fracturas pélvicas.
La ausencia de líquido libre en la TC tiene un alto valor predictivo negativo en la exclusión de una lesión intestinal o mesentérica relevante.
- Es infrecuente como única manifestación de la lesión intestinal.
- Sensibilidad 99-100%; especificidad 15-25%.
- Localización más frecuente: pelvis,
por la gravedad.
- Ante un líquido libre de alta atenuación,
debemos pensar en hemorragia vs contraste entérico extravasado.
- El líquido retroperitoneal es un signo más específico,
que puede ayudar a localizar la lesión,
dado que el líquido intraperitoneal es más móvil y tiende a acumularse en las áreas dependientes.
- La extravasación extraluminal del contraste y la falta de continuidad de la pared intestinal constituyen signos raros,
pero específicos.
- Aire libre retroperitoneal: cuando aparezca este hallazgo,
se debe pensar en una sección transversal duodenal,
desgarros/sección transversal del colon y la vejiga.
- La radiodensidad de una hemorragia activa equivale a las U.H.
de los vasos con realce.
- Signo del “coágulo centinela”: una hemorragia reciente del intestino o mesenterio hacia el peritoneo es más hiperdensa (> 60 U.H.) que una hemorragia más antigua.
- Asocia afectación mesentérica,
líquido en la raíz del mesenterio y hematoma focal,
todos ellos de menor atenuación.
- Pseudoaneurisma mesentérico.
- Raro.
- Si es de gran tamaño,
indica una lesión mesentérica con afectación vascular y alta probabilidad de isquemia e infarto intestinal.
- Asocia una alta probabilidad de hemorragia continua o recurrente.
- Los mayores indicadores de tratamiento quirúrgico son: la presencia de aire libre intraperitoneal y el engrosamiento focal de la pared intestinal y la falta de continuidad de la pared intestinal; la fuga de contraste extraluminal es una indicación de cirugía,
aunque no se suele administrar contraste oral en el contexto de un traumatismo.
Hallazgos ecográficos:
- Barrido FAST del líquido libre de la bolsa de Morison,
receso esplenorrenal,
bolsa de Douglas y espacios pericólicos.
EVOLUCIÓN NATURAL Y PRONÓSTICO
- Complicaciones: absceso,
fístula,
obstrucción intestinal,
infección de la herida,
peritonitis.
- Pronóstico favorable con un diagnóstico precoz.
- Pronóstico desfavorable con un diagnóstico tardío.
Morbilidad y mortalidad hasta el 65%.
TRATAMIENTO
- Cirugía abierta o laparoscópica,
en caso de perforación o infarto.
La perforación intestinal constituye una de las pocas indicaciones de cirugía tras un traumatismo abdominal.
DIAGNÓSTICO DIFERENCIAL
- Hiperhidratación; maniobras de resucitación agresivas que aumentan la presión venosa central
- Complejo hipoperfusión (intestino de shock),
tras hipotensión importante.
- Vasculitis
-
- Púrpura de Henoch-Schönlein (PHS)
- Lupus eritematoso sistémico (LES)
- Enfermedad de injerto contra huesped (EICH)
- Enfermedad inflamatoria intestinal
- Coagulopatía
TRAUMATISMO HEPÁTICO
ETIOLOGÍA
- El traumatismo es la causa más común.
Es más frecuente el traumatismo contuso (accidentes de tráfico,…) que el penetrante.
-
- Lesión por desaceleración o cizalla.
- Compresión contra las costillas/columna vertebral/pared abdominal (anterior y posterior).
- Yatrógena: sobre todo por biopsia hepática,
que suele ocasionar hematomas subcapsulares.
- Factores que hacen que el hígado sea susceptible a la lesión: gran tamaño,
parénquima friable,
fina cápsula,
posición fija anterior a la columna.
ANOMALÍAS ASOCIADAS
- Las lesiones hepáticas aisladas representan el 50% de las lesiones intraabdominales infantiles.
- Puede asociar lesiones esplénicas (45%),
fracturas costales (derechas) (33%),
hematoma duodenal o lesión pancreática (asociadas a lesiones del lóbulo izquierdo).
SIGNOS/SÍNTOMAS MÁS FRECUENTES
- Los síntomas más frecuentes son: dolor,
espontáneo y con la palpación,
y defensa en hipocondrio derecho.
ESTADIFICACIÓN/GRADACIÓN/CLASIFICACIÓN
Escala de lesión hepática de American Association for the Surgery of Trauma (AAST).
Revisión de 1994 (grado y tipo de lesión/descripción de la lesión)
- Grado I
-
- Hematoma: subcapsular,
superficie < 10%.
- Laceración: desgarro capsular,
profundidad parenquimatosa < 1 cm.
- Grado II
-
- Hematoma:
-
- Subcapsular,
superficie del 10-50%.
- Intraparenquimatosa,
diámetro < 10 cm.
- Laceración: profundidad parenquimatosa 1-3 cm,
longitud < 10 cm.
- Grado III
-
- Hematoma:
-
- Subcapsular,
superficie > 50% o en expansión; hematoma subcapslar o parenquimatoso roto.
- Hematoma intraparenquimatoso > 10 cm o expansión.
- Laceración: profundidad parenquimatosa > 3 cm.
- Grado IV
-
- Laceración: rotura parenquimatosa del 25-75% de un lóbulo hepático o de 1-3 segmentos de Couinaoud dentro del mismo lóbulo.
- Grado V
-
- Laceración: rotura parenquimatosa > 75% de un lóbulo hepático o > 3 segmentos de Couinaoud dentro del mismo lóbulo.
- Vascular: lesiones venosas yuxtahepáticas (vena cava retrohepática (VCI)/venas hepáticas centrales principales).
- Grado VI
-
- Vascular: avulsión hepática.
ESTUDIOS DE IMAGEN
- Es importante valorar la relación anatómica de la laceración hepática con la porta,
las venas hepáticas y la vena cava inferior.
- El lóbulo derecho se afecta más frecuentemente que el izquierdo (3:1),
siendo a su vez más común el segmento posterior del lóbulo derecho.
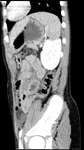
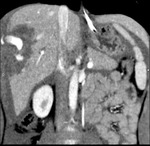
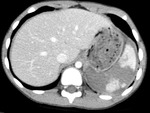
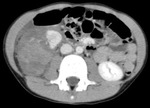
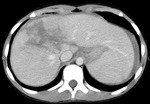
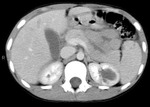
Hallazgos de TC.
Es la técnica de elección (Fig.
5,6,7,8)
- Hematoma subcapsular: colección de morfología lenticular que comprime el borde lateral convexo del parénquima,
siendo más frecuente anterolateral al lóbulo derecho.
- Laceración parenquimatosa: defecto de baja atenuación,
lineal,
irregular,
que atraviesa el parénquima hacia la superficie capsular.
Suele ser periférica.
Se llama laceración en “garra de oso” a la presencia de múltiples laceraciones lineales,
resultado de una fuerza compresiva.
- Hematoma intraparenquimatoso: área de aumento de la atenuación irregular de sangre coagulada rodeada por hematoma de menor atenuación.
- Sangre no coagulada: 35-45 U.H.
Menor atenuación en comparación con el parénquima hepático.
- Sangre coagulada: 60-90 U.H.
- Extravasación/hemorragia activa o pseudoaneurisma: foco de alta atenuación (>90U.H.) adyacente a una estructura vascular,
isodenso con la aorta realzada,
rodeado por un área de menor atenuación de coágulo o hematoma.
- Infarto: área hipodensa en forma de cuña sin hematoma perihepático.
- Edema periportal: zonas de baja atenuación periportal,
que aparecen en el 15-25% de los niños.
Este hallazgo refleja la inestabilidad fisiológica del paciente; su presencia no significa que exista una lesión hepática subyacente,
dado que puede tener otras etiologías.
- Lesión biliar: hematobilia,
biloma,
ascitis biliar,
rotura de las vías biliares.
Hallazgos de RM
- CPRM: evalúa el conducto pancreático y el árbol biliar.
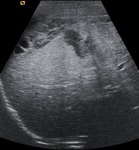
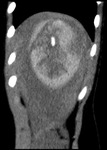
Hallazgos ecográficos (Fig.
4)
- Hematoma subcapsular,que comprime el borde lateral del hígado,
o intraparenquimatoso.
- Ecogenicidad variable de las laceraciones,
dependiendo del momento de la imagen:
- Biloma: masa quística anecoica próxima a la vesícula.
Hallazgos angiográficos
- Tratamiento: embolización de la extravasación activa o pseudoaneurismas.
- Tratamiento de las complicaciones fistulosas: arteriovenosas,
arteriobiliares,
portobiliares.
Hallazgos de medicina nuclear
- Gammagrafía hepatobiliar: detecta la presencia de fugas biliares.
EVOLUCIÓN NATURAL Y PRONÓSTICO
- Complicaciones: infección,
biloma,
hemorragia diferida,
hemobilia,
infartos hepáticos,
pseudoaneurisma arterial,
fístula arteriovenosa.
El tratamiento de estas lesiones se realiza preferentemente mediante técnicas radiológicas intervencionistas,
como embolización arterial,
colocación de drenaje percutáneo,
colangiopancreatografía retrógrada endoscópica.
- Los grados del traumatismo hepático no predicen el pronóstico ni la evolución en la infancia,
sino que permiten la descripción y facilitan la toma de decisiones por el clínico/cirujano.
La presencia de lesiones aosciadas puede modificar el pronóstico.
- Mortalidad: hasta 25%.
Las lesiones hepáticas y esplénicas ocurren con una frecuencia similar; la mortalidad es mayor en pacientes con lesiones hepáticas.
TRATAMIENTO
- Lesiones menores: tratamiento conservador.
- Los pacientes diagnosticados de una extravasación activa/hemorragia activa,
deben ser observados en la unidad de cuidados intensivos,
por el mayor riesgo que tienen de recidiva hemorrágica.
- Los pacientes en shock y con peritonitis biliar,
deben someterse a intervención quirúrgica (radiología o CPRE intervencionistas con colocación de endoprótesis).
- En la mayoría de los niños asintomáticos que han sufrido un traumatismo hepático cerrado y que inicialmente han sido tratados de manera conservadora,
los estudios de imagen rutinarios en el seguimiento no proporcionan información que afecte a su manejo.
Repetir estudios de imagen está justificado en aquellos pacientes con hallazgos clínicos que sugieran una posible complicación posterior.
DIAGNÓSTICO DIFERENCIAL
- Abscesos hepáticos
- Artefactos: artefacto de endurecimiento del haz o de movimiento
- Hepatopatía primaria o metástasis
- Infarto hepático
TRAUMATISMO ESPLÉNICO
ETIOLOGÍA
- Traumatismo contuso: accidente de tráfico (pasajero y peatón) (+ fr.),
lesiones por manillar de bici.
- Otros: caídas,
lesiones deportivas.
PRESENTACIÓN
- Signos/síntomas más frecuentes:
-
- Traumatismo abdominal contuso.
- Distensión y dolor con la palpación del abdomen,
masa en hipocondrio izquierdo.
- Dolor abdominal generalizado o en el cuadrante superior izquierdo,
que puede irradiar hacia el hombro izquierdo por irritación del nervio frénico o diafragmático (signo de Kehr´s).
- Signos de irritación peritoneal o shock hipovolémico,
sugieren hemoperitoneo.
- Hipotensión (25-30%).
ESTADIFICACIÓN,
GRADACIÓN Y CLASIFICACIÓN
Escala de lesión esplénica de American Association for Surgery of Trauma (AAST).
Revisión de 1994 (grado y tipo de lesión/descripción de la lesión)
Aumenta un grado en lesiones múltiples,
por encima del grado III.
- Grado I
-
- Hematoma: subcapsular,
superficie < 10%.
- Laceración: desgarro capsular,
profundidad parenquimatosa < 1 cm.
- Grado II
-
- Hematoma: subcapsular,
superficie 10-50%; intraparenquimatoso,
diámetro < 5 cm.
- Laceración: profundidad parenquimatosa de 1-3 cm; no afecta a los vasos trabeculares.
- Grado III
-
- Hematoma: subcapsular,
superficie > 50% en expansión; hematoma subcapsular o parenquimatoso roto; hematoma intraparenquimatoso >/= 5 cm o en expansión.
- Laceración: profundidad parenquimatosa > 3 cm o con daño de vasos trabeculares.
- Grado IV
-
- Laceración: afectación de vasos segemntarios o hiliares que causa una desvascularización importante (>25% del bazo).
- Grado V
-
- Laceración: destrucción completa.
- Vascular: lesión vascular hiliar que desvasculariza el bazo.
Sistema de gradación de lesiones esplénicas basado en TCMD
|
Grado de lesión
|
Descripción de la lesión
|
|
I
|
- Hematoma subcapsular < 1 cm de grosor.
- Laceración < 1 cm de profundidad.
- Hematoma parenquimatoso < 1 cm de diámetro.
|
|
II
|
- Hematoma subcapsular 1-3 cm de grosor.
- Laceración 1-3 cm de profundidad.
- Hematoma parenquimatoso 1-3 cm de diámetro.
|
|
III
|
- Rotura de la cápsula esplénica.
- Hematoma subcapsular > 3 cm de grosor.
- Laceración > 3 cm de profundidad.
- Hematoma parenquimatoso > 3 cm de diámetro.
|
|
IVA
|
- Sangrado esplénico activo intraparenquimatoso o subcapsular.
- Lesión vascular esplénica: seudoaneurisma o fístula arteriovenosa.
- Estallido esplénico.
|
|
IVB
|
- Sangrado intraperitoneal activo.
|
ESTUDIOS DE IMAGEN
El tipo de lesión esplénica depende de la fuerza y dirección del impacto,
el grado de deceleración,
y las características anatómicas del bazo.
Hallazgos radiográficos
- Hallazgos poco fiables e inespecíficos.
- Tríada: hemidiafragma izquierdo elevado + derrame pleural + atelectasia/colapso del LII.
No fiable ni frecuente en lesiones hepáticas.
- Hallazgos sutiles: fracturas de las costillas inferiores izquierdas (asociación + fr.,
44%).
- Desplazamiento medial de la burbuja gástrica.
- Desplazamiento inferior de la flexura esplénica.
- Hematoma retroperitoneal: enmascaramiento de las sombras del riñón y psoas izquierdo,
sombre esplénica inferior mal delimitada,
desplazamiento medial del colon descendente.
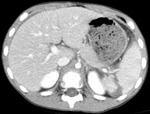
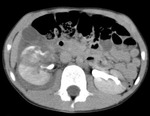
Hallazgos de TC (Fig.
10,11)
- TC sin contraste:
- Hemoperitoneo: > 25-30 U.H.; coágulo > 45 U.H.
- TC + C
- Es la técnica de elección: rápido,
amplia disponibilidad,
seguridad diagnóstica,
relativamente no invasivo.
Requiere que el niño esté estable.
- Especificidad: 98%; sensibilidad: 95%.
- Laceración: zona lineal irregular por el hematoma.
La laceración que se extiende al hilio asocia un gran riesgo de sangrado,
siendo considerada de alto grado.
- Fractura: laceración que se extiende a través de dos superficies capsulares.
- Hematoma intraparenquimatoso: sangre coagulada (hiperdensa) rodeada por sangre no coagulada (hipodensa).
- Rotura: laceración profunda que se extiende desde la cápsula externa hacia el hilio esplénico o múltiples fracturas.
- Hematoma subcapsular: colección de sangre lenticular que comprime/aplana el borde lateral del parénquima.
Es hipodenso con respecto al parénquima realzado adyacente; si hay sangre coagulada,
pueden verse áreas de alta atenuación dentro del hematoma.
- Hemorragia arterial activa: foco de alta atenuación dentro o alrededor del bazo con una densidad medida en unidades Hounsfield similar a la de la aorta en una fase arterial temprana.
Se identifica en lesiones grado III o más.
- Diagnóstico diferencial de la región hiperdensa por TC + C
- Extravasación activa o hemorragia activa.
- Fístula arteriovenosa.
- Seudoaneurisma: signo del fracaso del tratamiento conservador.
Casi ¾ no se ven en la TC + C inicial.
Hallazgos ecográficos (Fig.
9)
- Su sensibilidad es limitada en el diagnóstico de lesiones parenquimatosas esplénicas; es útil en la detección de hemoperitoneo (FAST).
Rápida en pacientes inestables.
- Lesiones esplénicas:
- Pueden ser isoecoicas con respecto al parénquima,
pudiendo pasar desapercibidas.
- Signos de sospecha: hipoecogenicidad focal,
ramificada o estrellada + colección líquida subcapsular/periesplénica.
- Lesiones devascularizantes: defectos de flujo segmentarios o lobares en el doppler-color.
- Complicaciones: fístula arteriovenosa,
seudoaneurisma,
trombosis venosa.
- Hematoma subcapsular de ecogenicidad variable.
- En un 25%de los casos no asocia ascitis ni hemoperitoneo.
Hallazgos angiográficos
- En el paciente hemodinámicamente estable,
si está indicado,
el tratamiento de la extravasación activa o del pseudoaneurisma de la arteria esplénica se puede realizar mediante la colocación de coils de embolización en la arteria esplénica principal.
EVOLUCIÓN NATURAL Y PRONÓSTICO
- El pronóstico de las lesiones esplénicas es excelente con un diagnóstico e intervención tempranos.
- El sistema de gradación (AAST) es óptimo para la descripción en pediatría,
pero no predice la evolución (lesiones menores pueden causar hemorragias esplénicas diferidas catastróficas).
Son otras anomalías asociadas las que predicen la evolución.
- Complicaciones:
-
- Pseudoquiste (20-30 U.H.): benigno cuando no aumenta rápidamente de tamaño,
no tiene efecto de masa,
ni síntomas específicos que se le atribuyan,
ni infección sobreañadida.
- Pseudoaneurisma: raro,
pero peligroso; en la TC con contraste asemeja un hematoma intraparenquimatoso con sangrado activo.
Es menos frecuente en los pacientes pediátricos,
y cuando aparece,
la mayoría de las lesiones se resuelven espontáneamente (auto-taponamiento).
- Rotura diferida: hemorragia > 48 horas después del traumatismo.
Riesgo despreciable en niños.
- Absceso (raro).
TRATAMIENTO
- Actualmente prima el manejo conservador,
no intervencionista,
de cualquier grado de lesión.
Esto disminuye el riesgo perioperatorio,
las necesidades de transfusión,
la duración y coste de la hospitalización y el riesgo de infección postesplenectomía.
- Los hallazgos de extravasación activa en la TC se tratan,
a menudo,
de forma conservadora,
a diferencia de los adultos,
puesto que en los niños el mejor predictor del éxito del manejo conservador es la inestabilidad hemodinámica y el estado clínico,
más que la presencia de sangrado activo en la TC.
- El grado de lesión esplénica en la TC inicial es un predictor del tempo requerido para la resolución.
- El seguimiento mediante TC + C es controvertido,
dado que no suele modificar la evolución ni el tratamiento de los pacientes,
siendo su utilidad limitada.
DIAGNÓSTICO DIFERENCIAL
- Artefacto de la embolada
- Hendidura esplénica
- Infarto esplénico
- Absceso esplénico
- Complejo de hipoperfusión
- Artefacto por endurecimiento del haz
- Ascitis
TRAUMATISMO PANCREÁTICO
- Es poco frecuente (<10% de todas las lesiones traumáticas abdominales).
- El traumatismo es una de las causas más frecuentes de pancreatitis aguda en niños.
- El conducto pancreático se suele lesionar en el 0.1-0.4% de los traumatismos pediátricos.
- Traumatismo contuso penetrante: lesiones por manillar (+ fr.),
accidente de tráfico,
caídas,
traumatismo no accidental (abuso,
en niños más pequeños).
- Mecanismo: compresión anteroposterior contra la columna vertebral.
Un 80% de los casos asocia lesiones de otros órganos.
Dependiendo del lado predominante del impacto,
puede variar el órgano peripancreático dañado.
-
- Compresión frontal: sección transversal del cuerpo.
- Compresión del flanco izquierdo: traumatismo de la cola pancreática,
a veces asociado con daño esplénico.
- Compresión del flanco derecho: daño de la cabeza pancreática,
que puede asociarse con daño duodenal.
- La lesión se localiza con mayor frecuencia en el cuerpo (en dos tercios de los casos),
mientras que el resto se reparte entre la cabeza,
cuello y cola.
PRESENTACIÓN
- Signos/síntomas más frecuentes:
-
- Dolor y/o distensión epigástricos.
- Tríada: leucocitosis,
elevación de la amilasa sérica,
dolor epigástrico.
- Puede pasar desapercibida inicialmente,
con un diagnóstico tardío,
como consecuencia de síntomas clínicos inespecíficos.
- Los síntomas no se correlacionan bien con la gravedad de la lesión.
- Perfil analítico:
-
- Aumento de los niveles de amilasa/lipasa en suero.
-
- En la infancia los niveles iniciales tienen una sensibilidad y especificidad variables.
- Puede ser inicialmente normal tras el traumatismo.
- Leucocitosis.
EVOLUCIÓN NATURAL Y PRONÓSTICO
- El factor que mejor predice el pronóstico del paciente (morbi/mortalidad) es la integridad del conducto pancreático principal.
- Tienen peor pronóstico las lesiones que afectan la cabeza pancreática,
por la posible afectación de la vena cava inferior,
la vena mesentérica superior y la porta.
- Morbilidad: 42% en las lesiones pancreáticas.
Las complicaciones son: fístula (+ fr.),
pancreatitis,
pseudoquiste,
absceso,
estenosis del conducto principal.
- Mortalidad: 9-34% de las lesiones pancreáticas,
la mayoría dentro de las primeras 48 horas.
Suele relacionarse con las lesiones asociadas.
-
- Mortalidad temprana: hemorragia secundaria a lesión vascular asociada (porta,
vena esplénica,
vena cava inferior).
- Mortalidad tardía: sepsis,
fallo orgánico asociado,
complicaciones secundarias a lesión del conducto pancreático principal (fístula,
absceso,
pseudoquiste,
pancreatitis).
ESTADIFICACIÓN,
GRADACIÓN,
CLASIFICACIÓN
Clasificación/gradación de las lesiones pancreáticas basado en la extensión y localización de las laceraciones en la TC,
propuesto por Wong y cols.
- Grado A: pancreatitis y/o laceraciones superficiales (<50% de grosor) en cualquier sitio.
- Grado BI: laceraciones profundas que afectan el páncreas distal (cola).
- Grado BII: sección transversal que afecta el páncreas distal.
- Grado CI: laceración profunda (>50%) que afecta el páncreas proximal (cabeza).
- Grado CII: sección transversal que afecta el páncreas proximal.
En el grado A el ducto está respetado; los grados B y C asocian disrupción ductal.
Clasificación de la “American Association for the Surgery of Trauma”
- Grado I:
-
- Hematoma: contusión menor con conducto pancreático intacto.
- Laceración: laceración superficial con conducto pancreático intacto.
- Grado II:
-
- Hematoma: contusión mayor con conducto pancreático intacto.
- Laceración: laceración mayor con conducto pancreático intacto.
- Grado III:
-
- Laceración: sección transversal distal o lesión del parénquima con traumatismo del conducto pancreático.
- Grado IV:
-
- Laceración: sección transversal proximal o lesión del parénquima que daña la ampolla o el colédoco.
- Grado V:
-
- Rotura masiva de la cabeza pancreática.
ESTUDIOS DE IMAGEN
- A veces los hallazgos de imagen son sutiles,
por lo que se demora el diagnóstico y el tratamiento,
hecho que puede incrementar la morbilidad y la mortalidad.
La escasa grasa visceral que tienen los niños y el pequeño tamaño de la glándula,
hacen que el páncreas sea un órgano de difícil evaluación en TC.
Hallazgos CPRE: herramienta diagnóstica útil para evaluar las lesiones del conducto pancreático.
- Limitaciones: es una técnica invasiva,
se realiza bajo sedación y demanda una destreza endoscópica especial.
Puede no estar disponible para una realización inmediata,
y asocia riesgos y complicaciones.
- Indicación: lesión pancreática detectada en TC o RM; alta sospecha clínica de lesión ductal.
- Si existe una contusión,
suele ser normal.
- Sección transversal del conducto pancreático: amputación brusca del conducto y/o extravasación del contraste.
- El conducto pancreático puede continuarse con un pseudoquiste.
- La intervención (papilotomía) produce a veces pancreatitis,
sobre todo en la región de la cabeza pancreática.
- Durante la misma se puede colocar un stent.
Hallazgos de TC: técnica de elección a las 24-48 horas del traumatismo.
- La sensibilidad y especificidad demostrada en estudios previos (con TC antiguos) era del 80%.
Con la evolución de los nuevos TCMD y una menor colimación,
ha mejorado la sensibilidad y especificidad; estos TCMD permiten una mejor evaluación del conducto pancreático.
- Los cambios en la TC pueden ser muy sutiles o ser normal inmediatamente después del traumatismo,
conduciendo a un falso negativo,
especialmente cuando se realiza dentro de las primeras 12 horas tras el traumatismo; es importante tener en cuenta el tiempo en el que se debe realizar la TC.
Causas de falsos negativos:
-
- Mínima separación de los fragmentos en la fase aguda.
- La laceración puede producir pequeños cambios en la densidad pancreática.
- Oscurecimiento del plano de fractura.
- Hemorragia peripancreática.
- El valor predictivo,
especialmente de una TC normal realizada muy precozmente después de un traumatismo,
es limitado; éste aumenta cuando la TC se realiza tras 24 horas desde el traumatismo,
por la presencia de líquido o edema peripancreáticos.
- Útil en la valoración de la localización de la lesión pancreática en relación con la arteria y vena mesentéricas superiores y el estado del conducto pancreático principal,
así como complicaciones asociadas.
- El contraste oral puede ser útil en pacientes con historia de lesión por manillar de bici y amilasa elevada.
- Hallazgos directos o específicos: aumento pancreático,
laceración (área lineal focal no realzada),
conminución,
realce inhomogéneo.
- Hallazgos indirectos o inespecíficos: infiltración de la grasa peripancreática,
colecciones líquidas peripancreáticas que pueden comunicar con la laceración,
hemorragia,
engrosamiento de la fascia pararrenal anterior izquierda,
lesiones de estructuras adyacentes asociadas.
- Complicaciones : fístula,
pseudoquiste,
absceso,
pancreatitis.
- Hemorragia activa desde el parénquima pancreático: área hiperdensa extravascular.
En un estudio multifásico,
debe aumentar de tamaño,
por el sangrado continuo.
- Líquido/hematoma entre el páncreas y la vena esplénica.
Es un hallazgo inespecífico,
normalmente asociado con la presencia de líquido en el espacio pararrenal anterior,
independientemente de la causa (puede ser secundario a una administración masiva de fluidos); puede verse en el contexto de una lesión pancreática,
siendo raro como único hallazgo.
- Contusión: área de menor atenuación,
local o difusa,
a menudo perpendicular al eje longitudinal del páncreas,
dentro de un parénquima pancreático con realce.
Puede asociar aumento relativo,
focal del segmento del parénquima pancreático contundido.
Se debe tener en cuenta una posible lesión concomitante del intestino adyacente o del lóbulo hepático izquierdo.
- Hematoma: foco heterogéneo o con aumento de la atenuación (en fase aguda) dentro o a lo largo del borde parenquimatoso parapancreático.
Puede ser un signo muy específico de lesión pancreática
- Laceración: característica banda lineal hipodensa localizada/focal,
irregular,
con orientación anteroposterior.
A veces no es visible,
como consecuencia de una mínima separación de los fragmentos.
Puede manifestarse en ocasiones como un aumento de tamaño pancreático.
Se localiza más frecuentemente en la unión entre la cola y el cuerpo.
Se clasifica en superficial (afecta < 50% del grosor parenquimatoso) y profunda (afecta a más de la mitad del diámetro pancreático; en este caso se debe sospechar una lesión del conducto).
- Rotura o sección transversal: foco mal definido de baja densidad.
Típicamente a través del cuello pancreático.
Puede objetivarse líquido retroperitoneal anterior a la vena esplénica; en ocasiones no se visualiza.
- Acumulaciones extraperitoneales de líquido: espacio pararrenal anterior y transcavidad de los epiplones (más frecuentes).
- Pancreatitis traumática (primeras 24 horas): aumento del tamaño de la glándula focal o difuso,
contorno irregular,
áreas de hipodensidad heterogéneas dentro del parénquima,
líquido peripancreático,
pseudoquiste.
- Lesiones vasculares contenidas,
como pseudoaneurismas: áreas focales hiperdensas que lavan en fases retardadas.
- Disrupción ductal: no siempre se identifica en la TC.
Se puede predecir su interrupción según la profundidad de la laceración identificada.
En la actualidad,
la menor colimación y las técnicas de post-procesado,
como el reformateo multiplanar,
pueden mejorar la visualización del conducto pancreático.
- Las colecciones líquidas como el hematoma,
el pseudoquiste o el absceso a menudo comunican con el páncreas en el sitio de la fractura o sección,
hallazgo que se visualiza en la TC.
Hallazgos de RM
- Técnica: T1 y T2 con/sin saturación grasa,
CPRM.
- El páncreas muestra un realce heterogéneo.
- CPRM: (Fig.
12,13,14)
-
- Ventajas: no invasiva,
exacta y rápida.
Ayuda a determinar la lesión del conducto pancreático,
al demostrar la anatomía ductal pancreática.
También evalúa el parénquima pancreático y los tejidos circundantes.
- Puede ser difícil de interpretar en la fase aguda,
especialmente se existe edema o hematoma importantes alrededor.
- Puede demostrar continuidad del pseudoquiste con el conducto pancreático.
- Es útil en el seguimiento de lesiones parenquimatosas,
colecciones líquidas y alteraciones ductales leves,
tratadas de manera conservadora,
especialmente en niños,
en los que se debe minimizar la dosis de radiación acumulada.
- Es útil como guía para la CPRE cuando existen anomalías ductales,
como páncreas divisum.
Hallazgos ecográficos.
- Escasa sensibilidad.
- Es la modalidad de primera elección que puede ser realizada en el box de urgencias,
proporcionando información sobre la existencia de líquido libre y daño adicional coexistente.
- Contusión y/o pancreatitis post-traumática: glándula hipoecoica aumentada focal o difusamente,
líquido peripancreático,
pseudoquiste,
hallazgos muy similares a los de la pancreatitis aguda (no traumática).
- Laceración o sección transversal pancreática: área lineal o transversa de ecogenicidad disminuida.
- Pseudoquiste: es una de las complicaciones más frecuentes.
La ecografía es la modalidad de screening de elección para su detección.
Se recomienda su seguimiento mediante ecografía y análisis de amilasa sérica durante las primeras tres semanas.
Une elevación secundaria en la amilasa sérica después de una disminución inicial podría indicar el desarrollo de un pseudoquiste.
Se puede realizar una CPRE urgente en algunos casos para evaluar la integridad del conducto pancreático y colocar una endoprótesis en el conducto pancreático.
TRATAMIENTO
- Se prefiere el manejo conservador en la mayoría de los casos (lesiones sin afectación ductal).
- El mayor determinante de tratamiento quirúrgico es la lesión del conducto pancreático principal (colocación de un stent en el conducto pancreático).
Se emplean la CPRE y técnicas de radiología intervencionista,
para pseudoquistes y abscesos.
DIAGNÓSTICO DIFERENCIAL
- Páncreas de shock
- Traumatismo duodenal
- Pancreatitis por otra causa
- Quiste por duplicación gastrointestinal
LESIÓN RENAL
ETIOLOGÍA
- Supone el 8-10% de los traumatismos abdominales.
- La causa más frecuente son los traumatismos contusos (80-90%),
en forma de impacto directo (en actividades deportivas) o lesión por desaceleración rápida (accidente con vehículo de motor).
- Los niños tienen unas características especiales que los hacen más vulnerables al traumatismo renal: riñones bastante grandes y móviles,
menor cuantía de grasa perirrenal y menor protección de la pared torácica.
- La presencia de una anomalía subyacente asociada (riñón ectópico o en herradura,
hidronefrosis,
pelvis extrarrenal,
obstrucción de la unión ureteropiélica,
quistes múltiples,
tumor renal) aumenta la susceptibilidad al traumatismo,
al ser riñones más voluminosos.
PRESENTACIÓN
- Signos/síntomas más frecuentes: dolor en flanco,
hematuria,
equimosis.
El grado de hematuria no predice la gravedad del traumatismo renal.
- Otros signos/síntomas: shock.
- Los traumatismos renales graves suelen asociarse con otras lesiones abdominales.
Los traumatismos renales aislados suelen ser leves.
ESTUDIOS DE IMAGEN
- No existen indicaciones absolutas de estudios de imagen .
Se recomienda realizar un estudio de imagen ante cualquier grado de hematuria,
se sospeche otra lesión asociada,
shock,
o cuando el mecanismo traumático sugiera una alta probabilidad de lesión renal potencial,
independientemente de la hematuria (2).
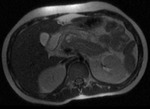
Hallazgos de TC (Fig.
16,17,18,19,20,21,22)
- Es la técnica de elección,
dado que evalúa con precisión (alta sensibilidad y especificidad) la magnitud del tejido lesionado y la hemorragia perirrenal,
la extravasación de orina,
las lesiones en el pedículo renal y vasculares y las lesiones a otras estructuras intraabdominales.
- Protocolo recomendado:
-
- Imagen durante la fase cortical tardía o fase nefrográfica homogénea temprana.
- Imágenes retardadas: detección de la lesión del sistema colector.
Clasificación de lesión renal de American Association for the Surgery of Trauma (AAST)
Clasifica las lesiones renales conforme a su profundidad y la afectación de vasos o del sistema colector,
y se correlaciona bien con cualquier alteración detectada en la TC.
- Grado I (mayoría,
80%):
-
- Estudio de imagen normal con hematuria.
- Hematoma/contusión intrarrenal:
-
- Lesión mal definida,
redonda,
ovalada.
- Fase parenquimatosa: disminución del realce con respecto al riñón normal (a veces zonas con menor realce y excreción).
- TC sin contraste: zona de densidad algo elevada,
por la hemorragia.
- Fase retardada: hiperdenso por el éstasis de la orina y los túbulos llenos de coágulos.
- Hematoma subcapsular no expansivo,
sin laceración del parénquima (es menos común que el perirrenal en el traumatismo contuso):
-
- Colección semilunar o elíptica/biconvexa (sangre coagulada de 40-70 U.H.,
de alta densidad en vacio) adyacente al parénquima renal,
entre la cápsula y éste.
- Si es voluminoso,
cierta deformidad del riñón subyacente.
- Hematoma crónico: puede calcificar.
- Grado II:
-
- Hematoma perirrenal sin expansión confinado al retroperitoneo.
Mal definido,
frecuentemente líquido de alta densidad entre el parénquima renal y la fascia de Gerota.
-
- Puede verse engrosamiento de la fascia lateroconal,
compresión del colon y desplazamiento del riñón por el hematoma.
- Si es de gran tamaño,
puede cruzar el espacio perirrenal contralateral en un plano de comunicación por delante de la porción inferior de la aorta y la vena cava inferior.
- NO deformidad del contorno renal.
- Laceración cortical superficial con una profundidad < 1 cm,
sin lesión del sistema colector.
-
- Pequeñas zonas lineales o cuneiformes bien definidas hipodensas en la fase nefrográfica en la periferia de la corteza renal.
- Puede contener sangre o coágulo: mayor atenuación del agua,
pero sin realce.
- Ausencia de extravasación urinaria del contraste.
- Grado III:
-
- Laceración renal con profundidad > 1 cm,
que afecta a la corteza y a la médula renales,
y que no afecta al sistema colector.
Área hipodensa lineal en la corteza renal de longitud > 1 cm.
- Grado IV:
-
- Laceración renal (corticomedular) que se extiende por el riñón hasta el sistema colector.
-
- Fase parenquimatosa: rotura renal grande con distracción (hipodensa).
- Fase excretora (tardía): extravasación del contraste al espacio perirrenal.
-
- Indicación de fase excretora tardía: laceraciones que se extienden a través del riñón,
líquido perinéfrico importante o líquido alrededor del hilio renal en la fase nefrográfica.
- +/- llenado anterógrado del uréter.
- Traumatismo que afecta a la arteria renal o vena renal principales,
con hemorragia contenida.
-
- Arteria renal: área cuneiforme sin realce o todo el riñón.
- Vena renal: masa en la vena renal,
aumento de tamaño del riñón,
función renal diferida.
- Infarto renal segmentario,
sin laceración asociada.
-
- Área demarcada nítidamente con disminución del realce,
sin captación de contraste,
multifocal,
cuneiforme,
segmentaria,
dorsal/ventral.
- Por trombosis,
disección o laceración de las arterias segmentarias.
- Mayoría tratamiento conservador.
- Grado V:
-
- Riñón destrozado/fragmentado o desvascularizado,
extremo con múltiples laceraciones renales.
-
- Un riñón fragmentado es la forma más grave de laceración renal,
en la que el órgano se fractura en tres o más segmentos separados por lesiones concomitantes en el sistema colector.
- Infarto segmentario: rama desvitalizada para el polo superior/inferior del riñón.
- Signo del “ribete cortical”: signo subagudo en la trombosis de la arteria renal.
Realce capsular/subcapsular preservado.
- Infarto global + hematoma perirrenal (avulsión de la arteria renal).
- Hemoperitoneo (bolsa de Morrison),
desplazamiento de los grandes vasos.
- Avulsión de la unión ureteropiélica: lesión por cizalla de la pelvis renal por tracción del riñón sobre el uréter,
la arteria renal y la vena renal relativamente fijos.
-
- Más frecuente en niños (que en adultos).
- Dato distintivo: falta de opacificación de la porción distal del uréter.
- Excreción de contraste + extravasación perirrenal medial.
- Puede urinoma medial o perimetral alrededor del riñón afectado.
- Desgarro parcial: en imágenes retardadas se ve contraste en el uréter distal.
- Laceración completa o trombo en la arteria o vena renales principales.
-
- Lesión del pedículo renal:
-
- Suelen acompañarse de lesiones concomitantes en otros órganos.
- Puede no haber hematuria.
- Sugestivo ante un hematoma situado entre la aorta y el riñón,
junto con un desplazamiento lateral del riñón lesionado.
- Oclusión de la arteria renal (lesión más común):
-
- Ausencia de realce renal en segmento bien definidos o una falta global de captación del parénquima,
con contorno renal conservado.
- La vena renal derecha puede opacificarse retrógradamente a través de la vena cava inferior.
- Puede visualizarse una interrupción brusca de la arteria renal.
- Signo del ”reborde cortical”: perfusión colateral en el realce capsular y subcapsular.
Se identifica a partir de las 8 horas del infarto renal traumático.
- Vena renal (aislado más raro,
suele asociar lesión arterial o parenquimatosa):
-
- Trombosis de la vena renal: masa en la vena renal,
aumento de tamaño renal,
función renal diferida (disminución del nefrograma en las etapas iniciales y prolongación del nefrograma corticomedular con disminución o falta de opacificación del sistema colector).
- Laceración de la vena renal: hematoma subcapsular o perirrenal medial o circunferencial.
- Extravasación vascular del contraste:
-
- Fase parenquimatosa precoz: realce brillante,
próximo a la densidad de las arterias cercanas dentro de una laceración o alrededor de un riñón dañado.
- Pseudoaneurisma o hemorragia contenida: imagen bien circunscrita.
Hallazgos ecográficos: (Fig.
15)
- Rápida evaluación de líquido intraabdominal en paciente inestable.
- Laceración renal: cambio en la ecogenicidad del riñón lesionado; líquido o hemorragia perinéfrica: disminución de la ecogenicidad perinéfrica normal.
Hallazgos angiográficos
- Se realiza con poca frecuencia.
- La presencia de sangrado activo o sangrado arterial secundario (fístula arteriovenosa o seudoaneurisma) es indicación de embolización.
Hallazgos de medicina nuclear: gammagrafía renal (a veces).
- Evalúa la función renal.
- No suele realizarse en circunstancias agudas.
COMPLICACIONES
- Complicaciones (3-33%).
-
- Tempranas (primer mes):
-
- Urinoma (+fr.): casi siempre subcapsular,
puede infectarse,
la mayoría se reabsorbe.
- Sangrado diferido (fístula arteriovenosa o pseudoaneurisma).
Intervalo medio desde el traumatismo: 2-3 semanas.
- Urinoma infectado,
absceso perirrenal,
sepsis.
- Tardías (> 4 semanas):
-
- Hidronefrosis.
- Hipertensión (“riñón de Page”): compresión crónica del riñón por hematoma subcapsular,
que ocasiona una hipertensión reactiva secundaria.
- Cálculos.
- Pielonefrisis crónica.
- Extravasación urinaria: la más frecuente.
En todos los pacientes con lesiones parenquimatosas grado IV y avulsión de la unión pieloureteral en el grado V.
- Urinoma: colección de orina.
-
- TC en fase retardada a los 5-20 minutos tras la inyección de contraste: la orina contrastada aumenta la atenuación del urinoma con el tiempo.
- Mayoría subcapsulares o en el espacio perirrenal dentro de la fascia de Gerota.
Si es extenso,
puede cruzar la línea media hacia el espacio perirrenal contralateral.
- Urinoma infectado y absceso perinéfrico:
-
- Secundarios a siembra bacteriana local o general,
o por lesiones entéricas o pancreáticas concomitantes.
- Tratamiento: drenaje percutáneo con catéter.
- Hemorragia secundaria:
-
- Común en lesiones renales más graves que los estadios III y IV.
- Frecuentemente secundaria a pseudoaneurisma traumático o fístula arteriovenosa.
- Intervalo medio entre la lesión y el inicio de la hemorragia: 12 días.
- Pseudoaneurisma:
-
- Realza en la fase arterial y se lava en la fase tardía de la TC.
- Eco-doppler: remolino de flujo en el interior de la lesión anecoica.
- Angiografía: de elección para el diagnóstico y tratamiento.
Se identifica una estructura redonda u ovalada dependiente de la arteria renal principal o de una de sus ramas.
- Fístulas arteriovenosas:
-
- Ocasionan alteraciones del funcionamiento renal,
hipertensión no controlada y hematuria.
- TC: realce precoz de la vena renal ingurgitada y de la vena vaca inferior.
- “Riñón de Page”: hipertensión secundaria a la compresión renal causada por un hematoma perirrenal o por fibrosis.
Aparece a los 34 meses (media) tras el traumatismo.
-
- TC: captación renal atenuada con una banda fibrótica circundante que puede estar calcificada.
TRATAMIENTO
- Se decide un tratamiento conservador en la mayoría de lesiones renales traumáticas,
siempre que exista estabilidad hemodinámica,
incluso en lesiones del sistema colector y extravasación urinaria,
ya que se resuelven espontáneamente en el 80% de los casos.
- Un sangrado activo es susceptible de angioembolización.
-
- Una extravasación urinaria activa puede ser candidata a colocación de endoprótesis ureteral o drenaje con catéter.
Ya se ha dicho que la mayoría se reabsorbe,
pudiendo precisar seguimiento por imagen para orientar el tratamiento.
- Una trombosis de la arteria renal requiere anticoagulación y endoprótesis.
- Las indicaciones absolutas de cirugía son: politraumatizado en estado de shock,
riñón destrozado,
traumatismo del pedículo vascular,
hematoma expansivo.
DIAGNÓSTICO DIFERENCIAL: masa renal pediátrica.
- Pielonefritis
- Tumor de Wilms
- Carcinoma de células renales
- Angiomiolipoma