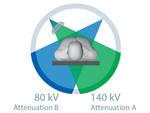
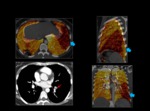
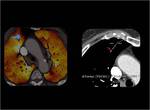
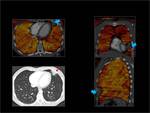
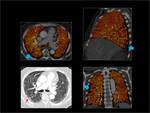
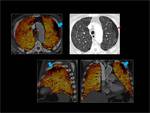
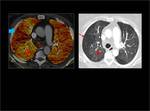
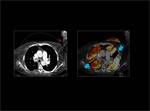
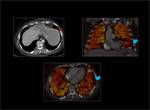
El TC de energía dual se consigue utilizando 2 tubos de rayos X que están colocados de forma perpendicular en el Gantry y cada tubo utiliza un Kilovoltaje diferente.
La energía dual ofrece la posibilidad de caracterizar y diferenciar materiales usando los distintos espectros de atenuación de los Rayos X de cada material en función del KV.
Cada elemento tiene una atenuación diferente a 80 KV y a 140 KV.
Los elementos que son susceptibles de ser analizados son el Iodo,
calcio,
acido úrico,
xenón y gadolinio.Fig. 1
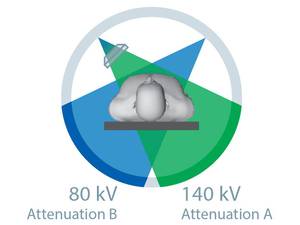
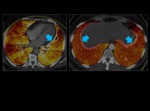
Fig. 1: CT de energía dual.
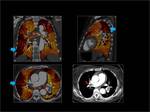
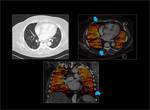
El post-procesado de datos de la energia dual se basa en la “descomposición de materiales” de forma que nosotros podemos descomponer los datos de cada voxel y obtener imágenes con voxeles que solo contengan los materiales que nos interesan.
En el caso del parénquima pulmonar podremos obtener mapas de iodo que aportan información sobre el estado de la microcirculación del parénquima pulmonar.
En el TEP agudo pueden verse defectos de perfusión cuando hay una obstrucción parcial o completa del vaso.
Aumentan la seguridad diagnóstica y la sensibilidad de la prueba con respecto al estudio angiográfico convencional detectando TEP en ramas subsegmentarias que son difíciles de identificar en un estudio angiográfico convencional.
No todos los defectos de perfusión en el mapa de iodo son secundarios a TEP,
tambien pueden estar ocasionados por artefactos o por otras enfermedades pulmonares.
Los defectos de perfusión secundarios a TEP tienen una semiologia característica que nos permite diferenciarlos de estas otras entidades.
En este estudio describimos la sistemática de interpretación y la semiologia que nos permite identificar la etiología de los diferentes defectos de perfusión.
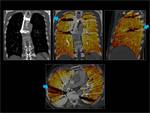
Técnica de TC:
En nuestro centro se realizan los estudios angiográficos por sospecha de TEP con un protocolo de doble energía. Se utiliza un TC de 128 detectores con dos tubos,
uno de los tubos con 140 Kv y otro con 80 KV.Table 1
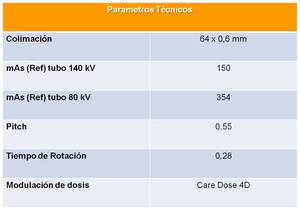
Table 1: Parámetros técnicos.
Se administran 100 ml de Iopromida 300 a un flujo de 5 ml/seg seguido de la inyección de 20 ml de suero salino a la misma velocidad.
El tiempo de retraso se calcula con la técnica de “bolus tracking” colocando el ROI en la aorta ascendente y el disparo se inicia cuando se alcanza una densidad de 100 UH.
La adquisición se realiza en dirección caudo-craneal,
para evitar artefactos por la alta concentración de contraste en la vena subclavia o VCS.
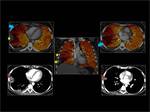
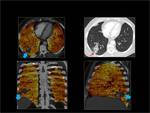
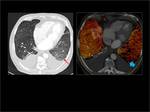
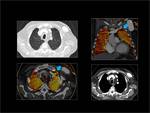
Obtención del Mapa de iodo:
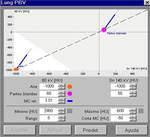
Las imágenes son post-procesadas en una estación de trabajo (Syngo multimodality- Siemens Healthcare) utilizando el software “lung PBV ” Siemens Healthcare.
Se obtienen mapas de iodo/ perfusión pulmonar representados en una escala de color.
Para obtener un mapa de iodo solo del parénquima pulmonar utilizamos umbrales de densidad entre (-960 UH y -600 HU).
Las estructuras fuera de ese rango, como las arterias pulmonares o los tejidos blandos,
no se incluyen en el análisis aunque tengan iodo.
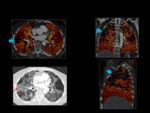
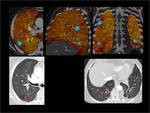
Fig. 2
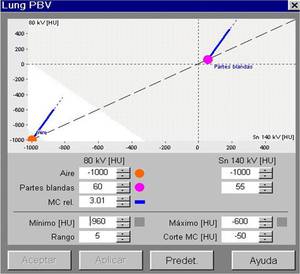
Fig. 2: Post-procesado de las imágenes.
El mapa de iodo se representa con una escala de colores que se puede normalizar con respecto a cualquier estructura con iodo.
En nuestro caso colocamos un ROI en la aurícula izquierda para tener en todos los pacientes una escala de colores similar.
Resultados:
En este apartado describiremos el mapa de iodo normal y la semiologia de las patologías que causan defectos de perfusión.
Revisaremos los diferentes artefactos que podemos encontrar.
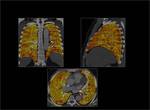
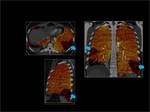
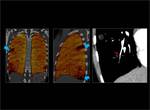
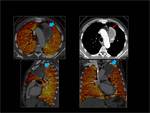
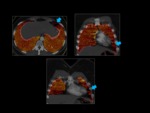
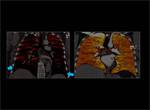
1.- Características del mapa de iodo normal:
Es un mapa que se representa en una escala de colores,
es homogéneo y está solamente limitado al parenquima pulmonar.
Se obtiene en los tres planos axial,
coronal y sagital.
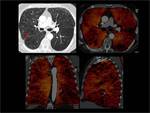
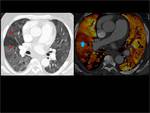
Fig. 3
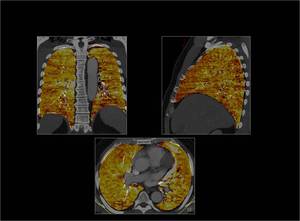
Fig. 3: Mapa de iodo normal.
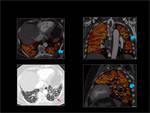
2.- Semiologia de los defectos de perfusión secundarios a TEP:
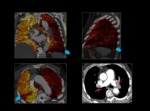
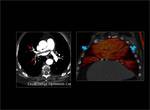
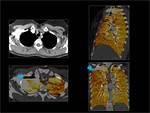
Se ven como áreas de diferentes grados de hipoperfusión de morfología triangular y base periférica que afectan a un territorio vascular.
Normalmente se consigue identificar el defecto de replección en el vaso tributario correspondiente.
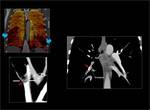
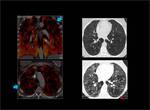
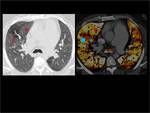
Fig. 4: Hipoperfusión completa del pulmón izquierdo con respecto al derecho.
Existen defectos de repleción en ambas arterias pulmonares principales que en el lado izquierdo afectan de manera completa a todas las ramas lobares y ocacionan hipoperfusión de todo el parénquima pulmonar en el mapa de iodo (flechas rojas).
En el lado derecho también afecta a todas las ramas lobares aunque sin obstrucción completa de las mismas dando lugar a un único defecto de perfusión subsegmentario con hiperperfusión del resto del parénquima (flecha azul).
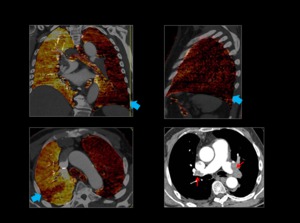
Fig. 4: TEP bilateral con hipoperfusión completa del pulmón izquierdo.
Fig. 5 : Defecto de perfusión de forma triangular y base periférica en segmentos anteriores del LII (flechas azules) secundario a un defecto de repleción en las arterias segmentarias correspondientes ( flecha roja).
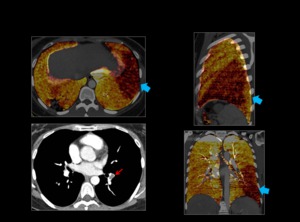
Fig. 5: TEP bilateral con defecto de perfusión en LII.
Fig. 6 : Se observa un TEP bilateral con afectación de las arterias pulmonares principales y sus ramas lobares y segmentarias ( flechas rojas) con múltiples defectos de perfusión en el mapa de iodo con semiologia típica (flechas azules).
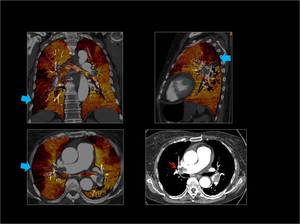
Fig. 6: TEP bilateral con múltiples defectos de perfusión.
Fig. 7: se observa un defecto de perfusión en el LII y otro en el LID que tienen morfología triangular y base periférica en relación con oclusión de las arterias segmentarias (flechas azules).
En la base pulmonar derecha se puede observar ausencia de perfusión en relación con atelectasia.
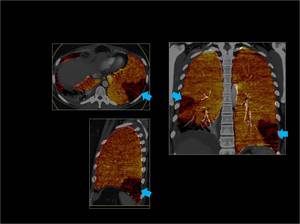
Fig. 7: TEP bilateral.
Fig. 8 : Trombo en la arteria pulmonar principal derecha y en sus ramas lobares (flechas rojas).
Se observan 2 zonas con marcada hipoperfusión en el mapa de iodo,
que tienen morfología triangular y base periférica en relación con oclusión de ramas subsegmentarias ( flechas azules).
El resto del parenquima tiene una perfusión normal.
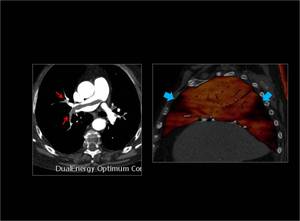
Fig. 8: TEP en la arteria pulmonar principal derecha con defectos de perfusión periféricos.
Fig. 9 : En el mapa de iodo se observa un pequeño defecto de perfusión en la parte anterior del LSD ( flecha azul) que se corresponde con una trombosis en una rama subsegmentaria que había pasado desapercibido en el análisis inicial de las imágenes angiográficas ( flecha roja).
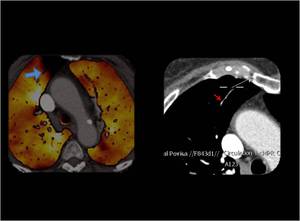
Fig. 9: TEP agudo en ramas subsegmentarias.
Fig. 10 : Se observan multiples defectos de perfusión periféricos de pequeño tamaño y triangulares en el mapa de iodo ( flechas azules) que nos obligan a buscar las arterias tributarias que están obstruidas (flecha roja).
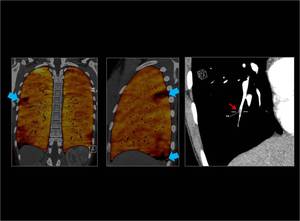
Fig. 10: TEP agudo en ramas subsegmentarias.
Fig. 11 : Se observan dos defectos en el mapa de iodo con ausencia de color que están localizados en la periféria del LM y LID (asteriscos) en relación con infartos pulmonares por obstrucción completa de las arterias subsidiarias (flechas rojas).
Tambien se observa un área de hipoperfusión periférica en el mismo lóbulo (flechas azules).
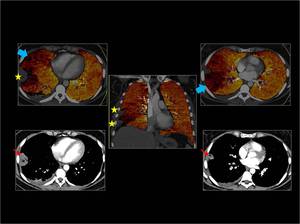
Fig. 11: TEP bilateral con infartos pulmonares e hiporperfusión periférica en LID.
Fig. 12 : Se observan defectos de perfusión en ambos lóbulos inferiores en relación con TEP crónico,
estos defectos son indistinguibles de los defectos de un TEP agudo ( flechas azules).
En el MPR se puede observar un trombo en la bifurcación arterial,
periférico con disminución de calibre del vaso y con hipertrofia de la arteria bronquial ( flecha roja)
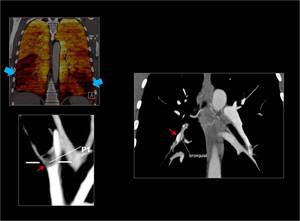
Fig. 12: TEP crónico con defectos de perfusión en lóbulos inferiores.
Fig. 13: En el mapa de iodo vemos un defecto de perfusión periférico (flecha azul).
Analizamos el vaso correspondiente en el estudio angiográfico y vemos pequeños defectos de perfusión adheridos a la pared en relación con TEP crónico.
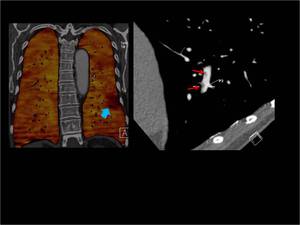
Fig. 13: TEP crónico.
3.-Semiologia de los defectos de perfusión no debidos a TEP:
3.1.
Lesiones del parénquima pulmonar.
Las consolidaciones y las masas del parénquima pulmonar tienen densidad partes blandas.
Debido a que obtenemos el mapa de iodo en un rango de densidad de (-950UH -600UH) estas lesiones quedan fuera del mismo y lo que veremos es una ausencia de color.
Plantearán problemas de diagnóstico diferencial únicamente con el infarto pulmonar.
Fig. 14 Neumonia en la língula.
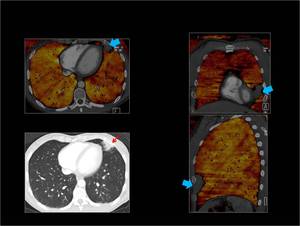
Fig. 14: Neumonia en la língula.
Fig. 15 : Neumonia en el lóbulo inferior derecho.
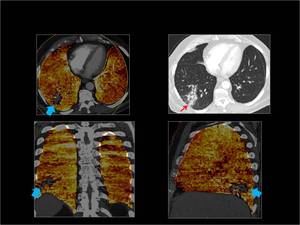
Fig. 15: Neumonia en el lóbulo inferior derecho.
Fig. 16 : Masa a nivel del lóbulo superior izquierdo.
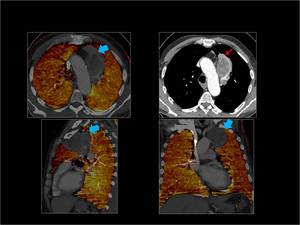
Fig. 16: Masa en lóbulo superior izquierdo.
3.2 Enfermedades intersticiales:
Veremos ausencia de color coincidiendo con las áreas de fibrosis con una morfología y distribución similar a la de la enfermedad,
que se identifica claramente al correlacionar el mapa de iodo con la imagen MPR.
Fig. 17: Fibrosis pulmonar con múltiples defectos de perfusión periféricos de morfología irregular en el mapa de iodo con pérdida de volumen (flechas azules) que se correlaciona con la imagen MPR (flecha roja).
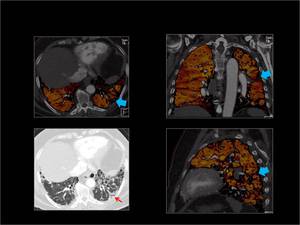
Fig. 17: Fibrosis pulmonar con multiples defectos de perfusón.
Fig. 18: Neumonia intersticial no específica con defectos/ausencia de perfusión periféricos y continuos en el mapa de iodo ( flechas azules)
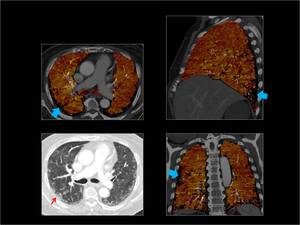
Fig. 18: Neumonia Intersticial no específica.
Fig. 19: Neumonia intersticial aguda con zonas de ausencia de perfusión parcheadas que se correlacionan con las áreas de patrón en vidrio deslustrado (flechas azules)
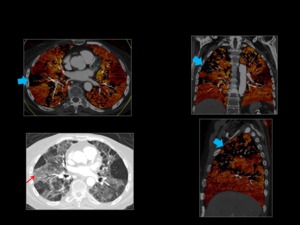
Fig. 19: Neumonia intersticial aguda.
3.3 Enfisema:
Las áreas de enfisema y bullas no tienen flujo,
por lo tanto se ven como zonas de ausencia de flujo en el mapa de iodo con la morfología típica del enfisema.
Fig. 20: Enfisema centrilobulillar.
Imagenes aéras de morfologia redondeada con ausencia de flujo de distribución difusa que corresponden a las zonas de enfisema (flecha roja).
La zonas centrales del pulmón presentan hiperperfusión compensadora.
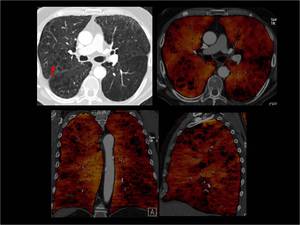
Fig. 20: Enfisema centrilobulillar.
Fig. 21: Severo enfisema panlobular.
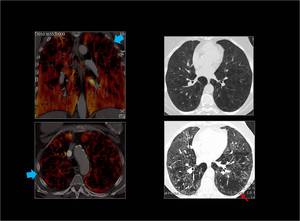
Fig. 21: Severo enfisema panlobular.
Fig. 22: Enfisema bulloso.
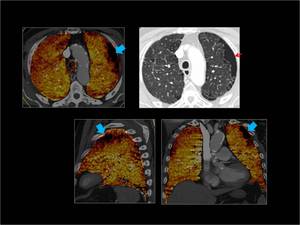
Fig. 22: Enfisema bulloso
3.4.- Patrón de perfusión en mosaico:
Las zonas hipoperfundidas de etiologia no tromboembólica se ven también como defectos de perfusión en el mapa de iodo.
Cuando tenemos un patrón de perfusión en mosaico el mapa de iodo nos permite confirmar si las zonas de hipoatenuación corresponden a zonas hipoperfundidas y diferenciar el patrón en vidrio deslustrado debido a hiperperfusión del parénquima del secundario a infiltración (fibrosis,
edema,
infección,
hemorragia).
Las areas hipoperfundidas en el patrón en mosaico son secundarias a TEP crónico o a obstrucción de la via aérea.
Cuando la hipoperfusión es secundaria a obstrucción de la via aérea en general se observa un defecto más sutil que en el TEP agudo y la morfología no es siempre triangular.
Suelen corresponderse con areas de hipoperfusión tenue de bordes imprecisos y confluentes.
Fig. 23: Patrón de perfusión en mosaico secundario a obstrucción de la via aérea.
Defecto de perfusión en LSD de morfología triangular en los tres planos en el mapa de iodo (flecha azul) que se corresponde con una zona de hiperclaridad en la imagen fuente (flecha roja).
En ambos lóbulos inferiores se observan defectos de perfusión tenues de borde imprecisos (cabeza de flecha azul).
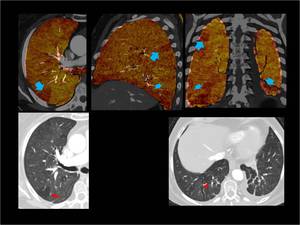
Fig. 23: Patrón perfusión en mosaico secundario a obstrucción de la vía áerea.
Fig. 24: Patrón de perfusión en mosaico.
En la imagen MPR axial se observan zonas de opacidad en vidrio deslustrado alternando con áreas de hiperclaridad pulmonar.
En el mapa de iodo confirmamos que las áreas de hiperclaridad corresponden a zonas hipoperfundidas del parénquima pulmonar (flecha roja y flecha azul).
Las áreas de vidrio deslustrado corresponden a zonas hiperperfundidas (asterisco).
Este hecho nos permite descartar infiltración del parénquima pulmonar por edema o infección.
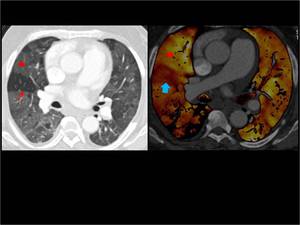
Fig. 24: Patrón de perfusión en mosaico.
Fig. 25: Opacidad en vidrio deslustrado difusa (asterisco) con una zona de hiperclaridad parenquimatosa pulmonar en cuyo interior se observa una dilatación bronquial (flecha roja) .
En el mapa de iodo la zona hiperclara se corresponde con un área de hipoperfusión (flecha azul) por obstrucción de la vía aérea y el patrón en vidrio deslustrado con parénquima hiper perfundido (asterisco).
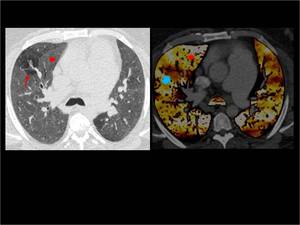
Fig. 25: Hipoperfusión pulmonar.
Fig. 26: En el mapa de iodo vemos defectos de perfusión tenues periféricos de morfología triangular (flecha azul) asociados a áreas de hiperperfusión adyacentes (asterisco) .
En la imagen MPR axial las zonas hipoperfundidas corresponden a zonas hiperclaras con disminución de la vascularización (flecha roja ) y las áreas hiperperfundidas se ven como opacidad en vidrio deslustrado con aumento de tamaño de los vasos por hiperperfusión compensadora (asterisco).
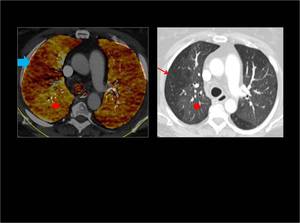
Fig. 26: Áreas de hipoperfusión e hiperperfusión compensadora.
Fig. 27: Patrón en vidrio deslustrado en LII (flecha roja) que en el mapa de iodo se ve como ausencia de perfusión parcheada (flechas) que indica infiltración del parénquima pulmonar por edema.
Paciente con derrame pleural bilateral y edema pulmonar secundario a fallo cardíaco.
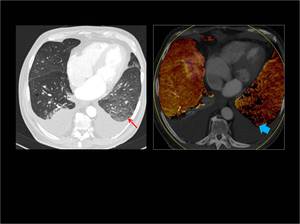
Fig. 27: Edema pulmonar.
4.- Artefactos:
Fig. 28: Los arcos costales ocasionan artefactos que se ven como defectos de perfusión,
que en los cortes axiales pueden confundirse con defectos secundarios a TEP.
Habitualmente se ven en la parte anterior del pulmón y se identifican porque en las proyecciones coronales y sagitales se ven como areas de ausencia de perfusión lineales siguiendo el trayecto de los arcos costales( flechas azules).
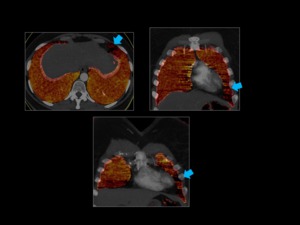
Fig. 28: Artefactos por arcos costales.
Fig. 29: Artefacto por el paso de alta concentración de contraste en la VCS y vena subclavia derecha con áreas de ausencia de color ( flechas azules) que pueden verse negras o blancas.
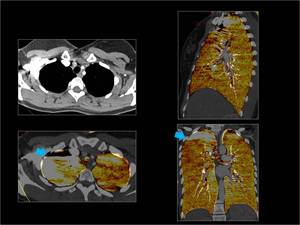
Fig. 29: Artefacto por alta concentración de contraste en VCS y VS.
Fig. 30: Artefacto de movimiento: Se ven como una línea blanca en el mapa de iodo (flechas azules) adyacente a las cavidades izquierdas (artefacto de latido) o a los diafragmas (artefacto respiratorio).
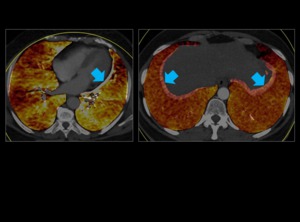
Fig. 30: Artefactos de latido y respiratorio
Fig. 31: Material metálico en columna dorsal que da defectos con ausencia de color lineales y radiales en el mapa de iodo ( flechas azules)
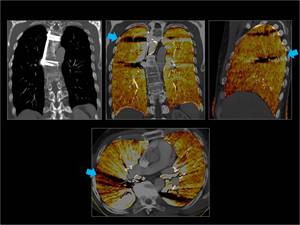
Fig. 31: Artefacto metálico.
Fig. 32: Marcapasos en pared torácica anterior izquierda que produce defectos de perfusión lineales en LSI ( flechas azules)
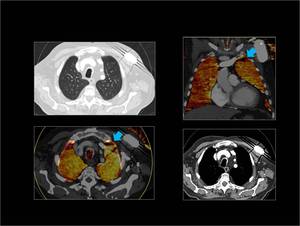
Fig. 32: Artefacto por marcapasos.
Fig. 33 : La interposición de los hombros ocasiona artefactos lineales con áreas negras y blancas ( flechas azules).
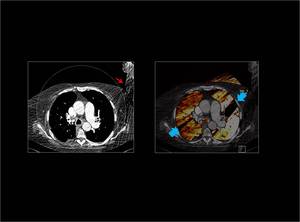
Fig. 33: Artefacto por interposición del hombro.
Fig. 34: Artefacto de FOV (field of view). En el TC de energía dual un tubo tiene un FOV de 50 cm de diámetro y el segundo tubo tiene un FOV de 33 cm de diámetro.
Está zona que queda fuera del FOV señalado por la linea de puntos (flecha roja),
no pudo ser caracterizada y aparece como un área de ausencia de perfusión en el mapa de iodo ( flechas azules)
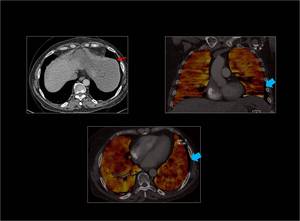
Fig. 34: Field of view(FOV)pequeño.
Fig. 35: Paciente Obeso.
El ruido de la imágen en pacientes obesos da lugar a múltiples artefactos que aparecen como áreas de hipoperfusión/ ausencia lineales(flechas azules),
dando un aspecto heterogéneo que muchas veces impide la interpretación del mapa de iodo.
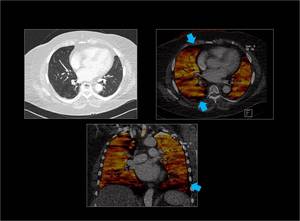
Fig. 35: Paciente obeso.
Fig. 36: Con la técnica del bolus tracking si se coloca el ROI en la arteria pulmonar,
no hay recirculación de contraste en los vasos pulmonares y la concentración de iodo en el parenquima pulmonar es menor.
Por este motivo se observan múltiples defectos de perfusión en el mapa de iodo que no son reales (flechas azules)
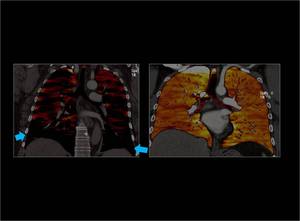
Fig. 36: Colocación del ROI en la arteria pulmonar.