Objetivos:
Realizar un recuerdo anatÃģmico de la localizaciÃģn y funciÃģn del ganglio impar.
Describir la tÃĐcnica de bloqueo nervioso guiada por TCMC.
Mostrar los resultados obtenidos en nuestra serie de casos.
IntroducciÃģn:
El ganglio impar: definiciÃģn,
localizaciÃģn y funciÃģn.
El ganglio impar,
tambiÃĐn conocido como ganglio de Walther,
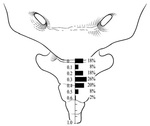
es la estructura terminal de las cadenas paravertebrales simpÃĄticas y se sitÚa caudal a los 4 Ãģ 5 ganglios simpÃĄticos sacros que convergen en este ganglio. Recoge las aferencias viscerales de las diferentes estructuras pÃĐlvicas (recto distal,
ano,
uretra distal,
tercio distal vaginal,
vulva y pene) y es el Único ganglio desapareado del sistema nervioso simpÃĄtico.
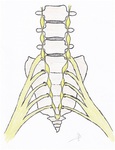
Ha sido descrito clÃĄsicamente de localizaciÃģn retroperitoneal en la uniÃģn sacro-coccÃgea o en la primera articulaciÃģn coccÃgea y en posiciÃģn medial ( Fig. 1 Fig. 2 ),
aunque realmente su localizaciÃģn,
forma y tamaÃąo es variable.
El sistema nervioso simpÃĄtico tiene dos funciones bÃĄsicas: la inervaciÃģn vegetativa simpÃĄtica de las estructuras corporales y la recogida del dolor visceral del organismo; sus neuronas presinÃĄpticas se localizan en el asta intermedio-lateral de la mÃĐdula,
saliendo por la raÃz anterior del nervio y entrando a la estructura extramedular del SNS dos cadenas simÃĐtricas ganglionares paravertebrales en donde puede sinaptar con las neuronas postganglionares o desplazarse a travÃĐs de dichas cadenas ganglionares.
Estas cadenas paravertebrales a nivel del coxis convergen en una Única estructura situada en la lÃnea media,
el ganglio impar.
Dicho ganglio si bien no presenta sinapsis vegetativa,
sino que es una estructura de paso para las fibras simpÃĄticas pÃĐlvicas,
sà participa en la recogida de las aferencias viscerales de distintas estructuras pÃĐlvicas ( Fig. 3 ) siendo estas aferencias viscerales en muchos casos muy extensas y redundantes.
El dolor pÃĐlvico y perineal: semiologÃa clÃnica y tratamiento.
El dolor pÃĐlvico perineal es un dolor que presenta un difÃcil manejo mÃĐdico.
Este dolor pÃĐlvico tiene dos componentes fundamentales: un componente doloroso somÃĄtico que suele ser agudo y bien localizado,
transmitido por los nervios somÃĄticos y producido por un estimulo nociceptivo sobre los receptores de piel,
mucosas,
mÚsculo,
huesos,
etc; y un segundo componente visceral de caracterÃsticas sordas,
urente y mal localizado,
que es vehiculizado por el sistema nervioso simpÃĄtico.
Dicho dolor pÃĐlvico perineal se asocia frecuentemente a antecedentes traumÃĄticos,
quirÚrgicos,
partos previos o patologÃa oncolÃģgica y sus caracterÃsticas fisiopatolÃģgicas no estÃĄn claramente definidas aÚn en la actualidad.
Sobre los dos componentes descritos destaca sobremanera el componente simpÃĄtico y suele presentarse como una sensaciÃģn dolorosa sorda y continua,
con caracterÃsticas de ardor y sensaciÃģn de urgencia,
agravÃĄndose con la sedestaciÃģn,
la micciÃģn o defecaciÃģn y las relaciones sexuales.
Uno de los principales problemas para su manejo es la forma de presentaciÃģn vaga,
su difÃcil descripciÃģn y localizaciÃģn por parte del paciente,
lo que da lugar a un mal manejo terapÃĐutico por parte de los facultativos,
en muchos casos no prestÃĄndole la adecuada atenciÃģn o atribuyÃĐndole caracterÃsticas psicÃģgenas.
TambiÃĐn influye negativamente en su manejo la extensa y redundante inervaciÃģn somÃĄtica y simpÃĄtica de las estructuras pÃĐlvicas.
En su abordaje se disponen de diferentes posibilidades terapÃĐuticas.
Generalmente se inicia con la escala analgÃĐsica de la OMS mediante analgÃĐsicos no esteroideos y opiÃĄceos.
En muchos casos su efectividad es limitada,
no refiriÃĐndose por parte de los pacientes una mejorÃa de su sintomatologÃa dolorosa,
ademÃĄs de presentar importantes efectos secundarios conforme se van subiendo escalones en el tratamiento analgÃĐsico y se incluyen los opiÃĄceos y sus derivados. Existe otra alternativa,
cuyo uso se estÃĄ extendiendo en la actualidad, sobre todo en las Unidades del Dolor,
que no es otro que la realizaciÃģn de procedimientos intervencionistas percutÃĄneos como son la infiltraciÃģn o bloqueo nervioso perifÃĐrico,
destacando entre ellos el bloqueo del ganglio impar.
Bloqueo del ganglio impar.
El bloqueo del ganglio impar consiste en la infiltraciÃģn ganglionar,
con un anestÃĐsico local con o sin corticoide de depÃģsito,
de las fibras que transmiten el dolor,
con el fin de inhibir el mismo,
obteniÃĐndose una elevada tasa de ÃĐxitos.
Dicha tÃĐcnica se puede realizar con un fin diagnÃģstico,
confirmando el origen o asiento del dolor,
o bien con un fin terapÃĐutico para paliar el mismo.
En pacientes en los que se ha realizado un test diagnÃģstico o bien una infiltraciÃģn previa con buen resultado en cuanto al control y disminuciÃģn del dolor,
con reapariciÃģn posterior de la sintomatologÃa,
puede plantearse la realizaciÃģn de un bloqueo terapÃĐutico definitivo con la destrucciÃģn nerviosa o neurolisis mediante alcoholizaciÃģn,
ablaciÃģn por radiofrecuencia o crioablaciÃģn.
El acceso o vÃa de entrada para la realizaciÃģn del bloqueo del ganglio impar ofrece distintas posibilidades,
pudiendo realizar la entrada a travÃĐs del ligamento anococcigeo,
atravesando la articulaciÃģn sacrococcÃgea o coccÃgea o bien mediante una vÃa de entrada lateral (transglÚtea/ligamento pubococcÃgeo).
La tÃĐcnica de bloqueo del ganglio impar fue descrita por primera vez en la literatura por Plancarte en el aÃąo 1990.
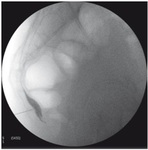
ClÃĄsicamente es un procedimiento viene siendo realizado por Anestesistas guiados por fluoroscopia ( Fig. 4 ),
con muy buenos resultados clÃnicos.
Otros autores han descrito la guÃa ecogrÃĄfica y existen algunas publicaciones en la bibliografÃa de bloqueo nervioso guiado por TC,
forma de realizaciÃģn que permite una mayor precisiÃģn del procedimiento y minimizaciÃģn de complicaciones.
En los Últimos aÃąos,
con el desarrollo de la RadiologÃa Intervencionista MÚsculoesquelÃĐtica,
los RadiÃģlogos hemos pasado a formar parte de los equipos multidisciplinares que abordan el tratamiento del dolor y la TCMC se muestra como una prometedora tÃĐcnica de imagen en la guÃa selectiva de determinados procedimientos en el tratamiento del dolor,
donde una localizaciÃģn anatÃģmica precisa va a permitir optimizar los resultados de la tÃĐcnica y minimizar los efectos adversos y complicaciones.
El uso de la TCMC presenta la ventaja principal ya mencionada de permitir una localizaciÃģn precisa de la aguja y evitar el daÃąo secundario que puede dar lugar a una disfunciÃģn motora,
intestinal,
vesical o sexual.
De igual forma se minimiza la posibilidad de perforaciÃģn de estructuras intestinales y pÃĐlvicas circundantes,
fundamentalmente el recto.
AdemÃĄs,
la visualizaciÃģn anatÃģmica axial permite comprobar la distribuciÃģn de la soluciÃģn inyectada y variar la posiciÃģn de la aguja consiguiendo una extensiÃģn mÃĄs amplia del agente anestÃĐsico y del corticoide,
lo cual incrementa la probabilidad de alcanzar el ganglio impar,
aspecto muy Útil debido a las variantes anatÃģmicas de en cuanto a la ubicaciÃģn del ganglio.
Por otra parte,
la guÃa mediante TCMC permite usar la vÃa de entrada lateral favoreciendo un menor riesgo de daÃąo o rotura de la aguja al no tener que atravesar estructuras Ãģseas y menor riesgo de infecciÃģn al no tener que realizar una punciÃģn en zonas prÃģximas al orificio anal.
A pesar de que la longitud hasta alcanzar la diana es mayor en la entrada lateral con respecto a otros abordajes,
se atraviesan tejidos blandos de baja resistencia y se produce menos trauma tisular.
Tras realizar una revisiÃģn de la literatura al respecto,
comenzamos a realizar en nuestro Centro Hospitalario el bloqueo nervioso de ganglio impar guiado por TCMC,
motivados fundamentalmente por las ventajas que nos ofrece dicha modalidad de imagen en cuanto a una localizaciÃģn precisa del extremo de la aguja,
ya que la fluoroscopia a pesar de haber demostrado ser un mÃĐtodo de imagen Útil para guiar la inyecciÃģn en el ganglio impar,
no permite visualizarlo ni distinguir otras estructuras anatÃģmicas,
como el recto,
con nitidez.
Presentamos los resultados de nuestra experiencia realizando infiltraciones del ganglio impar guiados por TCMC.