Estudio axilar prequirúrgico en 703 pacientes consecutivas con carcinoma invasivo de mama,
diagnosticadas en nuestro centro entre mayo de 2008 y julio de 2013.
En todas las pacientes se realizó ecografía axilar previa a la cirugía,
valorando la morfología de los ganglios.
Consideramos:
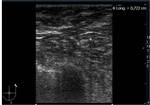
- a) Ecografía normal » Ganglios normales (fig 1-4)
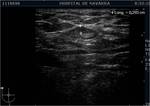
- b) Ecografía patológica » Ganglios con cortical engrosada: engrosamiento cortical focal >2,5 mm y < de 5mm (fig 5-7).
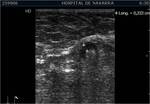
- c) Ecografía patológica » Adenopatías sospechosas: engrosamiento cortical focal >5mm o ausencia de hilio graso (fig 8,9)
En los casos con ecografía normal (a) se realizó BSGC.
En aquellos con ecografía patológica (b y c) realizamos biopsia percutánea con control ecográfico mediante sistema trucut 14g.
Si el resultado de la BAG-A era negativo,
se realizó BSGC.
En los casos de BAG-A positiva,
la paciente fue sometida a LA.
En 685 pacientes los hallazgos de la ecografía se compararon con el resultado de la BSGC y/o de la LA y con el tamaño del tumor primario (59 T1a,
163 T1b,
283 T1c,
159 T2 y 21 T3).
Calculamos la Sensibilidad,
Especificidad,
Valor Predictivo Positivo y Valor Predictivo Negativo de la ecografía axilar.
Así como el porcentaje de afectación axilar tras la BSGC y/o LA.
Hallazgos ecográficos
La ecografía axilar es la técnica de elección para la valoración pre-quirúgica de la axila,
permitiendo seleccionar aquellas pacientes que son candidatas a la BSGC.
En los casos en que la ecografía muestra alteraciones morfológicas en los ganglios es posible realizar punción con guía ecográfica para confirmar el diagnóstico.
Según su morfología en la ecografía (Bedi et al),
los ganglios axilares se clasifican en (6):
- Tipo 1: Cortical ausente o no visible (fig 1).
- Tipo 2: Cortical uniforme con un grosor menor de 3mm (fig 2).
- Tipo 3: Cortical uniforme con un grosor mayor de 3mm (fig 3).
- Tipo 4: Lobulación cortical generalizada (fig 4).
- Tipo 5: Engrosamiento cortical focal (fig 5-8).
- Tipo 6: Ausencia de hilio (fig 9).
Los tipos 1,2,3 y 4 son considerados negativos o benignos.
El tipo 5 sugiere probable afectación metastásica y el tipo 6 es altamente sugestivo de metástasis axilar.
En nuestra serie hemos considerado el engrosamiento cortical focal mayor de 5-6 mm como altamente sospechoso de metástasis,
aunque existiese hilio graso visible.
En el último año de la serie estamos considerando para realizar BAG-A el grosor cortical focal >de 3-3,5mm (en lugar de 2,5mm) en un intento de disminuir la detección de micrometástasis que podrían condicionar LA innecesarias.
Biopsia percutánea de axila.
Procedimiento
Se realiza en la mayoría de los casos el mismo día de la biopsia percutánea de la mama,
entregando previamente a la paciente el consentimiento informado para la realización de ambas pruebas.
En todos los casos hemos empleado una pistola trucut 14g (Bard® Monopty® 14g,
Tempe ,
AZ,
USA) (fig 10).
Para el procedimiento la paciente está en decúbito supino con el brazo elevado y colocamos una almohada bajo el costado (fig 11).
La vía de acceso al ganglio suele ser desde inferolateral a superomedial,
evitando así los vasos axilares y la musculatura.
Se inyecta anestésico local en el sitio de punción y en la profundidad.
En la actualidad ya no realizamos incisión en la piel para la entrada de la aguja.
El avance de la aguja de biopsia es controlado en tiempo real mediante ecografía y se puede emplear el doppler para intentar evitar vasos en el trayecto de la punción. Obtenemos generalmente uno (o dos) cilindros del ganglio de mayor sospecha a nivel del engrosamiento cortical (fig 12).
Un primer examen visual del cilindro obtenido nos indicará si la muestra es representativa (el espécimen se hunde en la solución de formol) (fig 13) o sólo contiene tejido adiposo (el espécimen queda flotando).
Una vez finalizado el procedimiento se comprime el sitio de punción intentando minimizar el sangrado.
Medicina Nuclear
Técnica de marcaje del ganglio centinela: inyección del radiotrazador intra/peritumoral previo a la intervención (entre 3 y 24 horas).
Se administran 111MBq (3mCi) de sulfuro de renio coloidal (Nanocis®).
En los casos de lesión no palpable el radiocoloide se inyecta en el Servicio de Radiología con guía ecográfica o mamográfica.
Si la lesión es palpable la inyección se realiza en el Servicio de Medina Nuclear.
En la linfogammagrafía prequirúrgica se obtienen imágenes precoces y tardías utilizando una gammacámara de campo amplio (SkyLight®ADAC,
Philips).
Las imágenes postinyección son necesarias para confirmar la migración y evidenciar drenajes extraaxilares (en el caso de que el radiotrazador no migre se realiza una nueva inyección del mismo,
el día de la intervención).
Para la detección del ganglio centinela se utilizó una sonda (Neo2000 ®,
Neoprobe Corporation),
hasta que a partir de octubre de 2009 se dispuso de una gammacámara portátil (Sentinella ® S102,
GEM Imaging) (fig.
14,15).
Estudio anatomopatológico del ganglio centinela (fig 12)
El estudio anatomopatológico del ganglio centinela se realizó hasta octubre de 2009 o bien intraoperatorio (mediante impronta citológica y cortes por congelación) y diferido (mediante hematoxilina-eosina e IHQ con anticuerpos anticitoqueratina (clona AE1/AE3),
o bien únicamente estudio diferido (Fig 16).
A partir de octubre de 2009 se realiza estudio intraoperatorio con técnica molecular mediante amplificación de ácido nucleico de un solo paso (one step nucleic acid amplification (OSNA) (fig 17).
La técnica molecular (OSNA) es un procedimiento cualitativo y cuantitativo muy específico que se basa en el análisis por amplificación del ARNm de la citoqueratina 19 (CK).
En los tumores que no expresan esta citoqueratina 19 no debe realizarse técnica molecular,
por lo que el estudio del ganglio centinela se realiza de forma convencional.
El nivel de expresión del ARNm –CK19 está relacionado con el volumen de la metástasis en el ganglio:
- Células tumorales aisladas (pN0 [mol+ ] por técnica molecular) o (pN0 (i+) por inmunohistoquímica o tinción HE),
según el sistema TNM de estadificación: tamaño menor de 0,2 mm que equivale a un número de copias de ARNm CK 19 de 100-250 copias.
- Micrometástasis (pN1mic,
sistema TNM de estadificación): tamaño 0,2-2 mm que equivale a un número de copias de ARNm CK19 de 250-5000 copias (fig 18).
- Macrometástasis (pN1,
sistema TNM de estadificación): tamaño mayor de 2 mm que equivale a un número de copias de ARNm CK19 de más de 5000 copias.